Кальций является одним из электролитов в организме. Это минерал, который несет электрический заряд при растворении в крови. Роль кальция в организме сложно переоценить, т. к. он является строительным материалом для костных структур, поддерживает здоровье клеточных мембран и принимает участие в передаче нервных импульсов. Также кальций обладает детоксикационным, противовоспалительным и противоаллергенным действием.
Около 99% кальция в организме хранится в костях. Однако клетки (особенно мышечные клетки) и кровь также содержат кальций. Кальций необходим для:
- образования костей и зубов;
- мышечных сокращений;
- свертывания крови;
- поддержания функций ферментов и гормонов;
- обеспечения нормального сердечного ритма.
Организм точно контролирует количество кальция в клетках и крови. По мере необходимости минерал перемещается из костей в кровь, чтобы поддерживать постоянный баланс. Когда люди не употребляют достаточное количество кальция, он «берется» из костей, что ослабляет их. Результатом может быть остеопороз. Чтобы поддерживать нормальный уровень кальция в крови, не ослабляя кости, необходимо потреблять не менее 1000-1500 мг кальция в день. Для этого необходимо сбалансированное питание или же медикаменты.
Лучшие препараты кальция представлены в рейтинге ниже. ТОП составлен в зависимости от эффективности и безопасности лекарственных средств, а также на основе отзывов. Не менее важный критерий – соответствие цена-качество. Самостоятельно подобрать лекарство непросто. Для начала следует проконсультироваться с врачом и при необходимости пройти обследование, чтобы уточнить диагноз.
Классификация препаратов кальция
Дефицит кальция часто развивается ползуче, а затем долго остается незамеченным. Это состояние может оказать негативное влияние на здоровье костей. Таким образом, увеличивается риск развития остеопороза и переломов костей.
При наличии значительного дефицита возможны следующие симптомы:
- покалывание в конечностях;
- подергивание мышц;
- судороги и онемение;
- чрезмерное беспокойство;
- ухудшение состояния кожи и волос;
- чрезмерная ломкость ногтей;
- пародонтоз и кариес;
- учащение сердцебиения;
- нарушения пищеварительных функций.
Эксперты рекомендуют принимать добавки кальция только при доказанном дефиците данного минерала и витамина D или, а также при существующем остеопорозе. Главное – правильно подобрать препарат и дозировку.
Препараты кальция классифицируются следующим образом:
- Лактат. Усваивается организмом при любых значениях pH. Можно принимать, независимо от употребленных продуктов питания. Данная фармакологическая группа успешно нивелирует недостаточное воздействие эстрогенсодержащих лекарств. В качестве монотерапии не позволяет восполнить кальциевую потребность.
- Глюконат. Используется в качестве топического средства или в виде раствора для инъекций. Препараты, входящие в данную группу, физиологически стимулируют высвобождение активной формы молекулы кальцитонина. Это положительно влияет на функции почек, оказывая натрийуретический и сосудорасширяющий эффект. Глюконат кальция – безопасная и эффективная форма кальция, которая может быть использована для повышения плотности костных структур у недоношенных детей.
- Цитрат. Исключительная форма кальция, которая является самой эффективной и максимально безопасной. Преимуществом является полное растворение в воде и усвоение, независимо от кислотности желудочного сока и приема пищи. Цитрат кальция – препарат выбора для людей с пониженной кислотностью желудочного сока и пожилых пациентов, которые принимают ингибиторы протоновой помпы и антациды. Также данная группа препаратов кальция способствует растворению камней в почках.
Менее безопасными являются неорганические соли кальция: фосфат и карбонат. Антацид карбонат кальция может полностью не усваиваться организм, что зависит от кислотности желудочного сока и общего состояния желудочно-кишечного тракта. Фосфаты также практики полностью нейтрализуют кислоту, поэтому имеют ряд противопоказаний к использованию.
Причины дефицита кальция в организме
Чтобы правильно выполнять свои разнообразные задачи, кальций должен присутствовать в организме в достаточном количестве. Но что такое достаточное количество? Суточные потребности разнятся в зависимости возрастных групп. В отличие от многих других питательных веществ, потребность в кальции не зависит от половой принадлежности. Мужчины и женщины нуждаются в минерале в одинаковой степени.
Таблица – Суточная потребность в кальции в зависимости от возраста
|
Возрастная группа |
Количество кальция, мг/день |
|
От 1 до 4 лет |
600 |
|
От 4 до 7 лет |
750 |
|
От 7 до 10 лет |
900 |
|
От 10 до 15 лет |
1100 |
|
От 15 до 19 лет |
1200 |
|
От 19 лет и старше |
1000 |
|
Беременные и кормящие женщины |
+100 |
Поразительно не только то, что мужчинам и женщинам требуется одинаковое количество кальция. Кроме того, то, что потребность беременных и кормящих женщин практически не повышена, отличает кальций от других питательных веществ. Тем не менее, женщины должны индивидуально согласовать свои потребности в питательных веществах с врачом-акушером, чтобы исключить дефицитные состояния.
Учитывая основные функции, которые кальций берет на себя в организме, становится ясно, что дефицит минералов может серьезно повлиять на здоровье.
Среди основных причин дефицитных состояний следует выделить:
- Однообразное питание. Кальций присутствует в достаточных количествах, прежде всего в молочных продуктах животного происхождения. Недостаток минерала диагностируется преимущественно у веганов и людей с непереносимостью лактозы.
- Нарушения работы желудочно-кишечного тракта. При расстройствах системы пищеварения, связанных с такими проблемами, как рвота, тошнота, вздутие живота и диарея, поглощение питательных веществ может быть затруднено или предотвращено.
- Заболевания почек (почечная недостаточность). Снижают выведение минерала фосфата. Хотя фосфат на самом деле не вреден для организма, повышенная концентрация может изменить уровень кальция в организме. В результате развивается дефицитное состояние.
- Дисфункция щитовидной железы (гипотиреоз). Щитовидная железа вырабатывает гормон, который регулирует кальциевый баланс. При воспалении поджелудочной железы нарушается функция усвоения питательных веществ из пищи. Поэтому, как следствие этого заболевания, нарушается и усвоение кальция.
Дефицит кальция могут вызвать диуретики. Лекарства данной группы используются при почечной недостаточности, а также при заболеваниях печени, отеках, гипертонии и сердечной недостаточности.
С возрастом работоспособность нашей пищеварительной системы снижается. В результате организму становится труднее высвобождать и поглощать питательные вещества из пищи. Тем не менее, пожилые люди подвергаются особенно высокому риску развития дефицита кальция. С возрастом костное вещество также ослабевает.
Дефицит витамина D является одной из наиболее распространенных причин недостатка кальция. Как мы уже знаем, усваивается преимущественно в кишечнике. Витамин D (холекальциферол) способствует всасыванию из тонкого кишечника и внедрению кальция в кости. Таким образом, витамин D играет решающую роль во всасывании кальция.
Витамин D – это, по сути, вовсе не витамин, а предшественник гормона, который организм может вырабатывать сам. Основным требованием для этого является солнечный свет, потому что воздействие ультрафиолетовых лучей на кожу приводит к образованию витамина D, а затем к дальнейшим процессам в почках и печени для производства эффективного вещества, называемого кальцитриолом.
Уже достоверно известно, что 91% женщин и 82% мужчин недостаточно обеспечены витамином D. Поэтому настоятельно рекомендуется регулярное потребление продуктов, богатых витамином D. Но, как показывает практика, в большинстве случаев этого недостаточно для восполнения дефицитных состояний. В таком случае необходим хороший кальций в таблетках.
Рейтинг препаратов кальция
Для начала рекомендуется нормализовать питание. Самые известные продукты, богатые кальцием – молоко и молочные продукты. Уже 200 мл коровьего молока обеспечивают около 240 мг кальция и, таким образом, покрывают почти ¼ ежедневных потребностей в кальции. Кстати, жирность молока не имеет значения, на содержание минерала это не влияет.
Сыры, особенно твердые сорта, такие как «Пармезан» или «Тильзит», особенно богаты кальцием. Так, например, 30 г «Тильзита» обеспечивает около 250 мг кальция.
Но даже через растительные продукты мы можем удовлетворить наши потребности в кальции. Особенно рекомендуются:
- зеленые листовые овощи, такие как капуста, руккола или фенхель;
- травы, такие как петрушка или укроп;
- орехи и семена, также способствуют целенаправленному снабжению кальцием.
О том, что минеральная вода также может быть хорошим источником кальция, многие люди не знают. Минеральные воды могут содержать более 500 мг/л данного минерала. Начиная с 150 мг кальция/литр, минеральная вода может называться богатой кальцием.
Богатыми источниками кальция являются медикаментозные препараты и биодобавки. Для достижения заявленного производителем результата необходимо четко следовать инструкции по применению.
Из данного перечня можно выбрать наиболее подходящий:
№1 – «Кальций-Д3 Никомед» (Takeda, Россия)
Комбинированный препарат, разработанный на основе кальция карбоната. Клинико-фармакологическая группа направлена на регуляцию обмена фосфора и кальция в организме. Жевательные таблетки улучшают состояние ногтей, волос, зубов и мышечных структур. Выпускается со вкусом лимона, апельсина, мяты и клубники-арбуза 60 и 120 шт.
«Кальций-Д3 Никомед» входит в список лучших препаратов кальция, т. к. увеличивает плотность костной ткани и восполняет недостаток витамина D3 в организме. Как результат – улучшается нервная проводимость, нормализуются мышечные сокращения и нормализуются показатели свертываемости крови. Препарат широко используется в период роста, в процессе беременности и при лактации, исключая дефицитные состояния.
№2 – «Кальций-магний-цинк/Calcium Magnesium plus zinc» (Solgar, США)
Биологически активная добавка к пище, которая представляет собой дополнительный источник минералов:
- кальций – сохраняет прочность костных структур;
- магний – обеспечивает равномерное распределение кальция по организму и способствует его усвоению;
- цинк – принимает участие в выработке собственного коллагена в костных структурах.
Таблетки находится на втором месте в рейтинг препаратов кальция благодаря тому, что комбинация минералов представлена в особой хелатной форме. Действующие вещества максимально усваиваются организмом.
№3 – «Кальцемин Адванс» (Bayer, США)
Препарат относится к такой фармакотерапевтической группе, как регулятор кальциево-фосфорного обмена. В состав входят микро- и макроэлементы, а также витамины. Действие таблеток обусловлено свойствами активных компонентов:
- формирует костную ткань, увеличивая ее плотность и снижая резорбцию;
- предотвращает развитие заболеваний опорно-двигательного аппарата;
- укрепляет костную систему и суставные структуры.
Кальция цитрат усваивается, независимо от секреторных функций желудочно-кишечного тракта. Благодаря витамину D3 регулируется минеральный обмен в организме.
Назначается для профилактики и комплексного лечения остеопороза женщинам в климактерическом периоде, при употреблении иммунодепрессантов и глюкокортикостероидов, а также при терапии различных заболеваний опорно-двигательного аппарата. Также препарат «Кальцемин Адванс» показан подросткам для восполнения дефицита микроэлементов в организме.
№4 – «Кальцемин» (Bayer, США)
Регулятор кальциево-фосфорного обмена. Препарат «Кальцемин» разработан на основе кальция, витамина D3 и остеотропных минералов, регулирующих обменные процессы.
Действие таблеток, покрытых пленочной оболочкой, обусловлено активными компонентами:
- кальций – формирует костную ткань, увеличивая и предотвращая нарушения со стороны опорно-двигательного аппарата;
- колекальциферол – сохраняет структуру костей, способствует улучшению всасывания минералов в области кишечника;
- цинк – синтезирует половые гормоны, предотвращая разрушение костных структур;
- медь – синтезирует эластин и коллаген, нормализуя процессы образования костной массы;
- марганец – образует протеогликаны, формирующие протеиновый матрикс.
Не рекомендуется принимать при гиперкальцинурии и гиперкальциемии, в случае гипервитаминоза витамина D3, при нефролитиазе, тяжелой форме почечной недостаточности. Среди абсолютных противопоказаний следует выделить активную форму туберкулеза, детский возраст до 5 лет и декальцинирующие новообразования.
Если не знаете, какой кальций для беременных в таблетках выбрать, то «Кальцемин» является наиболее подходящим вариантом. Предварительная консультация с акушером-гинекологом, ведущим беременность, является обязательной.
№5 – «Кальция цитрат+Витамин D/Calcium Citrate+D» (Альфа Витаминс Лабораториес, США)
Препарат разработан на основе минералов и предназначен для профилактики и комплексного лечения остеопороза идиопатического, стероидного или постменопаузального типа. Используется при осложнениях, таких как переломы костей, а также назначается для устранения дефицитных состояний.
Рекомендуется принимать при повышенной потребности организма в витамине D3 и кальции, например при беременности и в период лактации, а также в детском и подростковом возрасте в периоды интенсивного развития.
№6 – «Компливит Кальций Д3» (Фармстандарт-Лексредства, Россия)
Жевательные таблетки со вкусом апельсина регулируют минерально-витаминный баланс, улучшая состояния мышечных и костных структур. Препарат эффективно справляется с остеомаляцией, связанной с нарушением обмена минералов у людей в возрасте от 45 лет и старше.
Рекомендуется принимать в возрасте от 12 лет, целиком проглатывая или разжевывая. Среди побочных реакций следует выделить гиперкальциурию и гиперкальциемию, диарею, боли в области живота или желудка, а также аллергические реакции.
№7 – «Кальция глюконат» (Renewal, Россия)
Таблетки предназначены для восполнения дефицита минералов в организме. Разработаны на основе кальция глюконата моногидрата. Активное вещество участвует в формировании костной ткани и в процессе свертывания крови. Используется для поддержания сердечной деятельности и улучшает процессы передачи нервных импульсов.
Препарат «Кальция глюконат» улучшает сократительную деятельность мышечных структур, помогая справится с миастенией, мышечной дистрофией и повышенной проницаемостью сосудов. Эффект достигается путем возбуждения симпатической нервной системы и усиления выделения адреналина надпочечниками. Таблетки обладают умеренным диуретическим действием.
№8 – «Витаминшки Calcium+Витамин Д» (PharmaMed, США)
Жевательные пастилки содержат натуральные овощные и фруктовые экстракты. Предназначены для обогащения детского организма минералами и витаминами. Действие направлено на:
- снижение риска развития кариеса;
- укрепление зубов и костей.
Назначается детям в возрасте от 3-х лет по 1 пастилке 2 раза в день. Детям от 7 лет и старше – по 2 пастилки 2 раза в день. Рекомендуется принимать во время еды.
№9 – «Кальций 600 из раковин устриц с Д3» (Solgar, США)
Позволяет предотвратить дефицит кальция у детей и взрослых, исключив развитие рахита, остеолиза (разрушения костных структур), судорог и мышечных спазмов. Также исключает вероятность возникновения таких заболеваний, как рак кишечника и высокое давление, которые имеют связь с недостатком кальция в организме.
Курс лечения способствует увеличению плотности и росту костей, развитию и нормальному функционированию мышечных структур. Кальций карбонат, полученный из раковин устриц, защищает кости и зубы от свинца, вредного металла, который при дефицитных состояниях накапливается в организме.
№10 – «Кальций Д3» (Renewal, Россия)
Жевательные таблетки являются биологически активной добавкой к пище, представляя собой дополнительный источник минералов и витаминов. Не рекомендуется принимать при наличии индивидуальной непереносимости, при почечной недостаточности и при повышенной концентрации кальция и витамина Д в крови или моче.
№11 – «Doppelherz Актив Магний+Кальций» (Queisser Pharma, Германия)
Таблетки назначаются при повышенных физических и умственных нагрузках, а также для уменьшения риска развития атеросклероза и заболеваний сердечно-сосудистой системы. Врачи рекомендуют принимать дополнительный источник минералов при несбалансированном питании и при ведении нездорового образа жизни. Среди абсолютных показаний следует выделить проживание в регионах с ухудшенной экологической обстановкой и частые стрессовые ситуации.
Эффективность препарата обусловлена его составом:
- магний – улучшает функции сердечной мышцы, восстанавливая сократительные способности;
- кальций – нормализует процессы свертывания крови, принимает участие в сокращении гладких и скелетных мышц, а также выводит соли радионуклидов и тяжелых металлов.
Препарат предназначен для взрослых. Рекомендуется принимать по 1 таблетке в день, если иное не прописано врачом.
Какие препараты усваиваются лучше
Препараты кальция лучше усваиваются, если они разработаны на основе цитрата. Данное соединение в биологическом плане является очень ценным и представляет собой инструмент для доставки строительного материала костным структурам. Полезен цитрат кальция тем, что ощелачивает урину, предотвращая развитие почечных камней и инфекций мочевыводящих путей. Он также регулирует энергообмен и замедляет синтез паратгормона, предотвращая вымывание минералов из организма.
Но примерно 85% препаратов, представленных на фармацевтическом рынке, разработаны на основе карбоната, который является менее эффективным. Но угольная кислота имеет свое преимущество, которое заключается в высоком содержании элементарного кальция – более 50%. Но карбонат, к сожалению, усваивается только на 15-20%. И такие препараты вызывают расстройства со стороны желудочно-кишечного тракта, что следует учитывать перед использованием. Это обусловлено тем, что при распаде угольной кислоты образуется углекислый газ, который и является причиной вздутия живота.
В связи с тем, что формирование костных структур подчиняется общим биологическим законам, кальций является не единственным необходимым минералом для того, чтобы процессы протекали непрерывно и в разумном соотношении. Важно восстановить механизмы кальциевого обмена, прежде чем перенасыщать организм кальцием. Для улучшения процессов усвоения минералов и закрепления их в скелетных тканях, необходим не только витамин D3, но и Пиридоксин B1 (Тиамин). Комплексное воздействие позволяет достичь более выраженного и стойкого результата.
Выводы
Рынок кальцийсодержащих средств обширен, но внимания из фармацевтического разнообразия в действительности заслуживают не многие. Это связано с тем, что не все таблетки одинаково эффективны и безопасны.
Рейтинг препаратов кальция поможет определиться, какое из представленных средств лучше. Но следует понимать, что предварительная консультация со специалистом – залог эффективного лечения и исключение вероятности развития побочных реакций. Выбрать лучший кальций в таблетках можно только на основании результатов проведенных диагностических исследований. Врач, при назначении того или иного препарата, отталкивается от первопричины дефицитных состояний, назначая сопутствующую терапию для ее устранения.
Профилактика гипокальциемии включает в себя не только прием таблеток, но также сбалансированное питание, прием витамина D3 и ежедневные прогулки на свежем воздухе. Значение также имеет поддержание физической активности и занятия посильными видами спорта.
Литература:
https://www.vidal.ru/drugs/atc/a12ax
https://www.lvrach.ru/2014/11/15436097
https://cyberleninka.ru/article/n/sravnitelnyy-analiz-soderzhaniya-kaltsiya-v-kaltsiysoderzhaschih-f…
https://www.vidal.ru/drugs/molecule-in/154
Остеопороз – это заболевание, при котором в костной ткани снижается содержание минералов. Уменьшается костная масса, кости становятся более пористыми, тонкими и менее прочными, увеличивается риск переломов.
Число людей, страдающих остеопорозом, растет во всем мире. Причины этого роста — старение населения, изменившийся стиль жизни и качество потребляемой пищи. Возникновение остеопороза отождествляют с недостаточным потреблением кальция, с менопаузой у женщин и с преклонным возрастом. Конечно, это так. Но злоупотребление алкоголем, недостаток белков в пище, курение, прием некоторых медикаментов, недостаток физической активности и другие факторы современного образа жизни также влияют на здоровье костной системы.
Мы часто слышим о необходимости на протяжении всей жизни соблюдать диету, содержащую достаточное количество кальция. Известно, что молочные продукты и другая пища, богатая кальцием, необходимы для развития и поддержания прочности костной системы. Но также необходимо знать, что помимо кальция, для правильного питания костной ткани необходимо достаточное количество второго важного элемента — витамина D.
Кальций
Кальций – жизненно важный строительный материал для костной ткани, защищающий от развития остеопороза. Но кальций не может выполнять свою функцию без достаточного количества витамина D.
В свою очередь, кости выполняют функцию «депо» или «резервуара» кальция для поддержания необходимого количества этого элемента в крови.
Таблица 1
|
Рекомендованная дневная норма потребления кальция* |
|
|
Дети в возрасте от 1 года до 7 лет |
700-800 мг |
|
Дети в возрасте от 8 до 11 лет |
800-900 мг |
|
Юноши в возрасте 12-18 лет |
1000 мг |
|
Девушки в возрасте 12-18 лет |
800-1000 мг |
|
Мужчины старше 19 лет |
800 мг |
|
Женщины в возрасте от 19 до 54 лет |
800 мг |
|
Беременные женщины |
1100 мг |
|
Женщины, кормящие грудью |
1200 мг |
|
Женщины после менопаузы |
1000 мг |
|
* Национальный центр остеопороза и связанных с ним заболеваний костной системы (Вашингтон). |
|
|
Молоко и молочные продукты – одни из наиболее богатых и легкодоступных источников кальция. Стакан молока (250 мл) содержит около 300 мг кальция. Три порции молочных продуктов в день обеспечивают достаточное потребление кальция (около 1000 мг). Другими источниками этого важного элемента являются пища и напитки, обогащенные кальцием, мелкая рыба с костями, орехи, соевый творог и, конечно, овощи (например, брокколи и китайская капуста). Как показало недавнее исследование, наиболее чувствительной к недостатку кальция группой являются девочки-подростки, получающие в день менее 1000 мг этого элемента. Недостаточность потребления кальция, особенно в период роста и полового созревания, может поставить под угрозу плотность и прочность костей в более позднем возрасте. Как показало исследование, многие взрослые так же не употребляют необходимого количества молочных и других продуктов, богатых кальцием, что ведет к дефициту этого элемента в организме. |
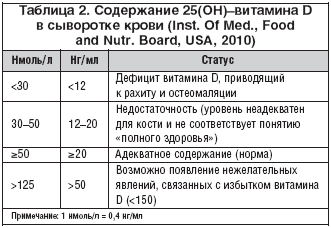
Витамин D содержится в небольших количествах в некоторых продуктах (см. таблицу 2), но пища не является главным источником этого витамина. Основное количество витамина D образуется в коже под воздействием солнечного света. Продукты питания (без специальных добавок) не способны обеспечить достаточное количество витамина D. В международном исследовании, в котором было обследовано более 2500 женщин постменопаузного возраста, страдающих остеопорозом, было выяснено, что большая часть из них страдают дефицитом витамина D.
Открытие витамина D как важного элемента питания было сделано после того, как было замечено, что у детей, получавших с пищей жир печени трески (которая богата витамином D), не развивался рахит (деформация костей в раннем детском возрасте). Позже было обнаружено, что воздействие солнечного света обладает тем же эффектом.
Несмотря на изученность проблемы и меры профилактики, до сих пор регистрируются случаи рахита у детей. Полагают, что важными причинами этого являются как недостаток витамина D в организме матери во время беременности (и дети появляются на свет уже с дефицитом этого витамина), так и чрезмерная защита детей от солнечного света.
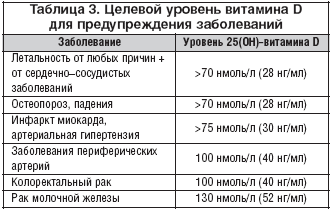
На протяжении всей жизни витамин D и кальций имеют равную степень важности в поддержании здоровья костной системы. Витамин D выполняет множество функций, но здоровье костной системы – его главная функция.
- Витамин D способствует полноте всасывания кальция. При недостатке витамина D большая часть кальция пищи не усваивается пищеварительной системой.
- Витамин D необходим для нормальной минерализации и роста костей.
- Восполнение недостатка витамина D уменьшает нарушение координации и риск падений у женщин старшего возраста, возможно, вследствие улучшения функций нервной и мышечной системы.
- Экспериментальные данные подтверждают важность витамина D в работе иммунной системы и в регуляции кровяного давления.
- Исследования показали, что восполнение недостатка кальция и витамина D уменьшает количество переломов у женщин старшего возраста.
Таблица 2. Пища, содержащая витамин D.
|
Содержание витамина D |
|
|
Жирная рыба, например, лосось, скумбрия, сардины |
высокое |
|
Масло печени тресковых рыб |
|
|
Печень |
|
|
Некоторые витаминизированные продукты, например:
Иногда витамином D обогащают сухое и жидкое молоко, йогурты, молочные десерты, соевые напитки (например, соевое молоко). |
среднее |
|
Нормы потребления витамина D для здоровых людей* |
|
|
Новорожденные и дети (до 19 лет) |
5 мкг в день (200 МЕ*) |
|
Мужчины и женщины (от 19 до 50 лет) |
5 мкг в день (200 МЕ) |
|
Мужчины и женщины (от 51 до 70 лет) |
10 мкг в день (400 МЕ) |
|
Беременные женщины (от 14 до 50 лет) |
5 мкг в день (200 МЕ) |
|
Женщины, кормящие грудью (от 14 до 50 лет) |
5 мкг в день (200 МЕ) |
|
Мужчины и женщины (старше 71 года) |
15 мкг в день (600 МЕ) |
|
* данные Института Медицины Национальной академии наук США |
*Международные единицы |
Витамин D — «солнечный» витамин.
Витамин D часто называют «солнечным» витамином. Как правило, около 90% потребности в этом витамине образуется под воздействием солнечного света (ультрафиолетовых лучей, УФ), которые проникают в кожу и способствуют превращению молекулы-предшественника витамина D в его активную форму. Количество витамина D, образованного в коже, обычно намного превышает его количество, получаемое с пищей.
Точное количество витамина D, образовавшегося под воздействием ультрафиолетовых лучей и, соответственно, необходимая длительность ежедневного пребывания на солнце, зависят от:
- пигментации кожи; темной коже необходимо больше УФ для выработки витамина D;
- сезон, время дня (чем меньше интенсивность солнечного света, тем больше времени требуется для выработки витамина D);
- площади открытых участков тела, не защищенных одеждой и солнцезащитными средствами;
- наличия препятствий для проникновения УФ (стекло, пластик).
Следовательно, к группе риска развития дефицита витамина D принадлежат:
- взрослые с темным цветом кожи;
- дети с темным цветом кожи, особенно при наличии у них дефицита содержания железа в крови;
- люди, постоянно закрывающие все тело одеждой по религиозным или другим соображениям (особенно женщины и дети);
- беременные женщины с дефицитом витамина D, новорожденные дети которых унаследуют недостаток этого витамина;
- новорожденные и грудные дети, дольше 6 месяцев находящиеся исключительно на грудном вскармливании, не получающие дополнительно витамин D и лишенные возможности принятия солнечных ванн;
- люди преклонного возраста, не имеющие возможности выходить из дома, или находящиеся в стационарах или социальных учреждениях, редко выходящие из помещения и не получающие витамин D в качестве добавки к пище.
Какова необходимая длительность пребывания на солнце?
Эта потребность индивидуальна для каждого отдельного человека и определяется, например, местом проживания, временем суток, в которое человек обычно выходит на улицу.
Если невозможно ежедневно получать необходимую дозу УФ, рекомендованная дневная доза витамина D для приема внутрь составляет 400 МЕ (10 микрограмм).
Летом большинство людей, открывающих воздействию солнечных лучей лицо, руки или ноги, как правило, имеют возможность получить достаточное количество витамина D, эпизодически выходя на открытое солнце, исключая время пиковой солнечной активности. Людям с чувствительной к солнечным лучам кожей достаточно приблизительно 5 минут пребывания на солнце до 11 часов утра или после 4 часов дня, чтобы получить достаточное количество витамина D. Людям с менее чувствительным типом кожи или людям с темным цветом кожи необходимо более длительное время (около 20 минут пребывания на солнце).
Врачи хорошо осведомлены о факторах риска остеопороза и помогут определить, есть ли у Вас обусловленный питанием дефицит элементов, и подвержены ли вы риску развития остеопороза. При обнаружении дефицита кальция или витамина D, врач может порекомендовать средства, восполняющие эту недостаточность.
Кальций — один из важнейших минералов, необходимых для правильного функционирования человеческого организма. Общий кальций (Ca) и ионизированный кальций (Ca2+) участвуют в построении костей, зубов и кровеносных сосудов, влияют на общий гомеостаз и ход многих метаболических процессов, происходящих в организме. Дефицит кальция способствует, в т. ч. нарушениям минерализации костей и свертываемости крови, что в свою очередь приводит к серьезным осложнениям со здоровьем. Потребность в этом макроэлементе возрастает с возрастом, особенно это касается женщин в период менопаузы.
Рассказываем, какова правильная концентрация кальция в крови, как подготовиться к исследованию и что влияет на образование гипокальциемии или гиперкальциемии.
Что такое кальций?
Кальций — минерал, относящийся к группе макроэлементов, необходимых для правильного развития и функционирования организма. Макроэлементы должны поступать регулярно с пищей и в строго определенных дозах. Среднесуточная потребность в кальции составляет около 1000 мг и что немаловажно – увеличивается с возрастом.
Всасывание кальция происходит в основном в тонком кишечнике, по принципу активного транспорта. Степень его биодоступности зависит от нескольких факторов, в первую очередь от правильного функционирования гормонов, регулирующих кальциево-фосфатный баланс организма, т.е. кальцитонина и паратиреоидного гормона.
В организме взрослого человека содержится около 1,2 кг кальция, 99% локализуется в костях. Оставшийся кальций находится в ионизированной форме в плазме крови, внутри клеток, составляющих мягкие ткани и во внеклеточной жидкости. Около половины кальция, циркулирующего в крови, остается в свободной форме (в виде ионизированного кальция) и метаболически активно, в то время как остальная часть связана с белками и другими молекулами и не является биологически активной.
Роль кальция в функционировании организма
- Строительная функция. В организме человека кальций в первую очередь выполняет строительную функцию, особенно как компонент костей и зубов, а также сосудов и придатков эпидермиса – ногтей и волос.
- Участие в свертывании крови. Кальций также влияет на правильное течение процесса свертывания крови, принимая участие в активации факторов свертывания плазмы и способствуя стабилизации сгустка.
- Регулирует сокращение гладкой мускулатуры и поперечно-полосатых мышц.
- Влияет на активацию и секрецию гормонов и нейромедиаторов.
- Участвует в нейронной проводимости.
- Является активатором многочисленных ферментов, в том числе пищеварительных (липазы и сычужного фермента) и АТФ-асе, необходимой для высвобождения энергии из молекул АТФ, что существенно влияет на обменные процессы.
Благодаря своему вкладу в регуляцию воспалительных процессов и в поддержание адекватной проницаемости клеточных мембран, кальций поддерживает гомеостаз организма, что имеет особое значение для аллергиков, для которых поступление кальция пероральным путем облегчает кожную и пищевую аллергию.
Исследование уровня кальция в крови
Анализ на кальций (Ca) позволяет врачу оценить состояние здоровья пациента и облегчает возможную дифференциальную диагностику.
Показания к анализу:
- Профилактический осмотр.
- Диагностика гипертонической болезни.
- Подозрение на заболевание почек.
- Нарушения работы костной системы (деформации, боли в костях). Возникновение частых переломов.
- Подозрение на опухоли костей или метастазы в кости.
- Подозрение на наличие опухолей, продуцирующих паратиреоидные гормоны.
- Подозрение на наличие рака кроветворной системы.
- Нарушения функции нервной системы (неврологические расстройства).
- Диагностика остеопороза.
- Отравление витамином D или витамином А.
- Нарушения функции щитовидной железы, паращитовидных желез, надпочечников.
- Подозрение на саркоидоз.
- Диагностика артериальной гипертензии.
Кроме того, исследование на кальций проводится при появлении симптомов гиперкальциемии (высокий уровень кальция) или гипокальциемии (низкий уровень кальция). Высокая концентрация проявляется, например, депрессией, сонливостью, хронической усталостью и проблемами с концентрацией внимания. Иногда может наблюдаться тошнота и рвота и выделение слишком большого количества мочи.
Напротив, симптомы гипокальциемии включают: судороги, галлюцинации, сердечно-сосудистые заболевания, падение давления, сердечные расстройства, двоение в глазах, светобоязнь, жжение или покалывание в руках и ногах.
Как делают анализ?
Концентрация кальция чаще всего определяется в сыворотке крови. Рекомендуется выполнять определение общего и ионизированного кальция в крови.
Тест на кальций следует сдавать натощак, сохраняя перерыв в приеме пищи не менее 12-часов. Накануне анализа также нужно избегать повышенных физических нагрузок.
Ход исследования: единичный забор крови из локтевой вены. Чтобы точно определить концентрацию общего кальция, выполняют тест из того же образца крови также на уровень альбумина, поскольку белок влияет на концентрацию этого элемента.
Слишком низкий уровень альбумина в крови (гипоальбуминемия) снижает уровень общего кальция, в то время как повышенный альбумин (гиперальбуминемия) вызывает повышение уровня общего кальция.
В том случае, если врач назначил исследование уровня ионизированного кальция, кровь берут без доступа воздуха, используя специальный вакуумный набор для сбора.
Время ожидания результата: 1 день.
Чтобы найти точную причину нарушения уровня кальция в крови, необходимо также определить уровень ПТГ, креатинина и мочевины, уровень щелочной фосфатазы и метаболитов витамина D.
Кальций – норма для женщины, мужчины и ребенка в результатах анализов
В связи с тем, что лаборатории используют разные методы тестирования, референсный диапазон для кальция может незначительно отличаться. Анализируя результат исследование, стоит обратить внимание на то, подпадает ли он под стандарт данной лаборатории и обозначен ли он символом, указывающим на превышение правильных значений: ↑ или H (Высокий) при повышенном и ↓ или L (Низкий – низкий) со сниженным уровнем кальция.
Общая концентрация кальция: 2,25-2,65 ммоль/л, из которых 45-50% составляет ионизированный кальций.
Таблица 1. Нормальная концентрация кальция в крови (для женщин, мужчин и детей)
| Вид кальция | Нормальная концентрация кальция в крови для женщин, мужчин |
| Общий кальций (Ca) | около 2,25-2,75 ммоль/л (9 – 11 мг/дл) |
| Ионизированный кальций (Ca2+) | около 1,0-1,3 ммоль/л (4-5,2 мг/дл) |
Важно восполнить дефицит кальция у детей. Этот элемент отвечает за правильное функционирование кровеносной, скелетной и мышечной систем. Особенно она нужна детям в фазе быстрого роста, т.е. с 8 до 9 лет и на протяжении всего подросткового возраста – до 17 лет.
Дефицит кальция у детей может привести к дефектам осанки, проблемам со свертываемостью крови, деформациям и повышенной хрупкости костей, кариесу, а у грудничков – к позднему прорезыванию зубов и запоздалой ходьбе. Детям от 2 до 4 лет проще всего давать кальций в виде сиропа, а детям старше 4 лет – в таблетках.
У детей нормальный уровень кальция выглядит следующим образом (европейские нормы):
| Возраст ребенка | Уровень кальция |
| 0-10 дней (младенец) | 7,6-10,4 мг/дл |
| 10 дней — 2 года | 9,0-11 мг/дл |
| 2 года — 12 лет | 8,8-10,8 мг/дл |
| 12 — 18 лет | 8,4-10,2 мг/дл |
| Норма ионизированного кальция составляет: 1,16-1,32 ммоль/л (4-5,2 мг/дл) |
Кальций необходим для правильного развития плода, поэтому будущие мамы должны позаботиться о правильном количестве этого элемента в меню. Потребность женщин в кальции, в т. ч. беременных, составляет 1000-2000 мг в сутки.
Гипокальциемия – причины и симптомы низкого уровня кальция в организме
Гипокальциемия, т.е. снижение общего кальция в сыворотке крови ниже 2,25 ммоль/л и/или ионизированного кальция ниже 0,95 ммоль/л, чаще всего вызвана нарушением всасывания кальция в результате синдрома мальабсорбции или дефицита витамина D и его активных метаболитов и дефицитом паратиреоидных гормонов (ПТГ).
Другие причины гипокальциемии включают:
- снижение альбумина плазмы;
- гипопаратиреоз;
- разрушение мышц (рабдомиолиз);
- хроническую почечную недостаточность;
- острый панкреатит;
- остеопороз;
- обструктивную желтуху;
- наличие метастатического рака молочной железы и рака предстательной железы;
- дефицит магния или избыток фосфора в организме.
Бывает и так, что гипокальциемия является побочным эффектом приема препаратов:
- фуросемида;
- цинакальцета;
- кальцитонина;
- цисплатина;
- фенитоина;
- фенобарбитала;
- фосфатов;
- стероидных гормонов.
Незначительное снижение концентрации кальция ниже нормального диапазона обычно протекает бессимптомно. Клинические признаки (симптомы) можно увидеть, когда уровень кальция в организме падает ниже 9 мг/л. Тогда больной чувствует усталость, боли в суставах и мышцах и др. симптомы.
О его дефиците, например, свидетельствует:
- покалывание в конечностях;
- судороги и мышечная слабость;
- поражения кожи в виде сухости;
- атопическая экзема или псориаз;
- двоение в глазах, светобоязнь;
- мигренозные боли;
- спутанность сознания;
- беспокойство и другие неврологические симптомы;
- приступы одышки, вызванные бронхоспазмом;
- аритмии;
- судороги;
- эпилептические припадки;
- тетания (неконтролируемое сокращение мышц и сосудов).
Наблюдаются нарушения минерализации костей, что в случае взрослых означает остеопороз, а у детей рахит. Дефицит кальция также может вызвать нарушения свертываемости крови, что, в свою очередь, приведет к носовым кровотечениям и синякам, видимым на поверхности кожи. На первых порах со временем будут усиливаться незначительные мышечные сокращения, что будет свидетельствовать о возникновении тетании.
Если такие симптомы наблюдаются, необходимо обратиться к врачу и выполнить диагностические анализы, а в случае судорог или тетании – вызвать скорую помощь или немедленно посетить отделение неотложной помощи.
Дефицит кальция встречается гораздо реже, чем избыток кальция. Основа для лечения гипокальциемии в первую очередь — изменение рациона, в который должно быть внесено большее количество кальция.
Гиперкальциемия – причины и симптомы высокого уровня кальция в организме
Повышенная концентрация кальция называется гиперкальциемией. Это приводит к гиперкальцимическому кризу, вызывает сердечные расстройства и даже кому. Лечение гиперкальциемии включает в себя в первую очередь изменение рациона на низкий уровень кальция, лечение основного заболевания и применение мочегонных препаратов, усиливающих выведение кальция с мочой. Если вы хотите снизить концентрацию кальция, стоит одновременно повысить уровень фосфатов.
Повышение уровня кальция происходит чаще всего при:
- заболеваниях эндокринной системы, например, при гипотиреозе, первичном гиперпаратиреозе, акромегалии;
- патологиях почек;
- саркоидозе, туберкулезе;
- паранеопластических синдромах;
- раке, особенно когда раковые клетки занимают костную ткань;
- воспалительных заболеваниях с иммунодефицитом, например, гранулематозные заболевания;
- травмах, требующих длительной иммобилизации.
Гиперкальциемия также может быть результатом передозировки витамина D и А или приема таких лекарств, как соли кальция, лития и алюминия, эстрогены, тиазидные препараты и теофиллин. Кальций, содержащийся в пище, трудно поддается передозировке. Однако если принимаются БАДы, в которых содержится этот элемент, то дозу 3-4 г кальция в сутки превышать нельзя.
Симптомы, указывающие на повышенную концентрацию кальция, не характерны и могут включать в себя проблемы с многими органами и системами. Наиболее часто встречаются:
- трудности с концентрацией внимания;
- слабость;
- отсутствие аппетита;
- запор;
- повышенный диурез и сопровождающая его жажда;
- рвота, тошнота;
- снижение мышечного тонуса;
- артериальная гипертензия;
- нефролитиаз и почечная недостаточность.
Кроме того, слишком высокая концентрация кальция будет проявляться ухудшением усвоения цинка и железа из пищи, а в крайнем случае может даже произойти образование камней в почках. Все эти состояния — показание к обращению к врачу и определению причины их возникновения.
Что влияет на усвоение кальция?
Биодоступность кальция из пищи составляет от 10 до 40%. На биодоступность кальция влияет множество факторов.
Низкая биодоступность этого ингредиента, если речь идет о продуктах растительного происхождения, обусловлена содержащейся в них щавелевой кислотой, например, она есть в шпинате, ревене, щавеле, и фитиновой кислотой, содержащейся в отрубях.
Более низкое всасывание кальция связано с наличием в рационе нерастворимых фракций пищевых волокон, жиров и слишком высоким содержанием фосфора.
Есть также много факторов, которые отвечающих за повышенное усвоение кальция, и к ним относятся:
- некоторые аминокислоты(лизин, аргинин);
- лактоза;
- инулин;
- витамин D;
- фруктоолигосахариды и некоторые казеиновыефосфопептиды.
Лучше всего усваивается кальций из молока и молочных продуктов, это связано с тем, что эти продукты содержат лактозу, казеин, а также характеризуются благоприятным соотношением кальция к фосфору.
Также имеет большое значение в усвоении кальция тип продуктов, являющихся его источником, состав блюд и количество белка в рационе.
По мнению специалистов, правильная диета способна полностью покрыть потребности в кальции, учитывая наличие питательных веществ, повышающих его усвоение.
Как нормализовать концентрацию кальция?
Как гипокальциемия, так и гиперкальциемия требуют визита к врачу и проведения соответствующей терапии. После излечения основного заболевания или в случае, когда причина расстройства — неправильное поступление кальция в ежедневный рацион, нужно позаботиться о соответствующей модификации меню.
Хороший источник кальция не только молоко, сыр и другие молочные продукты, хотя организм усваивает их лучше всего. Все больше людей страдают от различных видов аллергии, исключающих возможность употребления молочных продуктов. Для них существуют также альтернативные диеты с продуктами животного происхождения. Помимо растений, кальций также можно найти в рыбе и в высокоминерализованной воде.
В случае гипокальциемии рекомендуется чаще есть богатые кальцием продукты:
- молоко и молочные продукты;
- копченую рыбу и рыбные консервы;
- фундук, миндаль, фисташки, тыквенные семечки;
- сушеный инжир и абрикосы;
- капусту, петрушку, пшеничные отруби;
- добавки с кальцием и витамином D.
Хороший источник кальция также может жесткая питьевая вода и минеральные воды. Последние могут содержать даже более 150 мг кальция/л.
В случае гиперкальциемии, в свою очередь, необходимо ограничить потребление такой пищи и позаботиться о правильной гидратации организма.
20 ноября 2018

Как выбрать «правильный» кальций?
Что мы знаем о кальции? Конечно, прежде всего то, что он отвечает за крепкие кости и здоровые зубы, ведь 99 % кальция находится именно в этих органах. Но роль оставшегося 1 % не менее значима. Кальций регулирует работу сердечно-сосудистой и нервной систем, сокращение мышц и свертывание крови. Но и это не все функции макроэлемента.
Потребность, источники, последствия дефицита
В определенные периоды жизни потребность в кальции повышается: в детстве, когда организм интенсивно растет, во время беременности и кормления грудью, в пожилом возрасте, при значительных физических нагрузках. То есть в течение всей жизни необходимо следить за тем, чтобы организм получал требуемое количество этого минерала.
Проявления дефицита кальция не ограничиваются остеопорозом и переломами. Зачастую симптомы неспецифичны: утомляемость и слабость, боли в мышцах, сухость кожи, онемение пальцев. Недостаток кальция вызывает серьезные «поломки» в организме, они развиваются незаметно, и бывает, что при появлении симптомов проблема уже необратима.
Основные источники кальция — молочные продукты. Мы все недобираем кальций из пищи, ведь, чтобы обеспечить себя суточной дозой, нужно ежедневно выпивать 1 литр молока или съедать 1 кг сметаны. Кальций есть и в растительных продуктах, но в форме, которая позволяет усваиваться лишь 10–20 % макроэлемента. Дефициту кальция способствуют гиповитаминоз D, избыток быстрых углеводов в рационе, болезни пищеварительного тракта, прием некоторых лекарств.
Что влияет на усвоение кальция
Независимо от того, идет ли речь о продуктах питания или о кальцийсодержащих препаратах, на биодоступность (усвоение) кальция влияет ряд факторов:
- Кислотность желудочного сока. После 25–30 лет кислотность начинает снижаться, поэтому кальций усваивается хуже.
- Витамин D. Если «солнечного витамина» не хватает, кальций не может полноценно всасываться в кишечнике. Именно витамин D является главным регулятором фосфорно-кальциевого обмена и удерживает кальций в костях.
- Витамин К2. Открытие его роли в обмене кальция произошло недавно. Установлено, что он регулирует взаимодействие кальция и витамина D, удерживает кальций в костях и не дает ему оседать на стенках сосудов.
- Баланс кальция и магния. Оптимальным считается соотношение кальция и магния 2:1. Одинаково плохи и дефицит, и избыток магния. С избытком мы сталкиваемся редко, а вот недостаток магния в организме — частое явление.
- Доза и время приема. За одно применение способно усвоиться примерно 400 мг кальция, поэтому лучше разбивать суточную дозу на 2–3 приема. Лучшим временем для усвоения считается вторая половина дня.
Разные формы — разное усвоение
Наличие кальция в препарате — еще не залог успешной профилактики или лечения. Ключевым моментом является форма кальция.
Кальция глюконат. Устаревшая и малоэффективная форма кальция. При самых благоприятных условиях усвоение кальция составляет около 20 %. Отдельного упоминания заслуживает факт, что в сутки потребуется принимать до 20 таблеток.
Кальция карбонат. Самая распространенная, но не лучшая форма кальция в препаратах. Биодоступность кальция на уровне 20–30 %, но только при нормальной или повышенной кислотности желудочного сока. Если кислотность низкая или вы используете средства для ее снижения, применение этой формы бесполезно, ведь усвоение кальция не превысит 3 %.
Кальция цитрат. Усваивается в 2–3 раза полнее, чем карбонат кальция. Очень важный момент: всасывание не зависит от кислотности желудочного сока. Кроме того, эта форма считается предпочтительной для людей с риском образования камней в почках.
Кальция гидроксиапатит. Биохимически наиболее близкая организму форма, в таком виде макроэлемент присутствует в костной ткани. Содержит и кальций, и фосфор. При изготовлении препаратов используют кости крупного рогатого скота. Такой кальций хорошо усваивается организмом, а биодоступность выше, чем у цитрата.
Хелатный кальций (соединения с аминокислотами). Суть хелатной формы в том, что ион кальция удерживается, как клешнями, несколькими аминокислотами. Благодаря такой форме кальций хорошо усваивается и транспортируется в ткани. Хелатный кальций не требует дополнительных химических превращений, не мешает усвоению других макро- и микроэлементов. Наиболее распространенная форма — кальция глицинат (соединение с аминокислотой глицин).
Простая формула профилактики = эффективная форма кальция + «группа поддержки» (магний, витамины D и К2).
Следуйте за нами в соцсетях
Просмотров 1.6к. Опубликовано 30.07.2020
Обновлено 04.01.2023
Препараты кальция широко представлены в аптечном ассортименте. При этом их цена может отличаться в 10 и более раз. Закономерен вопрос: стоит ли тратить больше, если можно сэкономить. Ведь кальций – он и есть кальций, один и тот же макроэлемент в дорогих и дешёвых средствах. Так рассуждают многие покупатели. И экономят… на собственном здоровье. На самом деле кальций кальцию рознь! И если одни кальцийсодержащие добавки полезны, то другие могут быть смертельно опасны. Это не преувеличение. Всё дело – в формах кальция!
Лучшие препараты кальция: глюконат, карбонат, лактат или цитрат?
Дело в том, что препараты кальция не содержат в чистом виде макроэлемент кальций. По причине высокой реактивности этот минерал существует исключительно в виде соединений с другими веществами. И каждое из них по-своему взаимодействует с организмом человека. Поэтому при выборе кальция в первую очередь необходимо обратить внимание на его форму.
Глюконат кальция – малоэффективный и небезопасный вид кальция. В 1 грамме соли присутствует лишь 90 мг чистого минерала. При этом усвояемость его – не выше 3 %. А вот побочные эффекты – тошнота, запор, диарея, повреждение слизистых ЖКТ, кальциноз – развиваются довольно часто. Но, увы, глюконат продолжает пользоваться спросом у россиян из-за дешевизны.
Лактат кальция, хоть и не столь разрушителен для ЖКТ, но также отличается невысоким содержанием макроэлемента (130 мг на 1 г) и низкой усвояемостью (16,7 %). Эта форма минерала – основная для младенцев. Однако у взрослых выработка специального фермента, необходимого для усвоения молочнокислого кальция, сходит на нет. Так что эффективным средством лактат назвать никак нельзя.
Карбонат кальция входит в 85 % препаратов кальция. Он относительно недорог, так как в его основе лежит обыкновенный мел, причём не всегда очищенный от свинца и других вредных примесей. Его биодоступность равна 20 %. Однако при пониженной кислотности желудка она резко падает вплоть до нуля. При этом карбонат кальция сам снижает кислотность, провоцируя нарушения в работе ЖКТ.
Цитрат кальция – формула минерала, безвредная для органов пищеварения. При этом усвоение его не связано с кислотностью желудка, а биодоступность достигает 44 %, что в 2,5 раза выше, чем у карбонатной соли. Технология его производства исключает наличие инородных примесей. К тому же применение данной формы кальция минимизирует риск образования камней в почках, так как цитрат препятствует кристаллизации минерала и способствует своевременному выведению его излишков с мочой.
Существуют и другие препараты кальция – хелат и гидроксиапатит, но в российских аптеках их встретишь редко. Да и цена их для среднестатистического российского потребителя высоковата.
Что ещё могут содержать препараты цитрата кальция
Итак, цитрат кальция обладает очевидными преимуществами по сравнению с другими видами кальция. По технологическим причинам его себестоимость несколько выше, чем у карбоната. Но, как мы убедились, цена на препараты кальция находится в прямой зависимости от их эффективности и безопасности. Чем дешевле средство – тем оно менее эффективно и тем более обширной побочкой обладает. Так что соотношение «цена – качество» у цитрата кальция является оптимальным. Если, конечно, вы не хотите экономить на собственном здоровье. За импортный цитрат кальция наверняка придётся переплатить. Поэтому стоит обратить свой взор на отечественные препараты. А их выбор не велик.
А некоторые производители ещё и хитрят. Кладут в кальцийсодержащее средство сразу две формы минерала – и карбонат, и цитрат. За счёт последнего, по идее, должна повышаться биодоступность препарата. Только вот их количественное соотношение не указывается. Догадайтесь, чего больше в таких препаратах? Правильно, дешёвого, менее эффективного и более опасного карбоната.
Вывод один – надо брать препарат цитрата кальция без смеси с другими видами кальция. А вот компания некоторых витаминов действительно поможет усвоению костного макроэлемента. И самый главный помощник в усвоении кальция – это витамин D3, обеспечивающий заодно и полноценное кишечное всасывание магния и фосфора. Последние также необходимы для укрепления костей, зубов, ногтей и волос.
А ещё один коллега магния и кальция по укреплению костной системы, поддержанию или восстановлению минерального обмена – это витамин В6. И его наличие весьма желательно в кальцийсодержащем средстве.
Однако и препараты цитрата кальция, содержащие всё перечисленное, не одинаковы по эффективности и безопасности. Представляем вашему вниманию препарат этого ряда Остеомед Форте, обладающий выраженными преимуществами, по сравнению с аналогами.
Остеомед Форте – умный препарат цитрата кальция
Остеомед Форте отличает небольшое количество кальция. Избыток этого минерала, даже в цитратной форме, не нужен организму. Ведь приём 1000 и более мг кальция в день вызывает резкие скачки его уровня в крови. А это чревато развитием опасного состояния – гиперкальциемии. Не забывайте, что макроэлемент кальций содержится в воде и пище в немалых количествах. И чаще всего его недостаток в организме обусловлен:
- неправильным обменом веществ;
- нарушением всасывания в кишечнике;
- гормональным дисбалансом, нехваткой половых гормонов, и особенно тестостерона, стимулирующего костеобразование.
Поэтому главная задача – не вогнать в организм как можно больше кальция, а улучшить его усвоение, нормализовать минеральный обмен и гормональный фон. А дополнительный цитрат кальция в умеренной, а не в убойной дозировке послужит компенсации уже образовавшегося дефицита макроэлемента в костях, зубах, ногтях, волосах. Но это возможно лишь при условии его полноценного и правильного усвоения точно по адресу!
За решение этой задачи в составе Остеомеда Форте отвечает дополнительный компонент – HDBA органик комплекс, воздействующие на костный метаболизм. В его основе – ценный продукт пчеловодства трутневое молочко, законсервированное по уникальной запатентованной производителем технологии. Только благодаря адсорбции на лактозе и глюкозе с вакуумной сушкой в оптимальных температурных условиях сохраняются все биологически активные вещества данного апипродукта. А это не только витамины, минералы, аминокислоты, но и наиболее ценные для улучшения остеогенеза гормональные компоненты.
Прогормоны трутневого молочка стимулируют механизмы выработки гормонов и сами служат материалом для выработки собственных половых гормонов, в том числе тестостерона. Таким образом, HDBA органик комплекс как ключевой компонент Остеомеда Форте способствует:
- повышению уровня анаболических гормонов, от которых зависит рождение клеток кости;
- снабжает организм аминокислотами (более 20) для построения органического каркаса костной ткани;
- улучшает питание костной ткани за счёт наличия в составе витаминов А, D, Е, С, группы В и бета-каротина, а также минеральных веществ: P, Na, Ca, Zn, Mn, Fe, Mg, K, Co, Mo, Ni, B и др.
Таким образом, Остеомед Форте – остеопротектор нового поколения, содержащий необходимые костям кальций, витамины D3 и В6 и органический анаболический компонент HDBA.
Это препарат не только возмещает недостаток кальция, но и улучшает его целевое усвоение именно в тех местах, где он жизненно необходим. Благодаря последнему риск развития гиперкальциемии и возникновения кальцинозов при приёме этого препарата стремится к нулю. А восстановление и укрепление костной ткани происходит значительно быстрее, чем при приёме других препаратов кальция.
Кальций в организме: нормы, дефициты и избыток
В онлайн-лаборатории Lab4U мы хотим, чтобы каждый из вас мог управлять своим здоровьем. Для этого мы просто и понятно рассказываем вам про процессы в организме!
Кости, зубы, творог, мел. Что объединяет эти слова? Все они содержат кальций. Если у вас выпадают волосы, ногти ломаются , руки-ноги «выкручивает» , спину «ломит»; повышенная чувствительность зубов, спина начала горбиться — прочитайте статью до конца. Спойлер: возможно в ваш организм поступает достаточно кальция, но не хватает чего-то другого. Если этих симптомов у вас нет — тоже прочитайте статью, это только малая часть сигналов организма, которые связаны с недостатком кальция. Или переходите сразу к Выводам.
Зачем нужен кальций?
В организме кальций содержится не только в костях и зубах (около 1 кг), но и в крови (примерно 0,0013 кг). Кальций в костях в основном нужен для того, чтобы ваш скелет был крепким и мог вас поддерживать.
В крови у него больше обязанностей. Он помогает:
- мышцам сокращаться;
- нервам переносить сообщения от мозга к каждой части тела;
- кровеносным сосудам перемещать кровь по всему телу;
- высвобождать гормоны и ферменты,которые затрагивают почти каждую функцию в организме человека;
- крови сворачиваться (это важно, например, для остановки кровотечений);
- регулировать артериальное давление и уровень вредного холестерина.
Необычное свойство кальция
В Африке кальцием лечат….укусы пауков. Он уменьшает мышечные спазмы.
Что произойдет, если я не получу достаточного количества кальция?
Очень долго вы не будете замечать нехватку кальция в организме. Кальций покидает кости почти незаметно для вас.
Заподозрить у себя дефицит кальция можно, если у вас:
- Постоянно или периодически “болят” кости: руки-ноги «выкручивает», спину – «ломит»;
- Зависимость от метеоусловий;
- Покатость плеч, сгорбленность;
- Необоснованная потеря веса;
- Мышечные спазмы и судороги;
- Ломаются и слоятся ногти и волосы;
- Появилась седина, а вам нет и 30 лет;
- Повышенная чувствительность зубов, пародонтоз;
- Тахикардия;
- Упадок сил;
- Начались покалывания и онемение в руках;
- Внезапно изменился голос.
Эти симптомы, как первые звоночки проблем с кальциевым обменом, должны натолкнуть вас или вашего лечащего врача на мысль проверить минеральный обмен в организме. Сделать это очень просто — сдать комплексный анализ “Минеральный обмен”. Его рекомендуется сдавать вместе с витамином D. Это поможет вам увидеть реальную первопричину возможного недостатка кальция.
Также на особом контроле необходимо держать уровень кальция, если вы:
- Курите. Химические элементы ,которые входят в состав сигарет замещают кальций в кости и блокируют выработку витамина Д;
- Употребляете алкоголь. Он разрушает молекулы кальция, а дальше выводит их из тела;
- Каждый день пьете кофе. Кофеин увеличивает кислоту и щелочь в крови. Чтобы уменьшить их концентрацию, организм из костей посылает кальций в кровь. Кроме того, кофе содержит соединения, которые вместе с кальцием образуют оксалат кальция, основной компонент камней в почках;
- Голодаете или сидите на диетах. Кальций в нужном количестве не попадает в организм, а значит процесс перекачивания кальция из костей в кровь ускоряется;
- Мало гуляете и двигаетесь. Без солнечного света витамин Д, который нужен для усвоения кальция, кожей не синтезируется;
- Любите есть сладкую и соленую пищу. Соль, сахар и “быстрые” углеводы тормозят процесс всасывания кальция в кишечнике из еды в кровь;
- Вегетарианец, веган или исключаете пищу животного происхождения. Так уже получилось, что молочка — лидер по содержанию кальция. Исключая ее из рациона, вы теряете большой источник кальция. Также у тех, кто не ест продукты животного происхождения чаще всего снижен витамин Д и фосфора, главных партнеров кальция.
Кальций причина такого заболевания.
Оказывается, довольно распространенной причиной мужского бесплодия является нехватка кальция в организме.
Если кальций у вас не усваивается или попадает в организм в недостаточном количестве сейчас, то через 15 лет к вам скорее всего «постучится» остеопороз вместе с переломами костей.
Остеопороз
Основное заболевание, которое вызывается дефицитом кальция — остеопороз. Это заболевание, при котором нарушается структура и прочность кости и повышается риск переломов. Остеопороз входит в четверку основных причин смертности и инвалидности. Помимо остеопороза в ТОП 4 входят сердечно-сосудистые заболевания, сахарный диабет и злокачественные опухоли.
Никаких ранних проявлений остеопороза нет — процесс разрушения костей может идти десятилетиями. Основное его проявление — переломы при небольших травмах или вообще без них.
Почему это заболевание опасно?
Его редко диагностируют в начальной стадии, и еще реже лечат, из-за отсутствия симптомов. Многие считают, раз не болит, то и заболевания нет.
Ошибочно считается, что остеопороз — это заболевание пожилых людей. Да, большинство из зарегистрированных пациентов — люди старше 50 лет. Но изначально заболевание возникает, когда вам от 25 до 35.
Согласно российским рекомендациям, оценка риска остеопороза и переломов должна проводиться у всех женщин и мужчин старше 50 лет. Однако, если есть риск развития остеопороза, врачи советуют проверяться и всем, кто моложе этого возраста, не реже раза в год.
Вас можно отнести в группу риска развития остеопороза, если:Вас можно отнести в группу риска развития остеопороза, если:
- В вашей семье ранее диагностировали остеопороз;
- Вы относитесь к группе риска дефицита кальция;
- У вас были переломы, когда вы легонько ударились или упали с небольшой высоты;
- Менопауза наступила раньше 45 лет;
- Вы принимаете препараты (стероиды) для лечения астмы, артрита или кишечных заболеваний. Или если вы пьете антидепрессанты, противосудорожные лекарства более месяца;
- Вы женщина и у вас нерегулярный цикл;
- У вас точно диагностировали гормональный сбой.
Если хотя бы один из пунктов про вас, советуем вам пройти обследование и сдать анализ, который оценит ваш минеральный обмен. Он позволит оценить процессы всасывания, переноса и выброса кальция, фосфора, магния в костях и крови. Не забудьте добавить к нему анализ на витамин Д. Сдайте анализы и отнесите врачу (терапевту или остеопату). В зависимости от результатов, он назначит вам правильное лечение или подкорректирует его.
Чем опасен избыток кальция?
Бытует мнение, что много кальция – это хорошо, а мало – плохо. Это не правда. Иногда длительное повышение уровня кальция никак не ощущается, но значительно повышает риск:
- образования камней в почках, желчном и мочевом пузырях;
- образования камней в почках, желчном и мочевом пузырях;
- язвы желудка;
- гипертонии;
- сужения сосудов;
- болезней сердца.
Иногда человек ощущает симптомы, но они настолько неспецифические, что по ним заподозрить диагноз весьма сложно. Симптомы могут быть такими:
- боли в мышцах и костях;
- учащенное/обильное мочеиспускание;
- жажда;
- кожный зуд;
- боли в животе, запоры;
- слабость и быстрая утомляемость;
- подавленное настроение и снижение памяти;
- тошнота, рвота и потеря аппетита;
- необъяснимое снижение веса.
Добавки кальция
К сожалению, распространенная «традиция» принимать добавки с кальцием «для профилактики» часто может наносить вред здоровью людей, так как принимающие такие добавки получают слишком большие дозы кальция. К добавкам с кальцием нужно относиться как к настоящим лекарствам. Нельзя принимать без назначения врача, не обращая внимание на дозировку и не зная, в каком количестве кальция нуждаетесь именно вы.
Сколько кальция мне нужно?
Мы не способны вырабатывать кальций как, например, витамин Д (может вырабатываться кожей). Поэтому его уровень полностью зависит от поступления с едой и всасывания его в кишечнике.
Когда еда попадает в организм, то в кишечнике кальций из нее попадает в кровь. Там кальций находиться в трех формах, одна из которых ионизированная. Именно с ней связывают большинство влияний кальция на организм. Кальций, который не попал в кровь, выводится из организма с мочой, калом и потом.
Норма кальция в крови и моче не зависит от пола, только от возраста.
С рождения до 25 лет человек накапливает кальций, сохраняя его в костях. Проще говоря, наши кости выступают в качестве своеобразного банка для хранения кальция. Даже если вы здоровы, после 35 лет организм начинает «перекачивает» кальций из костей в кровь и к 70 годам теряет около 30% его запасов.
Так сколько нужно употреблять кальция, чтобы поддерживать его уровень в норме? Согласно клиническим рекомендациям Российской ассоциации по остеопорозу, в сутки взрослым необходимо потреблять 1000 мг. Для других лиц суточная норма варьируется от 800 до 1500.
Дневная норма потребления
| Мужчины | 1000 мг |
| Мужчины старше 60 лет | 1200 мг |
| Женщины | 1000 мг |
| Женщины старше 60 лет | 1200 мг |
| Беременные (2-я половина) | 1500 мг |
| Кормящие (1-6 мес.) | 1600 мг |
| Кормящие (7-12 мес.) | 1600 мг |
| Младенцы (0-3 мес.) | 400 мг |
| Младенцы (4-6 мес.) | 500 мг |
| Младенцы (7-12 мес.) | 600 мг |
| Дети (1-3 года) | 800 мг |
| Дети (4-7 лет) | 900 мг |
| Дети (8-11 лет) | 1100 мг |
| Мальчики (11-14 лет) | 1200 мг |
| Девочки (11-14 лет) | 1200 мг |
| Юноши (15-18 лет) | 1200 мг |
| Девушки (15-18 лет) | 1200 мг |
Кому нужно больше кальция, чем 1000 мг:
- Беременным
- Кормящим грудью
- Детям
- Людям, старше 50 лет
Если вы ведет здоровый образ жизни, пьете 1, 5 литра воды в день, раз в день едите молочные продукты (лучше творог и молоко), вы получаете дневную норму кальция с едой. Но это не значит, что весь он усвоиться.
Кальций и еда
Один из лидеров по содержанию кальция — кунжут. В 100 граммах неочищенного кунжута содержится около 1,5 грамм кальция. Чтобы получить из кунжута максимум кальция, замочите его в воде перед употреблением на 15-20 минут.
Кальций лучше усваивается ночью, поэтому творожок лучше есть перед сном.
Термическая обработка превращает кальций из “хорошего” (который усваивается) в “плохой” (который откладывается в почках, мочевом и желчном пузырях). С этой точки зрения пастеризованное молоко полезнее кипяченого.
На процесс усваивания кальция из пищи влияют:
- витамин Д. При нехватке или дефиците витамина D большая часть кальция и фосфора, которая попадает в организм, не усваивается;
- фосфор.Если в сутки к нам попадает меньше 1600 мг фосфора, то может возникнуть избыток кальция в крови. Но он не попадет в кости, а отложиться в сосудах и органах;
- магний.Кальций без магния вместо костей и зубов укрепит мышцы и другие мягкие ткани. Если магния в клетках не хватает, его место занимает кальций. Также, чем меньше магния, тем хуже синтезируется витамин Д;
- паратгормон.Многие не знают, что у в организме есть паращитовидные железы. Это 4 небольшие железы сзади от щитовидки. Когда концентрация кальция в крови снижается, они выделяют особый гормон (паратгормон), который стимулирует вымывание кальция из костей обратно в кровь и стимулирует образование активных форм витамина Д, которые облегчают всасывание кальция из кишечника. Когда же концентрация кальция в крови повышается до верхнего предела нормы, он воздействует на паращитовидные железы, заставляя их прекратить выделение паратгормона. Тогда всасывание кальция из кишечника замедляется, а его избыток быстро осаждается в костях или выводится из организма вместе с мочой. И как только кальций в крови снижается, цикл выработки паратгормона повторяется заново. Если вы сдаете анализ на паратгормон и видите, что он выше нормы (от 12 до 65 пг/мл), это может означать нехватку кальция и начало разрушения костной ткани;
- кальцитонин.Не беспокойтесь, если не знаете что такое кальцитонин. Даже те, кто внимательно следит за своим здоровьем не знают про него. Кальцитонин — это гормон щитовидной железы. По своей сути, он полная противоположность паратгормону. Действие кальцитонина направлено на снижение уровня кальция в крови и торможение процесса разрушения кости. Как только в крови повышается уровень кальция, повышается и концентрация кальцитонина. В клетках костей есть специальные рецепторы, на которые кальцитонин воздействует и усиливается поступление кальция из крови в кость. Это тормозит процесс разрушения кости.
При отклонении от нормы каждого этого показателя нарушается обмен кальция. Наш организм начинает думать, как восполнить недостаток кальция в крови. И идет по самому простому пути — “перекачать” его из костей в кровь.
Именно поэтому анализ на общий кальций не может показать реальную картину того, что происходит с вашими костями. Эксперты лаборатории Lab4U советуют сдать комплекс “Минеральный обмен” вместе с анализом на витамин Д. Эти анализы покажут, хватает вам кальция или нет.
Выводы
Кальций — это основа костей и помощник в крови, мышцах и сосудах. Он может играть за команду хороших и помогать организму. А может переметнуться в команду плохишей и разрушать органы, откладываясь в них.
Нельзя принимать кальций просто так, без определения его в крови и назначения врача.
Кальций попадает к нам в организм с пищей или добавками. Кальций переходит из крови в кость и, чаще, обратно — из костей в кровь, разрушая их. Сдавать кровь только на кальций общий — мало информативно. Необходимо оценивать кальций ионизированный. Поскольку на процесс усваивания кальция влияют витамин Д, фосфор, магний, паратгормон и кальцитонин, то их нужно проверять вместе.
Сделать это очень просто: сдайте комплекс “Минеральный обмен” вместе с анализом на витамин Д. Отнесите результаты терапевту или остеопату. Он их оценит и, возможно назначит лечение.
Почему быстрее, удобнее и выгоднее сдавать анализы в Lab4U?
Вам не нужно долго ждать в регистратуре
Все оформление и оплата заказа происходит онлайн за 2 минуты.
Путь до медцентра не займет более 20 минут
Наша сеть вторая по величине в Москве, а еще мы есть в 23 городах России.
Сумма чека не шокирует вас
Постоянная скидка в 50% действует на большинство наших анализов.
Вам не придется приходить минута-в-минуту или ждать в очереди
Сдача анализа происходит по записи в удобный промежуток времени, например с 19 до 20.
Вам не придется долго ждать результатов или ходить за ними в лабораторию
Какими лекарственными препаратами лечат остеопороз?
Остеопороз – возрастное заболевание скелета, при котором существенно снижается плотность костной ткани. Чаще всего этим заболеванием страдают женщины пожилого возраста, но в группу риска могут попасть люди, ведущие малоподвижный образ жизни, увлекающиеся
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Остеопороз – крайне неприятное заболевание, при котором нарушения метаболизма в костных тканях приводят к постепенному снижению их плотности, прочности и существенно увеличивают риск неожиданных переломов. Человек, страдающий этой болезнью, со временем становиться ниже ростом, так как позвоночный столб сплющивается, проседает и перестает полноценно выполнять свои функции. Как правило, остеопороз позвоночника практически ничем не проявляет себя на ранних стадиях, разве что незначительными болями в спине, которые списываются на «протянуло» или «потянул». И первым существенным сигналом к беспокойству становится все тот же неожиданный перелом при совсем незначительных нагрузках.
Тем не менее, медицина не стоит на месте, постоянно разрабатываются все новые и новые препараты, способные пусть не полностью излечить, но хотя бы существенно приостановить развитие болезни. Существуют препараты применяемые и для профилактики остеопороза, но любые лекарства может назначать только лечащий врач. Самолечение, обычно, ничего хорошего не приносит.
Процесс развития остеопороза в костных тканях
Принято считать, что кости человека – это нечто прочное, неизменное, статическое и постоянное. Но, как и все остальные ткани организма, костная ткань также состоит из особых клеток, которые имеют свойство отмирать, обновляться, реконструироваться, обедняться, или наоборот – обогащаться жидкостью и минеральными соединениями. Именно поэтому могут сращиваться трещины и переломы конечностей. Пусть это не быстрый процесс, но все-таки реальный.
Вообще существование костной ткани состоит всего из двух процессов – разрушение и выведение из организма старых структур и воссоздание на их месте новых. Таким образом, в кости постоянно одновременно протекают два абсолютно противоположных процесса: реконструкция (рост и восстановление тканей) и резорбция (разрушение и утилизация ткани).
Резорбцию (разрушение) костных тканей обеспечивают специальные клетки – остеокласты. Именно из-за них происходят переломы, и именно они выделяют специальные энзимы (вещества, которые разрушают коллаген и другие минеральные соединения, входящие в состав нормальной кости).
Противоположную функцию выполняют остеобласты. Получив соответствующий сигнал из кровяной жидкости, они активизируются и начинают накапливать кальций, фосфор и другие микроэлементы в коллагеновой прослойке, благодаря чему восстанавливается кость. Оба процесса протекают непрерывно и находятся во взаимно уравновешенном состоянии.
С возрастом метаболические процессы в костной ткани нарушаются, и взаимный баланс остеокластов и остеобластов может сместиться в ту или иную сторону. В результате получаем: снижение костной массы, увеличение ломкости скелета, и увеличение риска неожиданных переломов в несколько раз.
Конечно, стать причиной дисбаланса могут не только возрастные изменения в организме, но и плохая наследственность, вредные привычки, слишком большая масса тела или наоборот очень хрупкое и тонкое телосложение. Увлечение новомодными диетами, возрастные гормональные изменения, нарушения работы поджелудочной и щитовидной железы – также входят в список причин заболевания.
Увеличивают риск развития остеопороза неправильный и малоактивный образ жизни, недостаточное и несбалансированное питание, при котором организм постоянно испытывает недостаток в микроэлементах и витаминах. И именно нарушения обменных процессов вызывают нехватку «строительного материала» необходимого для воспроизведения новых костных клеток.
Как и многие другие заболевания, остеопороз намного легче предупредить, чем потом вылечить. Но так как прогрессирование болезни не проявляется какими-то особенными симптомами или сильными болями, то пациенты зачастую просто не замечают появившийся дискомфорт и не обращаются своевременно в больницу. А ведь для профилактики этого недуга достаточно просто вести правильную физически активную жизнь и полноценно питаться!
Как правило, остеопорозом чаще страдают женщины после сорока лет и мужчины пожилого возраста. Поэтому для раннего выявления и диагностирования болезни определенной возрастной группе людей рекомендуется раз в два года проводить денситометрию (метод определения прочности кости). В профилактических целях пожилым людям назначают специальные диеты, цель которых внести в организм недостающие минеральные вещества и витамины, а также восстановить обменные процессы.
А вот если заболевание уже прогрессирует, то одними диетами от него не избавиться. В этом случае лечащий врач назначит вам прохождение всех необходимых клинических исследований, определит причины появления остеопороза и только затем назначит соответствующее лечение. Заниматься самостоятельным назначением себе фармацевтических препаратов категорически не рекомендуется! Так как без точной диагностики вы вряд ли сможете назначить правильную дозу препаратов и только навредите своему здоровью.
При лечении остеопороза в комплексе с медпрепаратами хорошие результаты показали курсы ЛФК, общего массажа спины, плавание, аэробика, йога, мануальная терапия и остеопатия.
Препараты, назначаемые для лечения остеопороза
Сразу же следует сказать, что в основном препараты для лечения остеопороза обладают антирезорбционными свойствами. Замедляя процессы разрушения костей, они дают возможность организму аккумулировать необходимые минералы и постепенно нарастить утерянную костную массу. Основным «строительным материалом» восстановления кости служит кальций, фосфор, витамин D3 и другие микроэлементы.
Кальций и витамин D3
Это самые простые и дешевые препараты, которые можно найти и купить в любой аптеке. Именно они составляют основную часть лекарств, прописываемых для лечения и профилактики остеопороза. Именно из них будет формироваться новая костная ткань. Но как советуют медики: лучше употреблять витамины в натуральном виде, а не в виде таблеток. Поэтому задумайтесь, достаточно ли в вашем ежедневном рационе продуктов, содержащих кальций (молоко, молочнокислые продукты, твердые сыры, черный шоколад, зелень, капуста, кунжут и орехи, яйца, мясо, рыба и пр.).
С витамином D3 немного труднее, но никак не обойтись – без него в организме не усваивается кальций. Он вырабатывается в коже под воздействием солнечных лучей, поэтому больше гуляйте на свежем воздухе и принимайте солнечные ванны.
Бисфосфонаты
Принцип действия этих препаратов основан на обратной реакции. Бисфосфонаты не восстанавливают костную ткань и не обогащают ее минералами, а тормозят ее разрушение остеокластами. Бисфосфонаты соединяются с ионами кальция, благодаря чему организм получает возможность накопить кальций в костях, повысить костную массу, а, следовательно, снизить риск переломов.
Кальцитонин
Кальцитонин – гормон, вырабатываемый щитовидной железой человека. Он регулирует фосфорно-кальциевый обмен веществ в организме, а также поддерживает баланс активности остеокластов и остеобластов. По принципу действия кальцитонин схож с бисфосфонатами, но зачастую используется как вспомогательный препарат или при индивидуальной непереносимости пациентом последних. На сегодняшний день известно несколько видов кальцитонина, но в медицинских целях применяют только лососевый, человеческий и свиной. Разработаны несколько методов получения препарата синтетическим путем, но все же, явное предпочтение отдается лососевому.
Ралоксифен
Этот препарат является селективным модулятором рецепторов эстрогена. Первоначально он применялся для лечения раковых опухолей молочной железы, но со временем выяснилась его активность в костных тканях и эффективность для лечения остеопорозного заболевания. Ралоксифен приостанавливает резорбцию костей, предотвращает их ломкость, поддерживает в них нормальный уровень эстрогена. В большинстве случаев назначается женщинам в период менопаузы в комплексе лечения данной болезни.
Кальцитриол
По сути это активная форма витамина D3. Это стероидный животный препарат, выполняющий роль сигнальной молекулы и регулирующий обмен кальция и фосфора в организме. Под его воздействием в кишечнике происходит синтез ионов калия, фосфатов и переносящих белков, всасывание и дальнейшее их транспортирование в кровь. Но прием и использование кальцитриола должен проводиться под наблюдением лечащего врача, и необходим постоянный контроль уровня кальция в крови.
Терипаратид
Этот препарат являет собой гормон околощитовидной железы, полученный при помощи генной инженерии. Действие препарата основано на его прямом влиянии, на активность остеобластов. Ежедневное введение терипаратида стимулирует образование новой костной ткани нормального строения, увеличение плотности кости на 10-15%, практически не вызывая интоксикации клеток кости. Препарат назначается при лечении остеопороза у мужчин, а также женщинам в постменопаузном периоде. Но, как и другие препараты, прием терипаратида обязательно должен контролироваться доктором.
Из всего вышесказанного можно сделать закономерный вывод, что все-таки остеопороз гораздо легче предупредить, чем вылечить. Для этого достаточно только следить за своим рационом питания, давать организму сбалансированные физические нагрузки и отказаться от вредных привычек. Ведь скелет – это опора организма, а кости, как и другие органы тела также требуют бережного отношения и ухода.
Кальций Д3 Никомед: в чем польза препарата
В организме человека в любом возрасте присутствует около 1200 мг кальция. В основном он содержится в зубах и костной системе. В небольшом количестве присутствует в моче, крови и слюне. При частой физической активности и в период вынашивания малыша организму необходимо больше кальция. Чтобы восполнить его нехватку специалисты часто прописывают Кальций Д3 Никомед.
Симптомы нехватки минерала
Определить дефицит кальция можно по следующим признакам:
болевые ощущения в костях, что объясняется потерей массы тела и истончением костей;
ухудшение состояния волос (тусклые, ломкие);
проблемная кожа лица и тела;
ярко выраженный токсикоз у девушек в положении;
образование зубного камня и кариеса;
появление грибка на ногтях.
Препарат Кальций Д3 Никомед позволит восполнить нехватку минерала.
Признаки избытка кальция
Избыток кальция может быть связан с приемом лекарственных препаратов, а также в результате появления злокачественных либо доброкачественных новообразований. Определить это можно по следующим признакам:
спутанный разум, проблемы с координацией;
рвотный рефлекс после еды;
проблемы с сердцем и сосудами;
Составные компоненты и форма выпуска
Кальций Д3 Никомед является швейцарским медикаментом. Реализуется в виде крупных таблеток с разными вкусами.
В составе присутствуют: карбонат кальция, витамин Д3, аспартам. Сорбитол.
Когда нужно принимать Кальций Д3 Никомед
Медикамент оказывает комбинированное действие. Его следует принимать при следующих состояниях:
активное выпадение волос;
проблемы с костной тканью;
появление грибка на ногтях, ломкие и тонкие ногти;
закрытые и открытые переломы;
Противопоказания и побочные реакции
После приема Кальция Д3 Никомед могут проявиться нежелательные реакции:
со стороны ЖКТ: расстройство желудка, рвота, тошнота;
со стороны ЦНС: нервозность, повышенное чувство возбужденности;
со стороны обмена веществ: гиперкальцемия, проявляемая быстрой утомляемостью, проблемами с сердцем и сосудами;
со стороны кожи: аллергическая реакция, проявляемая разной сыпью.
Препарат категорически противопоказан в следующих случаях:
избыток кальция в крови;
почечная недостаточность хронической формы;
туберкулез активной формы;
аллергия на входящие в состав вещества, в том числе фруктозы.
Как принимать Кальций Д3 Никомед
Таблетки рассасываются, их не нужно глотать. Их нельзя принимать на пустой желудок, так как это может спровоцировать тошноту, рвоту, боли в области живота. Поэтому лекарство нужно принимать после еды.
Нельзя принимать таблетки вместе с кофе, черным чаем и спиртными напитками. Препарат может не усвоиться организмом или привести к серьезной интоксикации.
Можно ли беременным Кальций Д3 Никомед
Если женщина в период беременности будет регулярно принимать кальций, то ее малыш родится крепким и здоровым. Если в первом и втором триместре будет отмечаться нехватка кальция, то ребенок появится на свет ослабленным и маленьким. Именно поэтому препарат разрешен к применению беременными, но только под постоянным наблюдением врача, чтобы не спровоцировать гиперкальцемию.
Можно ли пить Кальций Д3 Никомед при кормлении грудью
Кальций Д3 Никомед также разрешено принимать в период лактации. Активные вещества проникают в грудное молоко. Именно поэтому важно правильно учитывать другие источники поступления минерала и витамина Д. При лечении этим медикаментом, стоит ознакомиться с ситуациями, при которых может развиться избыток кальция. Это позволит предотвратить подобную ситуацию у матери и ее малыша.
При правильном приеме кальция у малыша формируется прочная костная система, уменьшается вероятность переломов, у девочек растут красивые волосы и крепкие ногти.
Применение при выпадении волос
Трихологи нередко прописывают препарат своим пациентам, страдающим алопецией. Мнения о приеме Кальций Д3 Никомед разделились. Некоторые заверяют, что медикамент помог остановить активное выпадение волос и вернуть прежнюю густоту, в то время как другие заверяют, что им не удалось достигнуть никакого результата. Такое разделение точек зрения связано с тем, что причина алопеции может быть связана с гормональным фоном и в таком случае никакие препараты не в силах будут помочь.
Прием при проблемной коже
При нехватке кальция могут развиться кожные проблемы в виде прыщей, акне и прочей сыпи. Обычно лекарство назначают в составе комплексного лечения. Максимального результата можно достичь при одновременном приеме медикаментов кальция и цинка, которые нужно принимать по отдельности утром и вечером, чтобы не препятствовать усвоению друг друга.
Лекарственное взаимодействие
Если принимать медикамент с другими лекарствами для лечения проблем с сердцем и сосудами, то может развиться токсичное действие на сердечно-сосудистую систему и печень. В случае одновременного приема Кальций Д3 Никомед и антибиотиков, то может отмечаться ухудшение всасывания последних.
При одновременном употреблении с поливитаминными комплексами может появиться избыток кальция в крови, а также ухудшится работа всего организма.
Если стоит острая необходимость совместного приема этих препаратов, то заранее нужно проконсультироваться со специалистом.
Сколько стоит Кальций Д3 Никомед
Препарат в среднем стоит 400-500 рублей.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Михайлова Наталья 5.01.2021 Есть более эффективное средство, тоже кальций д3 Taliquid+. Уникальная цельна кишечнорастворимая капсула с дневной нормой и всего 1 капсула! Пропила 1 курс и результат по сравнению с твердыми формами просто фантастика! Так как ранее пила Никомед есть с чем сравнить!
Возрастные ограничения 18+
© 2022. Интернет-аптека AptStore. Все права защищены
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Глюконат кальция: при аллергиях и ломкости костей
Фармацевтический препарат на основе жизненно необходимого макроэлемента. Важен для устранения дефицита минерала в организме и лечения системных нарушений здоровья.
Что собой представляет Глюконат кальция
Лекарственный минеральный концентрат восполняет недостаток ионов кальция, способствует регуляции обмена веществ, участвует во многих физиологических процессах. Препарат производится в нескольких формах:
безоболочные таблетки белого цвета: в дозировке 250 и 500 мг;
водный раствор для парентерального введения в ампулах: с 100 мг действующего вещества в 1 мл.
Среди вспомогательных соединений препарата: диоксид кремния, крахмал и другие формообразующие добавки. Раствор дополнительно содержит сахарат кальция.
Для чего полезен Глюконат кальция
Ионы минерала обеспечивают функционирование мышечной ткани, восстановление костной, кроветворение. Кальций Глюконат оказывает системное действие, регулируя обменные процессы и работу внутренних органов. Препарат обладает гемостатическим, противоаллергенным эффектом, снижает интенсивность воспалений, стабилизирует проницаемость клеточных мембран, помогает предотвратить отеки, поддерживает работу сердца, укрепляет зубную эмаль.
Глюконат кальция нетоксичен, всасывается в кровь в тонком кишечнике, проникает в жидкости и ткани. Излишки ионизированного вещества фильтруются почками и выводятся наружу с мочой.
Для чего применяют таблетки Глюконата кальция
Их назначают при подозрении на развитие гипокальциемии, для ее профилактики, при различных обменных нарушениях, интоксикациях и травмах:
дефиците кальция и его повышенных затратах: во время беременности, климакса;
для ускорения регенерации костей после переломов;
отравлениях солями тяжелых металлов, химическими веществами;
при длительном лечении диуретиками, слабительными;
при неполноценном питании: недостатке продуктов с содержанием кальция.
В качестве дополнительной терапии препарат рекомендуют при кожной аллергии, туберкулезе, пораждения печени, бронхиальной астме, нефрите.
Как принимать Глюконат кальция в таблетках
Лекарство проглатывают, запивая водой, натощак или одновременно с пищей. Можно предварительно измельчать его в порошок.
Однократная доза взрослым: от 2 до 6 пилюль в зависимости от заболевания;
детям и подросткам: 2–4 пилюли.
Повторяют прием 2–3 раза в день. Общий курс лечения: от 10 до 30 суток.
Когда делают инъекции Глюконата кальция
Среди показаний к курсу уколов препарата:
патологии паращитовидных желез;
Раствор вводят внутривенно и внутримышечно 1 раз в сутки. При необходимости средство разводят в физрастворе и нагревают до +35°С.
Однократная доза: 5–10 мл препарата. Детям с первых дней жизни и подросткам младше 14 лет лекарство вводят внутривенно. Дозу рассчитывают от 0,1 до 5 мл.
Схема лечения предполагает ежедневные инъекции либо 2–3 укола в неделю.
Комаровский о Глюканате кальция детям
Врач отмечает, что подавляющее число показаний к лечению препаратом — случаи гипокальциемии из-за нарушений режима питания либо обменных заболеваний, особенно рахита.
Для восполнения дефицита лекарство следует предлагать в таблетках: от 3 до 12 г. в сутки, разделив ежедневную дозу на 2–4 раза. Внутривенные уколы Комаровский считает срочной помощью. К ним прибегают для устранения острой аллергии или интоксикации.
Можно ли Глюконат кальция беременным и кормящим
Абсолютным противопоказанием к использованию препарата беременность не является. Возможность терапии минеральным концентратом рассматривает врач с учетом развития плода и вероятного вреда, который может нанести препарат. Самолечение в этот период исключено, дозировки подбираются индивидуально.
Во время грудного вскармливания обнаруженный дефицит кальция у матери — одно из показаний к приему препарата. Диагностировать состояние необходимо в клинических условиях.
Кому противопоказан Глюконат кальция
Препарат в пероральной и инъекционной формах запрещен:
тяжелой почечной недостаточности;
повышенном риске тромбообразования;
индивидуальной непереносимости компонентов.
Отложить терапию концентратом кальция следует при курсе лечении сердечными гликозидами.
Побочные эффекты Глюконата кальция
При правильном применении средство переносится хорошо. Изредка на фоне лечения возможны:
нарушение ритма сердца;
диспепсия, нарушение стула;
боли в области эпигастрии;
при длительном применении: формирование камней в почечных лоханках.
После укола может ощущаться сильный жар в области введения раствора, гипергидроз. Вероятно повышение артериального давления, раздражение кожи, образование кальцификатов в мягких тканях, физическая слабость. При передозировке риск появления побочных эффектов многократно возрастает.
С чем сочетается и взаимодействует Глюконат кальция
Лекарство снижает всасывание тетрациклина, железа и фтора. Эти препараты следует приниматьбс интервалом в 3–4 часа. При одновременной терапии усиливает токсичность хинидина и гликозидов.
Витамин D и продукты с его содержанием ускоряют усвоение кальция. Одновременный прием аспирина, сульфатов и карбонатов провоцирует образование нерастворимых кальциевых солей и отложение их в тканях. Злаки, ревень, щавель снижают эффективность препарата.
Сколько стоит Глюконат кальция
Стоимость препарата в таблетках на территории России варьируется в пределах 7–21 рублей за упаковку из 10 штук, 30–56 рублей за 30 штук. Иньекционный раствор стоит 102–193 рубля за 10 ампул.
В Украине 10 таблеток препарата обойдутся в 3,85 гривен. Упаковка ампул для уколов — в 15–23 гривен.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Население России всех возрастов не дополучает кальций из пищи. Часто это связано с дефицитом витамина Д, характерного для средней полосы России. О важной роли кальция для организма, здоровья костей, зубов, роста и профилактики остеопороза можно узнать в статье Кальций в организме. Сегодня мы расскажем кому показаны и как выбрать препараты кальция.
Когда нужно задуматься о недостатке кальция
Если у вас есть недостаток или дефицит витамина Д, если вы мало гуляете на солнышке, почти или совсем не употребляете молоко и молочные продукты, например, из-за аллергии или непереносимости лактозы, следуете особенным типам питания (белковой диете, веганству и т. д.), увлекаетесь кофеином (кофе, крепкий чай, шоколад), то стоит задуматься о недостатке поступления кальция из продуктов питания. Кстати, такая пища как шпинат, зелень, ревень, бобы, хоть и богаты кальцием, содержат также щавелевую и фитиновые кислоты. В итоге образуются нерастворимые кальций–оксалатные и кальций–фитатные комплексы, что не позволяет кальцию усваиваться.
Заболевания почек, паращитовидных желез и воспалительные заболевания кишечника также нарушают баланс кальция в организме.
Какие анализы сдавать
Выявить дефицит кальция по анализу крови сложно, т. к. организм делает все возможное для поддержания постоянного уровня ионизированного кальция в крови. А вот недостаток или дефицит витамина Д легко — сдав анализ крови на 25-OH витамин D.
Чтобы выявить противопоказания и оценить эффективность лечения препаратами кальция, следует сдавать анализы:
- Кальций и фосфор в крови
- Кальций в суточной моче
- Креатинин крови
- 25-OH витамин D
В лаборатории Lab4U это можно сделать со скидкой до 50%.
Кому показаны препараты кальция
- При лечении патологических переломов на фоне остеопороза
- Женщинам старше 50 лет при наличии недостатка или дефицита витамина D
- При наличии остеопороза
- Женщинам, достигшим менопаузы для профилактики остеопороза
- При недостаточном поступлении кальция из пищи:
Суточная потребность в кальции у детей до 3 лет 700 мг, для детей 4-10 лет и взрослых 1000 мг. Повышенная потребность до 1200 мг наблюдается у женщин в менопаузе или старше 50 лет и у мужчин старше 70 лет. До 1300 мг кальция должны получать подростки в период роста (10-16 лет), беременные и кормящие грудью женщины.
Что такое препараты кальция
Кальций в препаратах представлен в виде солей. В зависимости от типа соли количество кальция, фактически усваиваемого организмом, будет разным и называется элементарным кальцием. Знание различий между кальциевыми добавками поможет сделать более осознанный выбор препарата.
Сколько кальция нужно добавить
Помните, что обычно нужно всего лишь 1000–1200 мг кальция каждый день. Нет смысла, получать кальция больше. Это может быть даже опасно. Есть рекомендации, что максимальное суточное потребление кальция не должно быть более 2000-2500 мг в день. Во избежании опасности получения слишком большого количества кальция и развития запора, гиперкальциемии, накопления кальция в мягких тканях, проблем с усвоением железа и цинка не рекомендуется длительно получать более 1400 мг кальция в день.
Если не удается обогатить диету продуктами с повышенным содержанием кальция (молочные продукты, листовая зелень, орехи, бобы и тофу), возможен прием до 500-1000 мг элементарного кальция из добавок.
Сколько таблеток кальция пить
Кальций лучше всего усваивается в разовой дозе 500 мг. Поэтому таблетки кальция часто принимают два-три раза в день. Обратите внимание, на дозировку элементарного кальция в лекарственной форме препарата.
- 500 мг таблетки кальция глюконата содержит 45 мг элементарного кальция
- 500 мг таблетки кальция цитрата 105 мг элементарного кальция
- 500 мг таблетки кальция карбоната 200 мг элементарного кальция
Какой же препарат лучше выбрать
Некоторые производители комбинируют соли кальция в препарате, используя положительные свойства каждой. Препараты кальция могут быть в виде таблеток, жевательных таблеток, капель, водорастворимых порошков и т. д. Самое главное в выборе препарата — настрой на долговременный комфортный прием. Основные преимущества и недостатки солей кальция представлены в таблице 1 Особенности солей кальция. Это подскажет, что обсудить с врачом, чтобы он смог выбрать, подходящий именно вам, препарат.
Витамин D также необходим для усвоения кальция. Витамин D помогает кишечнику усваивать кальций, увеличивая поглощение кальция в несколько раз.
Обратите внимание, что все остальные лекарственные препараты и биологически активные добавки лучше принимать отдельно от препаратов кальция (за 2-3 часа до или через 4-6 часов после).
|
Соль |
% элементарного кальция |
Зависимость от приема пищи |
Преимущества |
Недостатки |
|
Карбонат кальция |
40% |
принимать во время еды, так как это стимулирует выработку соляной кислоты желудка, необходимой для поглощения кальция |
нужно принимать меньше таблеток в день, чтобы удовлетворить ежедневные потребности |
при соединении карбоната кальция с соляной кислотой выделяется углекислый газ, что может вызвать запор и вздутие живота |
|
Цитрат кальция |
21% |
можно принимать с едой или натощак |
подойдет для людей с низкой кислотностью желудка, пожилым, с хроническим гастритом, воспалительными заболеваниями кишечника или целиакией, людям, принимающим антациды |
большее количество таблеток для удовлетворения ежедневных потребностей |
|
Лактат кальция |
13% |
натощак |
мало побочных реакций, наличие обогащенной жевательной резинки для восстановления зубной эмали |
низкая доступности элементарного кальция |
|
Глюконат кальция |
9% |
таблетки натощак, ампулы внутривенно |
наличие ампульной формы для экстренного лечения гипокальциемии |
низкая доступности элементарного кальция, запор и расстройства желудка |
Таблица 1 Особенности солей кальция.
На основе: 1. Клинические рекомендации «Патологические переломы, осложняющие остеопороз», 2018. – (утв. Минздравом России).
2. Клинические рекомендации «Дефицит витамина D у взрослых», 2016. – Российская ассоциация эндокринологов
Интерпретацию результатов анализов, выбор дальнейшего обследования и лечения осуществляет лечащий врач.
Введение
Кальций и витамин D являются химическими соединениями, которые принимают участие в реализации множества процессов, происходящих в организме. Кальций – это макроэлемент, 99% его содержится в костной ткани в форме гидроксиаппатита, а около 1% находится во внеклеточной жидкости и мягких тканях, где кальций участвует в регуляции важнейших физиологических процессов, составляющих основу функциональной активности клеток организма человека. Эти процессы в большинстве случаев связаны с селективными кальциевыми каналами – универсальными компонентами биологических мембран различных клеток. Так, электрическая активность нервной ткани определяется балансом между уровнем внутри– и внеклеточного кальция, при этом в ассоциации с тропонином кальций участвует в сокращении и расслаблении скелетной мускулатуры, принимает участие в регуляции секреции ряда ключевых гормонов, ферментов и белков.
Кальций и витамин D являются химическими соединениями, которые принимают участие в реализации множества процессов, происходящих в организме. Кальций – это макроэлемент, 99% его содержится в костной ткани в форме гидроксиаппатита, а около 1% находится во внеклеточной жидкости и мягких тканях, где кальций участвует в регуляции важнейших физиологических процессов, составляющих основу функциональной активности клеток организма человека. Эти процессы в большинстве случаев связаны с селективными кальциевыми каналами – универсальными компонентами биологических мембран различных клеток. Так, электрическая активность нервной ткани определяется балансом между уровнем внутри– и внеклеточного кальция, при этом в ассоциации с тропонином кальций участвует в сокращении и расслаблении скелетной мускулатуры, принимает участие в регуляции секреции ряда ключевых гормонов, ферментов и белков.
Баланс кальция в организме поддерживается и регулируется двумя основными гормонами – кальцитриолом (активным метаболитом витамина D) и паратиреоидным гормоном (ПТГ). В кишечнике витамин D осуществляет регуляцию активного всасывания поступающего с пищей кальция – процесса, почти полностью зависящего от действия этого гормона: взаимодействие 1,25(ОН)2–витамина D с его рецептором повышает эффективность кишечной абсорбции кальция на 30–40% [1–4]. В почках, наряду с другими гормонами, он регулирует реабсорбцию кальция в петле Генле [5].
Благодаря исследованиям последних лет мы хорошо представляем, что баланс кальция и витамина D является основой формирования здоровой костной ткани. Однако именно этот тандем долгие годы является основой для существования различных гипотез и предположений и об отрицательном влиянии этих веществ на организм. Все мы слышали вопросы и даже утверждения, что в пожилом возрасте потребление продуктов, богатых кальцием, противопоказано, что кальций вызывает формирование камней в почках, ухудшает течение сердечно–сосудистых заболеваний и прочие. Так ли это? Зная о потенциальной пользе этих нутриентов для костной ткани, не наносим ли мы вред другим органам и системам при их назначении?
За последние годы было опубликовано большое количество научных работ, посвященных изучению влияния кальция и витамина D на различные органы и системы, а также на риск развития и прогноз многих заболеваний. Следует отметить, что исследования, показавшие, что в большинстве тканей и клеток организма есть рецепторы к витамину D и ряд из них обладает способностью к превращению первичной циркулирующей формы витамина D – 25(ОН)–витамина D в активную форму 1,25(ОН)2–витамин D (кальцитриол, D–гормон), открыли новый взгляд на функции этих соединений [6].
Источники кальция и витамина D
в организме
Оба химических вещества поступают в наш организм из внешнего мира, но различными путями. Единственным источником кальция является пища. При этом наиболее богаты им молочные продукты, рыба (вяленая, консервы), орехи, сухофрукты, зелень. Однако из поступающего с пищей кальция у взрослого человека в кишечнике всасывается меньше половины. У детей в период быстрого роста, как и у женщин при беременности и лактации, всасывание кальция увеличивается, а у пожилых людей снижается. Этот процесс находится полностью под влиянием активных метаболитов витамина D. Следует отметить, что большинство проведенных исследований показали недостаточное потребление кальция с пищей. Во всем мире в последние годы реальное потребление кальция с пищей снижается: например, в США оно уменьшилось с 840 мг в 1977 году до 634 мг в 1992 году [7]. При изучении популяции российских женщин в постменопаузе среднее потребление его составило 705±208 мг [8]. В Российских клинических рекомендациях [9] приводятся нормы необходимого потребления кальция в различные периоды жизни (табл. 1). В настоящее время в Российской Федерации официально разработаны нормы только для детей в возрасте до 2–х лет.
Основная часть витамина D поступает в организм путем синтеза в коже при ультрафиолетовом облучении (УФО). Изучение связи солнечного излучения и витамина D началось в Северной Европе. Было показано, что неадекватное воздействие солнечной активности приводит к эпидемии рахита с тяжелыми задержками роста и костными деформациями [10]. В 1919 году Huldschinsky сообщил о возможности лечения рахита ультрафиолетовыми лучами, а в 1930 году была обнаружена природа этого эффекта: при воздействии солнечных лучей в коже образуется субстанция, названная витамином D. Затем были искусственно синтезированы две формы витамина D: D2 (эргокальциферол) и D3 (холекальциферол), что дало возможность использования витамина D для обогащения продуктов и получения лекарственных препаратов. С тех пор проблема рахита казалась решенной. Однако спустя годы стало понятно, что рахит – это только верхушка айсберга заболеваний, обусловленных нехваткой данного соединения.
Итак, человек получает витамин D при воздействии солнечных лучей, небольшую часть – с пищей, а также при использовании медикаментозных препаратов [1–3,11]. Ультрафиолетовые волны В длиной 290–315 нм при проникновении в кожу превращают 7–дегидрохолестерол в провитамин D3, который быстро конвертируется в витамин D3. При этом интоксикации, связанной с избытком витамина D при загаре, не бывает, т.к. при превышении содержания провитамина или витамина D3 в коже они разрушаются самими солнечными лучами [1]. Другим источником витамина D является пища, в первую очередь жирные сорта рыбы, выловленной в естественных условиях. Синтез и метаболизм витамина D регулируются кальцием, фосфором и костным метаболизмом. Витамин D, синтезированный в коже или полученный с пищей, метаболизируется в печени в 25(ОН)–витамин D, содержание которого и определяется в сыворотке крови для оценки статуса пациента по витамину D.
В настоящее время нет общего консенсуса по оптимальному содержанию 25(ОН)–витамина D в сыворотке крови, однако большинством экспертов (табл. 2) дефицит его определяется при уровне менее 20 нг/мл (50 нмоль/л) [12–15]. Интоксикация витамином D может быть при повышении его уровня в крови более 150 нг/мл (374 нмоль/л).
Если использовать такую градацию, то от 40 до 100% пожилых людей в США и Европе, проживающих дома, имеют дефицит витамина D; более 50% женщин, принимающих препараты для лечения остеопороза, имеют субоптимальные показатели 25(ОН) витамина D, т.е. ниже 30 нг/мл (75 нмоль/л) [16,17]. По данным многих исследований [18–21], дети и подростки также имеют высокий риск дефицита витамина D вне зависимости от страны проживания (даже при хорошей солнечной активности). Так, например, в Саудовской Аравии, ОАЭ, Австралии до 30–50% детей имеют дефицит данного витамина. Широко распространен D–дефицит и среди беременных и кормящих женщин, несмотря на использование ими препаратов с витамином D и потребление молочных продуктов и рыбы: у 73% женщин и 80% их детей определялся дефицит витамина D на момент родов [22]. В Российской Федерации данные по содержанию витамина D также неутешительны: у женщин в постменопаузе нормальные показатели были выявлены лишь у 3,2% пациенток, дефицит и недостаточность отмечались у 70,3% обследованных [23].
Кальций, витамин D и костная ткань
Кальций является основным компонентом костной ткани. Значительный дефицит кальция в пище или недостаточное его всасывание могут предъявлять к кальциевому гомеостазу такие требования, которые не удастся компенсировать задержкой кальция почками, что приводит к отрицательному кальциевому балансу. Предотвратить снижение кальция во внеклеточной жидкости способна усиленная костная резорбция, что сопровождается развитием остеопении.
Эффекты витамина D на кость многогранны. Получены доказательства [24–27] наличия у данного вещества анаболического эффекта в отношении скелета: D–гормон стимулирует экспрессию трансформирующего фактора роста–β и ИФР–2, а также повышает плотность рецепторов ИФР–1, что обусловливает пролиферацию остеобластов и их дифференцировку. Одновременно происходит ускорение синтеза коллагена I типа и белков костного матрикса (остеокальцина и остеопонтина), которые играют важную роль в минерализации и метаболизме костной ткани [28,29]. Наряду с этим синтез минорного активного метаболита витамина D – 24,25(OH)2D имеет важное значение для ускорения заживления микропереломов и формирования микроскопических костных мозолей, что повышает плотность костей [30]. D–гормон – один из ключевых эндокринных факторов регуляции образования паратгормона (ПТГ), оказывающий прямое супрессивное влияние на его синтез и высвобождение, а также подавляющий его эффекты на кость. При значениях 25(ОН)–витамин D менее 30 нг/мл достоверное снижение абсорбции кальция в кишечнике сопровождается повышением секреции ПТГ [16,31,32]. При этом ПТГ увеличивает канальциевую реабсорбцию кальция и стимулирует продукцию в почках 1,25(ОН)–витамина D [1–3,33], а также стимулирует остеобласты, которые активируют трансформацию преостеокластов в остеокласты, что приводит к остеопении и повышению риска переломов [12,13,32,34–39].
Дефицит кальция и витамина D является доказанным фактором риска остеопороза [9]. Известно, что достаточное количество кальция, поступающего с пищей, уменьшает риск переломов [40], способствует поддержанию достаточной плотности костной ткани, усиливает антирезорбтивный эффект эстрогенов на кости и является важной составной частью лечения и профилактики остеопороза [40–45]. При этом низкая абсорбция кальция в кишечнике и снижение его потребления с возрастом ассоциируются с повышением риска переломов [40]. Доказано, что если у человека внутриутробно и в раннем детстве отмечается дефицит витамина D, это может повысить риск переломов проксимального отдела бедра впоследствии. По данным мета–анализа 7 рандомизированных исследований, прием витамина D в дозе 700–800 МЕ снижает риск переломов бедра на 26% (RR=0,74; 95% Cl 0,61–0,88), а невертебральных переломов на 23% (RR=0,77; 95% Cl 0,68–0,87) [13].
Выявлена высокая эффективность комбинированного приема кальция и витамина D в замедлении скорости потери костной ткани и снижении частоты переломов. Трехлетнее назначение кальция и витамина D3 у постменопаузальных женщин приводило к снижению относительного риска перелома шейки бедра на 27% (ОR 0,73, 95% Cl 0,23–0,99) [46]. В 3–летнем российском многоцентровом контролируемом исследовании, включавшем 350 женщин старше 45 лет, было получено, что применение кальция (1000 мг/сут) и витамина D (400 МЕ/сут) замедляет потери костной массы в позвоночнике и шейке бедра, способствует снижению активности щелочной фосфатазы и выраженности болевого синдрома [47].
Витамин D и мышечная система
Известно, что D–гормон регулирует метаболизм кальция в мышечной ткани, контролируя тем самым акт сокращения и расслабления мышц [48]. Скелетные миоциты экспрессируют рецепторы D–гормона, при этом возрастное ослабление мышечной силы (а соответственно и повышенная склонность к падениям) объясняется как снижением плотности этих рецепторов или их аффинности, так и падением концентрации D–гормона в крови [49]. Наряду с этим у лиц пожилого возраста выявлена положительная корреляция между мышечной силой и концентрацией D–гормона в сыворотке крови [50,51]. Так, скорость ходьбы и сила проксимальных мышц достоверно повышается при увеличении концентрации 25(ОН)–витамина D с 4 до 16 нг/мл и продолжает повышаться до уровня более 40 нг/мл. Мета–анализ 5 рандомизированных исследований показал, что повышение поступления витамина D в организм снижает риск падений на 22% (OR 0,78, 95% Cl 0,64–0,92) по сравнению с приемом только препаратов кальция или плацебо [13].
Кальций, витамин D
и другие заболевания
Рецепторы к активному витамину D выявлены в клетках различных органов: головного мозга, предстательной железы, молочной железы, кишечника, в иммунокомпетентных клетках, при этом ряд из них продуцируют фермент, участвующий в синтезе D–гормона [1,2,11,33]. Есть данные о наличии целевых уровней 25(ОН)–витамина D для предотвращения ряда основных заболеваний человека (табл. 3). Следует отметить, что напрямую или опосредованно, 1,25(ОН)2–витамин D регулируется более чем 200 видами генов, включая гены, отвечающие за пролиферацию, дифференцировку, апоптоз и ангиогенез [1,11,52]. Данный витамин снижает пролиферацию нормальных и опухолевых клеток, а также стимулирует их конечную дифференцировку [1,2,11,33,52]. Было высказано предположение, что если клетка малигнизируется, 1,25(ОН)2–витамин D может индуцировать апоптоз и предотвращать ангиогенез, тем самым снижая ее выживаемость [1,2,12,53].
Интересно, что люди, живущие на более высоких широтах, имеют повышенный риск лимфом Ходжкина, а также рака кишечника, поджелудочной, предстательной, молочной желез, рака яичников и опухолей других локализаций по сравнению с людьми, живущими на низких широтах. Проспективные и ретроспективные эпидемиологические исследования показали, что уровень 25(ОН)–витамина D менее 20 нг/мл ассоциируется с повышением заболеваемости раком кишечника, предстательной и молочной желез, а также смертностью от них [54–58].
Анализ когорты из Nurses Health Study (32 826 человек) показал, что риск колоректального рака был обратно ассоциирован с медианой содержания 25(ОН)–витамина D (OR при 16,2 нг/мл был равен 1,09, а при 39,9 нг/мл – 0,53, р<0,01) [57]. Участники исследования Women’s Health Initiative, имевшие на начало наблюдения концентрацию 25(ОН)–витамина D менее 12 нг/мл, имели риск заболевания раком кишечника за 8–летний период наблюдения на 253% выше [59]. Проспективное исследование по потреблению витамина D и риску колоректального рака у 1954 мужчин показало прямую зависимость между данными составляющими: RR=1,0 при потреблении витамина D от 6 до 94 МЕ в сутки, RR=0,53 – при потреблении 233–652 МЕ в сутки, p<0,05 [54]. Дети и молодые взрослые, больше бывающие на солнце, имели на 40% ниже риск образования неходжкинских лимфом и снижение риска смерти от меланомы при ее развитии по сравнению с теми, у кого была малая экспозиция солнечных лучей [60].
Витамин D является потенциальным иммуномодулятором: моноциты и макрофаги, представляющие липополисахариды или микобактерии туберкулеза, находятся под регуляцией генов VDR и α1–гидроксилазы. Повышение продукции 1,25(ОН)2–витамина D приводит к синтезу кателицидина – белка, ответственного за разрушение микобактерий туберкулеза и других инфекционных агентов. Когда уровень 25(ОН)–витамина D менее 20 нг/мл, данный иммунный ответ не инициируется. Это объясняет тот факт, что американцы негроидного происхождения чаще имеют дефицит по витамину D, более подвержены туберкулезу и имеют более агрессивные формы данного заболевания [61].
Получены также данные о том, что дефицит витамина D повышает риск таких аутоиммунных заболеваний, как болезнь Крона, множественный склероз, системная красная волчанка, ревматоидный артрит (РА) [62]. Болезнь Крона чаще развивается при проживании людей в северных широтах [63–65], при этом заболевшие имели более низкий уровень 25(ОН)–витамина D [66,67]. Подобные данные получены и относительно системной красной волчанки (СКВ): в США афроамериканцы имеют в три раза больший риск данного заболевания, чем люди белой расы, оно возникает в более молодом возрасте и сопровождается большей смертностью. При этом данный факт нельзя объяснить генетическими особенностями, так как СКВ практически не встречается у жителей Западной Африки [68]. Среди пациентов с СКВ также выявлен достоверно более низкий уровень витамина D как у вновь заболевших, так и у длительно болеющих [69–72]. Низкие уровни 1,25 (ОН)2–витамина D ассоциированы с более высокой активностью ревматоидного артрита. Эпидемиологические данные показывают, что более 60% пациентов с РА имеют уровень 25(ОН)–витамина D менее 50 нмоль/л и 16% – менее 12,5 нмоль/л [73].
Несколько исследований подтверждают снижение риска развития сахарного диабета (СД) 1 типа у детей при регулярном назначении витамина D. Так, 10 366 детей в Финляндии, получавшие 2000 МЕ ежедневно в течение первого года жизни, наблюдались в течение 31 года: риск развития СД 1 типа у них снизился на 80% (RR=0,22; 95%Cl 0,05–0,89) [74]. Среди детей с дефицитом витамина D этот риск был повышен на 200% (RR=3,0; 95%Cl 1,0–9,0).
Отмечено положительное влияние кальция и витамина D и на течение сахарного диабета 2 типа и метаболического синдрома [75]. В проспективных исследованиях низкое потребление кальция обратно ассоциировалось с заболеваемостью СД 2 типа и метаболическим синдромом, риск СД снижался на 18% (OR=0,82, 95% Cl0,72–0,93) при высоком потреблении кальция (661–1200 мг в сутки) против низкого (219–660 мг) [76,77]. В другом исследовании показано, что дефицит витамина D повышал инсулинорезистентность, снижал продукцию инсулина, что достоверно ассоциировалось с развитием метаболического синдрома [78] и СД 2 типа [76,79]. При анализе результатов Women’s Health Initiative Study оказалось, что потребление кальция было обратно пропорционально частоте метаболического синдрома [79]. Другие исследования [76] показали, что комбинированное потребление кальция 1200 мг и 800 МЕ витамина D снижало риск развития СД 2 типа на 33% (RR=0,67; 95%Cl 0,49–0,90) по сравнению с потреблением кальция менее 600 мг и витамина D менее 400 МЕ.
В ходе ряда исследований [80,81] было выявлено, что проживание на более северных широтах повышает риск гипертензии и кардиоваскулярных заболеваний. У пациентов с гипертензией, получавших воздействие ультрафиолетовыми лучами более 3 раз в неделю на протяжении 3 месяцев, уровень 25(ОН)–витамина D повышался примерно на 180%, и артериальное давление становилось нормальным (снижалось как систолическое, так и диастолическое давление на 6 мм рт.ст.) [82]. При этом недостаточность витамина D связана с более высокой частотой сердечной недостаточности и повышенным уровнем провоспалительных показателей в сыворотке крови, включая СРБ и ИЛ–10 [80,83]. Кроме того, следует отметить, что 1,25(ОН)2–витамин D ингибирует синтез ренина [84].
Кальций и мочекаменная болезнь
Доказано, что значительное потребление кальция с пищей предотвращает образование камней в почках [85]. В нескольких популяционных исследованиях выявлена обратная зависимость между количеством потребляемого кальция и риском образования камней. Так, по данным проспективного исследования, включавшего 45 тыс. мужчин, среди лиц, потреблявших в среднем 1326 мг кальция в сутки, отмечался более низкий риск развития камней (ОР=0,56 95% ДИ 0,43; 0,73, р<0,001) по сравнению с группой меньшего потребления кальция (516 мг/день) [86]. В исследовании случай–контроль [87] было выявлено, что низкое (683 мг/сутки) потребление кальция у женщин в постменопаузе является фактором риска развития камней в почках. Протективный эффект кальция, по мнению ряда авторов [7,88,89], обусловлен связыванием им оксалатов и фосфатов в кишечнике, что предотвращает их избыточную экскрецию с мочой, способствующую образованию конкрементов. Считается, что большинству женщин при нормальном исходном уровне кальция в крови добавки кальция и витамина D могут безопасно назначаться на неопределенно долгий срок. При этом есть данные, что пациентам с наличием мочекаменной болезни предпочтительнее назначение цитрата кальция, не влияющего на прогрессирование нефролитиаза [7,88,89].
Кальцемин Адванс
Кальцемин Адванс – препарат, содержащий в одной таблетке элементарного кальция 500 мг (в виде карбоната – 1312 мг и цитрата – 217 мг), и нативный витамин D (холекальциферол) в дозе 200 МЕ. Кроме того, особенностью данного препарата является наличие в составе микроэлементов (цинк – 7,5 мг, медь – 1 мг, марганец – 1,8 мг, бор – 250 мкг, магний – 40 мг). По мнению ряда авторов [90], совместное применение кальция и наиболее важных остеотропных минералов (Zn, Cu, B, Mn) позволяет эффективно улучшать как минерализацию костной ткани, так и протеиновый матрикс кости. Кроме того, содержание в препарате цитратной соли кальция делает его более предпочтительным у пациентов с наличием мочекаменной болезни, а содержащийся в препарате магний является дополнительным фактором повышения биодоступности кальция.
Показанием к назначению препарата является профилактика остеопороза различного генеза (у женщин в период менопаузы (естественной и хирургической); у лиц, длительно принимающих глюкокортикостероиды и иммунодепрессанты). Кроме того, прием препаратов кальция и витамина D, в том числе и Кальцемина Адванс, является обязательным компонентом комплексного лечения при назначении любого патогенетического препарата для лечения остеопороза. Другими показаниями являются: улучшение консолидации травматических переломов, а также восполнение дефицита кальция и микроэлементов у подростков.
В Российской Федерации был проведен ряд исследований по применению Кальцемина Адванс у женщин в постменопаузе для профилактики остеопороза [91,92]. Было выявлено, что применение данного препарата в дозе 2 таблетки в сутки позволяет предотвратить костные потери при хорошей переносимости и безопасности. Однако доза витамина D для профилактики остеопороза у лиц старше 65 лет и принимавших глюкокортикостероиды, особенно при наличии дефицита витамина D, должна быть не менее 800 МЕ в сутки [9,93,94,95]. При применении препарата Кальцемин Адванс для достижения требуемой дозировки рекомендуется дополнительный прием нативного витамина D (одна капля в сутки – 500 МЕ).
Таким образом, использование кальция и витамина D является обязательной составной частью профилактики остеопороза и переломов костей, обязательным компонентом патогенетического лечения остеопороза, а также важной составляющей профилактики и лечения ряда других тяжелых соматических заболеваний.
Литература
1. Holick MF, Garabedian M. Vitamin D: photobiology, metabolism, mechanism of action, and clinical applications. In: Favus MJ, ed. Primer on the metabolic bone diseases and disorders of mineral metabolism. 6th ed. Washington, DC: American Society for Bone and Mineral Research, 2006:129-37.
2. Bouillon R. Vitamin D: from photosynthesis, metabolism, and action to clinical applications. In: DeGroot LJ, Jameson JL, eds. Endocrinology. Philadelphia: W.B.Saunders, 2001:1009-28.
3. DeLuca HF. Overview of general physiologic features and functions of vitamin D. Am J Clin Nutr 2004;80:Suppl:1689S-1696.
4. Heaney RP, Dowell MS, Hale CA, Bendich A. Calcium absorption varies within the reference range for serum 25-hydroxyvitamin D. J Am Coll Nutr 2003;22:142-6.
5. Г.Я.Шварц- Фармакотерапия остеопороза-М., Медицинское информационное агентство,2002г.-с.239-284,315-324.
6. Holick MF. Vitamin D Deficiency. N Engl J Med 2007; 357:266-281July 19, 2007.
7. Руководство по остеопорозу. Под ред. Л.И. Беневоленской. М.: БИНОМ. Лаборатория знаний, 2003. – 524с., С.263.
8. Н.В.Торопцова, Л.И. Беневоленская «Ревматология №5», 2006.
9. Остеопороз: Диагностика, профилактика и лечение. Клинические рекомендации под ред. О.М. Лесняк, Л.И. Беневоленской, 2-е изд., М.:ГЭОТАР-Медиа, 2008. — 272 с.
10. Michael F. Holick et al. Vitamin D status: Measurment, interpretation and clinical application. Ann Epidemiol. 2009 February; 19 (2): 73-78.
11. Holick MF. Resurrection of vitamin D deficiency and rickets. J Clin Invest 2006; 116:2062-72.
12. Holick MF. High prevalence of vitamin D inadequacy and implications for health. Mayo Clin Proc 2006;81:353-73.
13. Bischoff-Ferrari HA, Giovannucci E, Willett WC, Dietrich T, Dawson-Hughes B. Estimation of optimal serum concentrations of 25-hydroxyvitamin D for multiplehealth outcomes. Am J Clin Nutr 2006;84:18-28. Erratum, Am J Clin Nutr 2006;84:1253.
14. Malabanan A, Veronikis IE, Holick MF. Redefining vitamin D insufficiency. Lancet 1998;351:805-6.
15. Thomas KK, Lloyd-Jones DM, Thadhani RI, et al. Hypovitaminosis D in medical inpatients. N Engl J Med 1998;338:777- 83.
16. Holick MF, Siris ES, Binkley N, et al. Prevalence of vitamin D inadequacy among postmenopausal North American women receiving osteoporosis therapy. J Clin Endocrinol Metab 2005;90:3215-24.
17. Lips P, Hosking D, Lippuner K, et al. The prevalence of vitamin D inadequacy amongst women with osteoporosis: an international epidemiological investigation. J Intern Med 2006;260:245-54.
18. Sedrani SH. Low 25-hydroxyvitamin D and normal serum calcium concentrations in Saudi Arabia: Riyadh region. Ann Nutr Metab 1984;28:181-5.
19. Marwaha RK, Tandon N, Reddy D, et al. Vitamin D and bone mineral density status of healthy schoolchildren in northern India. Am J Clin Nutr 2005;82:477-82.
20. El-Hajj Fuleihan G, Nabulsi M, Choucair M, et al. Hypovitaminosis D in healthy schoolchildren. Pediatrics 2001;107:E53.
21. McGrath JJ, Kimlin MG, Saha S, Eyles DW, Parisi AV. Vitamin D insufficiency in south-east Queensland. Med J Aust 2001; 174:150-1.
22. Lee JM, Smith JR, Philipp BL, Chen TC, Mathieu J, Holick MF. Vitamin D deficiency in a healthy group of mothers and newborn infants. Clin Pediatr (Phila) 2007;46:42-4.
23. Торопцова Н.В., Беневоленская Л.И. Уровень витамина Д в сыворотке крови у женщин в постменопаузе // Сборник тезисов 2-го Российского конгресса по остеопорозу, 29 сентября – 1 октября 2005 г., Ярославль, С. 97-98.
24. Shiraishi A, Takeda S, Masaki T, Higuchi Y, Uchiama Y, Kubodera N, Sato K, Ikeda K, Nakamura T, Matsumoto T, Ogata E. Alfacalcidol inhibits bone resorption and stimulates formation in an ovariectomized rat model of osteoporosis: distinct action from estrogen. J Bone Miner Res 2000; 15:770-779.
25. Wong M. Raloxifene does not affect neuromuscularrelated risk factors for falling or the incidence of falls in postmenopausal women with osteoporosis. J Am Geriatr Soc 2000; 48:S44.
26. Seino Y, Ishizuka S, Shima M, Tanaka H. Vitamin D in bone formation. Osteoporos Int 1993; 3:196-198.
27. van Driel M, Pols HAP, van Leeuwen JPTM. Osteoblast differentiation and control by vitamin D and vitamin D metabolites. Curr Pharm Des 2004; 10:2535- 2555.
28. Lau KHW, Baylink DJ. Treatment of 1,25(OH)2D3(Dhormone) deficiency/resistance with D-hormone and analogs. Osteologie 2001; 10:28-39.
29. Schacht E. Rationale for treatment of involutional osteoporosis in women and for prevention and treatment of corticosteroid-induced osteoporosis with alfacalcidol. Calcif Tissue Int 1999; 65:317-327.
30. Yamato H, Okazaki R, Ishii T, Ogata E, Sato T, Kumegawa M, Akaogi K, Taniguchi N, Matsumoto T. Effect of 24R, 25-dihydroxyvitamin D3 on the formation and function of osteoclastic cells. Calcif Tissue Int 1993; 52:255-260.
31. Thomas KK, Lloyd-Jones DM, Thadhani RI, et al. Hypovitaminosis D in medical inpatients. N Engl J Med 1998;338:777- 83.
32. Chapuy MC, Preziosi P, Maamer M, et al. Prevalence of vitamin D insufficiency in an adult normal population. Osteoporos Int 1997;7:439-43.
33. Dusso AS, Brown AJ, Slatopolsky E. Vitamin D. Am J Physiol Renal Physiol 2005;289:F8-F28.
34. Boonen S, Bischoff-Ferrari HA, CooperC, et al. Addressing the musculoskeletal components of fracture risk with calcium and vitamin D: a review of the evidence. Calcif Tissue Int 2006;78:257- 70.
35. Lips P. Vitamin D deficiency and secondary hyperparathyroidism in the elderly: consequences for bone loss and fractures and therapeutic implications. Endocr Rev 2001;22:477-501.
36. Bakhtiyarova S, Lesnyak O, Kyznesova N, Blankenstein MA, Lips P. Vitamin D status among patients with hip fracture and elderly control subjects in Yekaterinburg, Russia. Osteoporos Int 2006;17:441- 6.
37. McKenna MJ. Differences in vitaminD status between countries in young adults and the elderly. Am J Med 1992;93:69-77.
38. Larsen ER, Mosekilde L, Foldspang A.Vitamin D and calcium supplementation prevents osteoporotic fractures in elderly community dwelling residents: a pragmatic population-based 3-year intervention study. J Bone Miner Res 2004;19:370-8.
39. Chapuy MC, Arlot ME, Duboeuf F, et al. Vitamin D3 and calcium to prevent hip fractures in elderly women. N Engl J Med 1992;327:1637-42.
40. Institute for Clinical Systems Improvement (ICSI) Health Care Guideline: Diagnosis and Treatment of Osteoporosis, 3rd edition, July 2004.
41. Остеопороз: Диагностика, профилактика и лечение (клинические рекомендации под ред. Л.И. Беневоленской, О.М. Лесняк).М.: ГЭОТАР-Медиа, 2005. — 176 с.
42. American association of endocrinologists (AACE) medical guidelines for the prevention and treatment of postmenopausal osteoporosis: 2001 edition, with selected updates for 2003 // Endocrine Practice, 2003, vol. 9, No 6, p. 544-564
43. Brown J.P., Josse R.G. 2002 clinical practice guidelines for the diagnosis and management of osteoporosis in Canada. CMAJ, 2002, 167 (10 suppl) pp. S1-S34
44. Kanis J.A., Burlet N., Cooper C., Delmas P.D., Reginster J.Y., Borgstrom F., Rizzoli R. European guidance for the diagnosis and management of osteoporosis in postmenopausal women. Osteoporos Int, 2008;19:399-428.
45. Scottish Intercollegiate Guidelines Network (SIGN) # 71: Management of osteoporosis: a national clinical guideline, June 2003. www.sign.ac.uk.
46. Chapuy M.C., Arlot M.E., Delmas P.D. Meunier P.J. Effect of calcium and cholecalciferol treatment for three years on hip fractures in elderly women. BMJ. 1994. 308:1081-1082.
47. Торопцова Н.В., Никитинская О.А., Демин Н.В., Беневоленская Л.И. Профилактика постменопаузального остеопороза: результаты 3-х годичного наблюдения. Научно-практическая ревматология, №5, 2006, С. 25-32.
48. Boland R. Role of vitamin D in skeletal muscle function. Endocr Rev 1986; 784:434-448.
49. Bischoff HA, Borchers M, Gudat F, Duermueller U, Theiler R, Stahelin HB, Dick W. In situ detection of 1,25-dihydroxyvitamin D receptor in human skeletal muscle tissue. Histochem 2001; 33:19-24.
50. Bischoff HA, Stahelin HB, Urscheler N, Ehrsam R, Vontheim R, Perrig-Chiello P, Tyndall A, Theiler R. Muscle strength in the elderly: its relation to vitamin D metabolites. Arch Phys Med Rehabil 1999; 80:54-58.
51. Dukas L, Schacht E, Bischoff HA. Better functional mobility in community dwelling elderly is related to Dhormone serum levels and to a daily calcium intake. Accepted for publication in Journal on Nutrition, Health and Aging 2005.
52. Nagpal S, Na S, Rathnachalam R. Noncalcemic actions of vitamin D receptor ligands. Endocr Rev 2005;26:662-87.
53. Mantell DJ, Owens PE, Bundred NJ, Mawer EB, Canfield AE. 1α,25-dihydroxyvitamin D3 inhibits angiogenesis in vitro and in vivo. Circ Res 2000;87:214-20.
54. Gorham ED, Garland CF, Garland FC, et al. Vitamin D and prevention of colorectal cancer. J Steroid Biochem Mol Biol 2005; 97:179-94.
55. Giovannucci E, Liu Y, Rimm EB, et al. Prospective study of predictors of vitamin D status and cancer incidence and mortality in men. J Natl Cancer Inst 2006;98: 451-9.
56. Ahonen MH, Tenkanen L, Teppo L, Hakama M, Tuohimaa P. Prostate cancer risk and prediagnostic serum 25-hydroxyvitamin D levels (Finland). Cancer Causes Control 2000;11:847-52.
57. Feskanich D, Ma J, Fuchs CS, et al. Plasma vitamin D metabolites and risk of colorectal cancer in women. Cancer Epidemiol Biomarkers Prev 2004;13:1502-8.
58. Garland CF, Garland FC, Gorham ED, et al. The role of vitamin D in cancer prevention. Am J Public Health 2006;96:252-61.
59. Holick MF. Calcium plus vitamin D and the risk of colorectal cancer. N Engl J Med 2006;354:2287-8.
60. Berwick M, Armstrong BK, Ben-Porat L, et al. Sun exposure and mortality from melanoma. J Natl Cancer Inst 2005;97:195-9.
61. Liu PT, Stenger S, Li H, et al. Toll-like receptor triggering of a vitamin D-mediated human antimicrobial response. Science 2006;311:1770-3.
62. ArnsonY., Amital H., Shoenfeld Y. Vitamin D and autoimmunity: new aetiological and therapeutic considerationsAnn Rheum Dis 2007;66:1137–1142. doi: 10.1136/ard.2007.069831.
63. Cantorna MT. Vitamin D and its role in immunology: multiple sclerosis, and inflammatory bowel disease. Prog Biophys Mol Biol 2006;92:60–4.
64. Podolsky DK. Inflammatory bowel disease (1). N Engl J Med 1991;325:928–37.
65. Sonnenberg A, Wasserman IH. Epidemiology of inflammatory bowel disease among U.S. military veterans. Gastroenterology 1991;101:122–30.
66. Jahnsen J, Falch JA, Mowinckel P, Aadland E. Vitamin D status, parathyroid hormone and bone mineral density in patients with inflammatory bowel disease. Scand J Gastroenterol 2002;37:192–9.
67. Lamb EJ, Wong T, Smith DJ, Simpson DE, Coakley AJ, Moniz C, et al. Metabolic bone disease is present at diagnosis in patients with inflammatory bowel disease. Aliment Pharmacol Ther 2002;16:1895–902.
68. Alarcon GS, Friedman AW, Straaton KV, Moulds JM, Lisse J, Bastian HM, et al. Systemic lupus erythematosus in three ethnic groups: III. A comparison of characteristics early in the natural history of the LUMINA cohort. LUpus in MInority populations: NAture vs, Nurture. Lupus 1999;8:197–209.
69. Kamen DL, Cooper GS, Bouali H, Shaftman SR, Hollis BW, Gilkeson GS. Vitamin D deficiency in systemic lupus erythematosus. Autoimmun Rev 2006;5:114–7.
70. O’Regan S, Chesney RW, Hamstra A, Eisman JA, O’Gorman AM, DeLuca HF. Reduced serum 1,25-(OH)2 vitamin D3 levels in prednisone-treated adolescents with systemic lupus erythematosus. Acta Paediatr Scand 1979;68:109–11.
71. Huisman AM, White KP, Algra A, Harth M, Vieth R, Jacobs JW, et al. Vitamin D levels in women with systemic lupus erythematosus and fibromyalgia. J Rheumatol 2001;28:2535–9.
72. Muller K, Kriegbaum NJ, Baslund B, Sorensen OH, Thymann M, Bentzen K. Vitamin D3 metabolism in patients with rheumatic diseases: low serum levels of 25-hydroxyvitamin D3 in patients with systemic lupus erythematosus. Clin Rheumatol 1995;14:397–400.
73. Aguado P, del Campo MT, Garces MV, Gonzalez-Casaus ML, Bernad M, Gijon- Banos J, et al. Low vitamin D levels in outpatient postmenopausal women from a rheumatology clinic in Madrid, Spain: their relationship with bone mineral density. Osteoporos Int 2000;11:739–44.
74. Hypponen E, Laara E, Reunanen A, Jarvelin M-R, Virtanen SM. Intake of vitamin D and risk of type 1 diabetes: a birthcohort study. Lancet 2001;358:1500-3.
75. А.G. Pittas et al. The Role of Vitamin D and Calcium in type 2 diabetes. A systematic Review and Meta-Analysis* J Clin Endocrinol Metab. 2007 June ; 92(6): 2017–2029.
76. Pittas AG, Dawson-Hughes B, Li T, Van Dam RM, Willett WC, Manson JE, Hu FB. Vitamin D and calcium intake in relation to type 2 diabetes in women. Diabetes Care 2006;29:650–656.
77. van Dam RM, Hu FB, Rosenberg L, Krishnan S, Palmer JR. Dietary calcium and magnesium, major food sources, and risk of type 2 diabetes in U.S. black women. Diabetes Care 2006;29:2238–2243.
78. Chiu KC, Chu A, Go VLW, Saad MF. Hypovitaminosis D is associated with insulin resistance and β cell dysfunction.Am J Clin Nutr 2004;79:820-5.
79. Liu S, Song Y, Ford ES, Manson JE, Buring JE, Ridker PM. Dietary calcium, vitamin D, and the prevalence of metabolic syndrome in middle-aged and older U.S. women. Diabetes Care 2005;28:2926–2932.
80. Zittermann A. Vitamin D and disease prevention with special reference to cardiovascular disease. Prog Biophys Mol Biol 2006;92:39-48.
81. Rostand SG. Ultraviolet light may contribute to geographic and racial blood pressure differences. Hypertension 1997;30:150-6.
82. Krause R, Buhring M, Hopfenmuller W, Holick MF, Sharma AM. Ultraviolet B and blood pressure. Lancet 1998;352:709- 10.
83. Zittermann A, Schleithoff SS, Tenderich G, Berthold HK, Korfre R, Stehle P. Low vitamin D status: a contributing factor in the pathogenesis of congestive heart failure? J Am Coll Cardiol 2003;41:105-12.
84. Li YC. Vitamin D regulation of the renin- angiotensin system. J Cell Biochem 2003;88:327-31.
85. Heller HJ., The role of calcium in the prevention of kidney stones., J Am Coll Nutr. 1999 Oct;18(5 Suppl):373S-378S.
86. Curban G.C., Willett W.C., Rimm E.B. et al. A prospective study of dietary calcium and other nutrients and risk symptomatic kidney stones. New Engl.J.Med. 1993;328:833-838.
87. Hall WD, Pettinger M, Oberman A, Watts NB, Johnson KC, Paskett ED, Limacher MC, Hays J. Risk factors for kidney stones in older women in the southern United States. Am J Med Sci. 2001 Jul;322(1):12-8.
88. Sakhaee K., Poindexter J.R., Griffith C.S. –Stone forming risk of calcium citrate supplementation in healthy postmenopausal women. J.Urol. 2004;172(3):958-961.
89. Domrongkitchaiporn S. Risk of calcium oxalate nephrolithiasis after calcium or combined calcium and calcitriol supplementation in postmenopausal women. Osteoporosis Int. 2000;11(6):486-492.
90. Saltman PD, Strause LG. The role of trace minerals in osteoporosis. J Am Coll Nutr. 1993 Aug;12(4):384-9.
91. Никитинская О.А., Торопцова Н.В., Беневоленская Л.И. Фармакологическая профилактика первичного остеопороза. РМЖ, 2008, том 16, №6: 55-60.
92. Лила А.М., Мазуров В.И. Роль Кальцемина Адванс в профилактике постменопаузального остеопороза (результаты 12-месячного клинического исследования),- РМЖ,2009, №26: 2-7.
93. Scottish Intercollegiate Guidelines Network (SIGN) № 71: Management of osteoporosis: a national clinical guideline, June 2003.
94. Kanis J.A., Burlet N., Cooper C., Delmas P.D., Reginster J.Y., Borgstrom F., Rizzoli R. European guidance for the diagnosis and management of osteoporosis in postmenopausal women // Osteoporos Int, 2008;19:399-428.
95. Chapuy M.C., Arlot M.E., Delmas P.D. Meunier P.J. Effect of calcium and cholecalciferol treatment for three years on hip fractures in elderly women. BMJ. 1994. 308:1081–1082.
Роль кальция в организме, когда и сколько его принимать
Кальций – жизненно необходимый для организма элемент, без которого невозможно нормальное течение биохимических процессов. Его недостаток, как и избыток, приводят к серьезным нарушениям здоровья.
Содержание:
-
Какие функции выполняет кальций в организме
-
Суточная норма кальция, и что происходит при его недостатке
-
Какие продукты богаты кальцием
-
Когда и какие медикаменты назначают для восполнения потребности в кальции
-
Не «переборщить» с кальцием, или последствия передозировки
-
Народные средства, богатые кальцием: за и против
Какие функции выполняет кальций в организме
Учеными подсчитано, что в норме на каждый кг веса человека приходится около 20 г кальция, и 98% этого количества содержатся в костно-суставных тканях. Об этом знают все, а вот что делают остальные 2% кальция, находящиеся в мягких тканях, крови, межклеточной жидкости?
Функции этого микроэлемента следующие:
-
Обеспечивает прочность костей, в том числе зубов, и хрящевой ткани.
-
Регулирует силу сердечных сокращений, их ритм.
-
Нормализует артериальное давление.
-
Обеспечивает прочность стенки сосудов.
-
Участвует в холестериновом обмене, способствует выведению «плохого» холестерина из организма.
-
Поддерживает нормальное функционирование нервной системы.
-
Участвует в образовании гормонов щитовидной железы и других эндокринных органов.
-
Участвует в процессе кроветворения и свертывания крови.
-
Способствует укреплению клеточных мембран.
-
Снижает активность попадающих в организм аллергенов.
-
Обеспечивает хорошее состояние кожи, ногтей, волос.
-
Принимает участие в формировании клеточного иммунитета, образовании антител.
Это лишь основные функции кальция. Он также входит в состав многих ферментов, участвующих в обмене веществ.
Суточная норма кальция, и что происходит при его недостатке
Среднее суточное потребление кальция для взрослого человека варьирует от 800 до 2400 мг. При этом учитывают возрастные периоды, пол, физиологические и патологические состояния:
-
детям до 6 месяцев достаточно 200-1000 мг/сутки, в 7-12 месяцев – 250-1500 мг, от года до 3 лет – 800-200 мг, в 4-8 лет – 1000-2500 мг, в 9-18 лет – 1500-3000 мг;
-
взрослым, когда прекратились смена зубов и рост костей, достаточно от 1000 до 2000 мг в сутки, исключение составляют беременные и кормящие женщины, которые должны употреблять кальция 200-3000 мг в сутки.
В повышенном потреблении кальция до 3000 мг/сутки нуждаются также люди, подвергающиеся воздействию неблагоприятных факторов, профессиональных вредностей, работающие с тяжелой физической нагрузкой, спортсмены.
Когда потребление кальция меньше нижней границы нормы, или же нарушается его усвоение (недостаток витаминов), в организме возникают расстройства: развивается кариес, выпадают волосы, крошатся ногти, появляются повышенная кровоточивость, перепады давления, сердцебиение, нарушается память, сон, появляются мышечные боли, невралгии, аллергические реакции. Также нарушается общее самочувствие, снижается устойчивость к инфекциям.
Какие продукты богаты кальцием
Чтобы организм не испытывал кальциевого дефицита, в рационе ежедневно должны быть следующие продукты:
-
молоко и все изделия из него – различные сыры, творог, кефир и йогурты, сливки и сметана;
-
морепродукты – мидии, устрицы, сардины, лосось, ламинария (морская капуста);
-
сырые яйца;
-
свежие овощи – лук, капуста – лучше цветная и брокколи;
-
свежая и сушеная зелень – петрушка, кресс-салат, сельдерей, кинза, шпинат;
-
фрукты – апельсины, ананас, абрикосы, виноград, смородина;
-
бобовые – фасоль, горох, соя;
-
орехи, семечки, кунжут, мак.
Важно:акцент лучше делать на растительных источниках кальция, потому что они содержат витамин Д и другие биологически активные вещества, способствующие усвоению кальция.
Когда и какие медикаменты назначают для восполнения потребности в кальции
По внешним признакам, описанным выше, нельзя определить, что это именно дефицит кальция. Нужно обратиться к врачу, он установит истинную причину симптомов, определит показания к приему препаратов.
В арсенале аптек имеются препараты с кальцием в 3-х видах: чистые соли кальция – глюконат, цитрат, карбонат, смеси его с витамином Д, пищевые добавки с витаминами и повышенным содержанием кальция.
Сегодня популярны комбинированные препараты, обеспечивающие максимальное усвоение элемента: Кальций-Д3 в вариантах Мик, Мик-Форте, Никомед и Никомед-Форте. Также хорошо зарекомендовали себя комплексные средства: Кальцемин, Кальцемин-Сильвер, Кальцемин-Эдванс, Фарматон-Кидди, Остеогенон, Витрум-Остеомаг.
Важно:несмотря на то, что все эти препараты с кальцием можно купить без рецепта, их нельзя принимать огульно, а только по назначению врача в строгой дозировке. Ее превышение чревато развитием осложнений.
Не «переборщить» с кальцием, или последствия передозировки
При чрезмерном поступлении кальция в организм могут развиться такие виды патологий:
-
образование камней-кальцинатов в почках;
-
повышение свертываемости крови, риск тромбозов, инсульта, инфаркта;
-
потеря эластичности кровеносных сосудов, активное их склерозирование у пожилых людей;
-
нарушение функции щитовидной и паращитовидных желез, развитие зоба;
-
образование в тканях кальцинозов – отложений кальция;
-
снижение подвижности суставов, подагрический полиартрит;
-
общая мышечная слабость;
-
угнетение нервной системы;
-
повышение кислотности желудка;
-
анемия за счет вытеснения кальцием железа.
Это – довольно серьезные последствия. Нужно также помнить, что насытить организм кальцием проще, чем вывести его избыток.
Народные средства, богатые кальцием: за и против
Традиционно в народе издревле применяют молотую в муку яичную скорлупу, например, при плохом состоянии зубов, волос, ногтей, при кровоточивости, дают беременным и кормящим женщинам, ослабленным детям. Ее подмешивают в пищу в небольших количествах. Более «продвинутым» вариантом является мука из раковин морских моллюсков.
Преимуществом такого продукта является то, что он на 100% натуральный и обладает высокой степенью усвоения. Но, с другой стороны, кто и как определит дозу в каждом отдельном случае – для ребенка или взрослого? Поэтому врачи относятся к такому лечению негативно, имея сегодня в распоряжении широкий арсенал современных дозируемых препаратов с кальцием.
Не забывайте, что и минералы с витаминами, кажущиеся безобидными, также могут нанести вред организму. Их прием и дозировку должен определять врач.