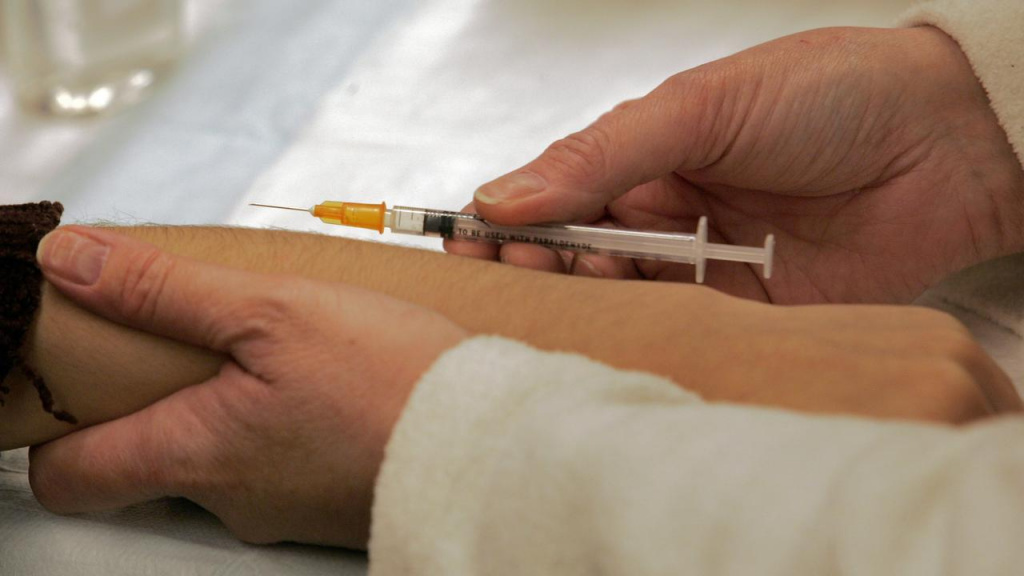
Проба Манту уже достаточно давно является самым популярным методом туберкулинодиагностики в мире. Всеобщее признание метод получил благодаря низкой стоимости, малому количеству противопоказаний и побочных эффектов, достаточно высокой диагностической ценности.
Первую пробу Манту ребенку можно проводить уже спустя месяц после вакцинации БЦЖ. Однако для правильной диагностики необходимо уметь интерпретировать результаты реакции, которые могут быть весьма разнообразными.
Результаты пробы Манту у ребенка проверяют на 3-й день (через 72 часа) после проведения. Зафиксировать результат реакции достаточно просто, это можно сделать даже самому. Но для правильного измерения необходимо придерживаться нескольких правил:
Если имеется инфильтрат, то желательно зафиксировать его размер отдельно от других проявлений реакции.
Проба Манту является реакцией гиперчувствительности замедленного типа, то есть аллергической реакцией. Поэтому на её результат может влиять большое количество факторов.
Хоть туберкулин и является специфическим аллергеном, организм часто реагирует перекрестно и на другие антигены, что может привести к ложноположительному результату пробы.
Дети особенно чувствительны к любым аллергенам, в том числе и туберкулину, в сравнении со взрослыми.
Повышать чувствительность к туберкулину у ребенка может также ряд заболеваний и состояний:
Кроме того, существуют состояния, которые способны понижать чувствительность к туберкулину у детей:
Все указанные факторы необходимо учитывать во время оценки результатов пробы. Особенно важно оценить их значение при расхождении результатов реакции с другими диагностическими признаками (симптомами, анализами и др.), а также в группах риска.
Положительная проба, в свою очередь, имеет собственное разделение по степени выраженности.
Норма у ребенка является относительным понятием, так как все индивидуально. В каждом отдельном случае необходимо учитывать не только результаты реакции, но и сопоставлять их с имеющимися факторами риска и другими обстоятельствами, способными повлиять на результат пробы.
В среднем нормальный размер папулы должен составлять 5-15 мм. Данный показатель справедлив для детей всех возрастов, в том числе и 1-го года жизни.
Нормальная реакция указывает на наличие у ребенка иммунитета против микобактерии туберкулеза (МБТ).
Младенческий (до 1 года) и ранний детский возраст (1-3 года) не является противопоказанием для проведения пробы с туберкулином. Но в этот период дети особенно подвержены возникновению аллергических реакций, поэтому при возможности лучше отказаться от проведения данной пробы.
Отрицательной пробой Манту считается полное отсутствие реакции организма на введение туберкулина, то есть отсутствие на месте инъекции папулы (участок уплотнения, инфильтрат) и гиперемии.
В некоторых случаях может наблюдаться реакция на введение иглы, так называемая «уколочная реакция», которая не превышает 1 мм. Не нужно путать её с прививочной.
Отрицательная проба Манту – туберкулиновая анергия (отсутствие реакции на раздражение). Она бывает двух типов:
- активная (положительная) – сразу после излечения от туберкулеза или у лиц с очень активной иммунной системой;
- пассивная (отрицательная) – у лиц с выраженным снижением иммунитета.
Хорошим является такой результат реакции или плохим, необходимо судить в каждом конкретном случае на основании сопутствующих данных. Так, для излечившихся пациентов такой результат является закономерным, а при выявлении его у лиц из группы риска необходимо проводить дополнительные обследования.
Резкая смена отрицательной реакции на положительную («вираж») является плохим прогностическим признаком. Данный феномен подробно рассмотрен в отдельной статье.
Сомнительная
Сомнительной реакцией Манту считается наличие инфильтрата небольшого размера (2-4 мм) или гиперемии любого размера без инфильтрата. Такой результат является промежуточным между положительным и отрицательным. Он требует дальнейшего наблюдения и, в случае отсутствия более выраженной реакции, повторения пробы.
Положительная
Положительной реакцией Манту считается инфильтрат размером 5 мм в диаметре и более. По степени выраженности выделяют:
- слабую реакцию (5-9 мм);
- среднюю (10-14 мм);
- выраженную (15-16 мм);
- гиперергическую – инфильтрат 17 мм и более или лимфаденит, образование везикулы, нагноение и некроз папулы вне зависимости от её размера.
Первые три формы, исключая гиперергическую, относятся к нормальным результатам пробы. Они говорят о наличии иммунитета к туберкулезу и инфицированности организма МБТ (не о болезни). Однако они могут наблюдаться и у больных людей.
Большая и красная проба Манту у ребенка (гиперергическая) говорит о наличии заболевания или высоком риске его развития (в 8-10 раз выше, чем при других результатах). Такой результат настораживает и требует консультации фтизиатра и проведения дополнительных исследований.
Примеры гиперергической реакции:
Уменьшить размер реакции Манту у ребенка можно при помощи приема антигистаминных препаратов. Однако делать этого не стоит, так как это может привести к диагностическим ошибкам и опасным для жизни последствиям.
Почему чешется?
Проба Манту является аллергической реакцией на специфический белок (туберкулин), а, как известно, аллергия может проявляться зудом. Кроме туберкулина, в состав вводимого раствора входят и другие химические вещества, способные вызывать неспецифическую аллергию, которая может сопровождаться выраженным зудом и другими проявлениями.
Если ребенок сильно расчесал место инъекции, необходимо обработать его антисептиком и наложить чистую повязку, а также не забыть предупредить об этом врача во время снятия результатов. В некоторых случаях помогает холод, мази против аллергии, антигистаминные препараты, но они могут исказить результаты реакции.
Показания для обращения к фтизиопедиатру
Важно помнить, что сама по себе проба Манту не является критерием для выставления диагноза, она всего лишь позволяет выявить детей с вероятным наличием болезни. Исходя из этого, выделяют показания для направления к врачу-специалисту по результатам пробы:
- выраженная положительная реакция (гиперергическая);
- резкая смена отрицательной реакции на положительную («вираж»);
- постепенное увеличение чувствительности реакции (т.е. при каждой последующей пробе размер инфильтрата увеличивается);
- гиперергическая реакция у детей из группы риска.
Заключение
Проба Манту является важным диагностическим тестом, который нужно уметь правильно интерпретировать. Но даже в этом случае нельзя с уверенностью сказать о наличии или отсутствии заболевания у ребенка. Результаты пробы необходимо учитывать только в комплексе с другими данными из-за наличия большого количества факторов, способных повлиять на неё.
Реакция манту у детей: норма, отрицательная, положительная
Реакция Манту – внутрикожная проба, ее целью является изучение ответа иммунной системы человека на введение туберкулина (экстракта микробактерий).
Названа по фамилии французского медика Шарля Манту, разработавшего и в 1908 году предложившего использовать новый тест в исследованиях на туберкулез.
Реакция Манту у детей является основным профилактическим методом обследования на наличие в организме микробактерий туберкулеза.
Раствор вводится в кожу руки с ладонной стороны между локтем и запястьем. После, в борьбу с введенным чужеродным антигеном вступают лимфоциты – основные клетки иммунной системы, вырабатывающие антитела.
Активизируются распознавшие туберкулин. Побочный эффект, их активность вызывает воспаленное уплотнение на коже.
И чем большее количество лимфоцитов окажет противодействие, тем больший диаметр будет иметь так называемая папула – воспаленная бляшка на коже.
График проб
Пробу Манту называют прививкой ошибочно, поскольку туберкулин содержит лишь элементы жизнедеятельности бактерий и части их клеток. Значит, она не внесена в календарь профилактических прививок.
Манту, привитых от туберкулеза детей, ставится каждый год начиная с 12-месячного возраста. Раньше проводить ее нежелательно, поскольку ввиду специфичности иммунной системы ребенка результат будет недостоверным. Пробы делаются на протяжении 14 лет.
Иногда Манту ставится раз в полгода, начиная с шестимесячного возраста:
- если ребенку по причинам медицинских противопоказаний либо отказа родителей после рождения не делали прививку БЦЖ (Бацилла Кальметта-Герена – вакцина против туберкулеза);
- с наличием ВИЧ-инфекции, сахарного диабета, хронического бронхита, пневмонии;
- во время длительного лечения гормональными препаратами.
Когда ребенку, не прошедшему вакцинацию, делают прививку БЦЖ-М, график проб меняется на ежегодный.
Проба является обычной противотуберкулезной помощью на добровольной основе, и делать ее не обязательно. Но у ребенка, не проверяющегося на Манту, риск заболевания туберкулезом выше, поскольку в данном случае не всегда удается вовремя обнаружить симптомы развивающейся болезни.
Противопоказания
- с наличием кожных заболеваний;
- в период обострения инфекционных заболеваний;
- во время острых соматических заболеваниях, эпилепсии;
- если есть аллергия, бронхиальная астма;
Нельзя делать пробы в детских садах и школах, с проводящимся карантинном по инфекционным заболеваниям. Здесь, Манту разрешается ставить только после его снятия либо по прошествии месяца с момента исчезновения проявлений болезни.
Также не разрешается проводить пробы сразу после вакцинации от других заболеваний. Необходимо выдержать интервал в месяц, а после прививок живыми вакцинами – полтора.
После проведения туберкулиновой реакции обычно говорят, что ни в коем случае нельзя допускать контакта жидкости с местом пробы в течение трех дней.
На самом деле это миф, со времени, когда подобные пробы проводили методом скарификации (раствор наносился на царапину, специально сделанную на коже).
Поскольку Манту у детей вводится в кожный покров, попадание жидкости не изменит результата исследования, но активные физические действия над ней производить нельзя (например, тереть мочалкой). Не рекомендуется мыться.
Бытует мнение, на показания пробы способны повлиять сладости. Суждение ничем не подтверждается. Да, продуктами, как шоколад и цитрусовые, вызывается раздражение организма и, как результат, небольшая аллергическая реакция на пробу. Но умеренное потребление сладкого на размер папулы не повлияет. Кстати, аналогичное происходит и от контакта с синтетической одеждой.
Результат
В первый день реакция у ребенка обычно не проявляется вовсе, либо возникает небольшое покраснение вокруг места укола. На следующий день появляется папула, а итоговый осмотр проводится через 3 дня после введения пробы. Осматривается уплотнение кожи и измеряется его диаметр. Покраснение кожи оценивается только в том случае, если уплотнение отсутствует.
В зависимости от размеров Манту бывает:
- отрицательная – уплотнения нет, либо имеется пятно от укола диаметром до 1 мм;
- сомнительная – папула имеет размер 2 — 4 мм, допустимо наличие покраснения;
- положительная – выпуклость диаметром свыше 5 мм, реакция для удобства делится на слабоположительную (5 — 9 мм), средней интенсивности (10 — 14 мм) и выраженную (15-16 мм);
- гиперергическая – размер папулы свыше 17 мм.
Особое внимание следует уделить реакции, с образованием гнойничков и омертвением тканей, увеличением лимфоузлов. Диаметр папулы не имеет никакого значения.
Если реакции у ребенка нет, значит, он не имеет достаточно сильного иммунитета для борьбы с туберкулезом, и вам нужно обратиться к врачу.
Норма
Реакция у всех детей индивидуальна, еще применяется оценка динамики по прошлым годам. Если результат у ребенка будет всегда положительным, его со временем могут не отправлять на дополнительные анализы. Хуже, если диаметр папулы по сравнению с прошлым исследованием увеличился.
Во время расчета нормы необходимо учитывать возраст ребенка. Так, в 1 год нормой будет 5 — 11 мм. Следующие два года диаметр способен не меняться, а на четвертый начнет уменьшаться (не больше 8 мм). К 7 годам реакция должна переходить к значению «сомнительной». Если реакции нет, проводят повторную вакцинацию БЦЖ.
К 14 годам проба должна стать отрицательной.
Положительная реакция
Положительная реакция манту.
Вообще, положительная реакция не всегда плохая. Существуют различные факторы, искажающие результат. И имеется понятие, «ложноположительная реакция». У ребенка в возрасте 2-3 лет способна возникнуть поствакцинальная аллергия. Происходит она т.к в данном возрасте иммунитет к палочке Коха приобретает наиболее выраженный характер. В течение двух лет после прививки БЦЖ реакция способна являться ложноположительной. На результаты могут влиять различные аллергические реакции ребенка, в период пробы следует по возможности исключить контакты с аллергенами, чтобы исследование получилось максимально точным. Другой причиной искажения служит недавно перенесенное заболевание. Известны случаи введения раствора, с нарушением режима транспортировки и хранения. Конечно же, данная проба не покажет истинного результата.
Если же положительная реакция не связана с факторами искажения, диаметр папулы на протяжении 4-5 лет стабильно больше 12 мм, в течение года происходит увеличение размера на 6 мм, либо увеличение на протяжении нескольких лет до размера 12 мм, ребенок считается инфицированным микробактериями туберкулеза.
Манту у детей не признается точным методом определения инфекции туберкулеза. Только на основании результатов пробы диагноз никогда не ставится. Существует еще целый ряд анализов, подтвердившие или опровергнувшие реакцию: флюорография грудной клетки, анализ крови на иммунограмму, общий анализ крови и мочи, посев мокроты и другие.
Побочные эффекты
Самыми распространенными из них являются различные аллергические реакции. Часто поступают жалобы на то, что после пробы поднялась температура.
Также наблюдаются головные боли, потеря аппетита, слабость, рвота, крапивница, приступы астмы. При подобных проявлениях необходимо обратиться за медицинской помощью.
Часто такие побочные эффекты случаются по вине врачей, когда те игнорируют противопоказания и вводят раствор тем, кому проба Манту не рекомендуется.
Если обобщить все вышесказанное, то, с одной стороны, туберкулез – очень опасное заболевание, и крайне важным является обнаружение инфекции на ранних этапах заражения.
С другой стороны, реакция далеко не всегда дает однозначные результаты и имеет ряд побочных эффектов.
Существует много мнений по данному вопросу, и родители сами должны взвесить все «за» и «против» и решить, что для их ребенка будет лучше.
Оценка результата пробы Манту у детей
Проба Манту позволяет выявить заражение ребёнка туберкулёзной инфекцией на начальной стадии. Туберкулез – одно из наиболее опасных заболеваний, поэтому его контроль и профилактику начинают с первых дней жизни младенца. Оценка результатов введения туберкулиновой пробы – основополагающий метод выявления и борьбы с болезнью легких у детей.
Первые признаки развития заболевания можно обнаружить при помощи других способов – анализов крови или рентгенологии. Однако проба Манту считается более действенным и объективным методом.
Первая вакцина БЦЖ ставится новорождённому в роддоме. В зависимости от того, насколько большим остаётся рубец после инфицирования ослабленной туберкулёзной палочкой, определяются допустимые нормы последующей реакции на введённый препарат.
Насколько эффективной оказалась вакцина БЦЖ, каждый год показывает оценка реакции Манту. Таким образом, родители могут взять на контроль состояние ребёнка и отсутствие у него заражения.
Иногда проба Манту, после оценки результатов у детей, может оказаться ложноположительной. Однако, согласно медицинской статистике, лишь у одного из ста привитых пациентов специалисты регулярно диагностируют реальные признаки заболевания.
Родители отказываются от выполнения туберкулиновой пробы по разным причинам. Обычно все они, так или иначе, связаны с их недостаточной информированностью. Так, некоторые предполагают, что вводимое вещество способно спровоцировать развитие инфекционного процесса; другие опасаются, что после установления положительной реакции придётся идти в противотуберкулёзный диспансер.
Само проведение процедуры не таит в себе опасности для здоровья малыша. Небольшое количество бактерий в составе препарата туберкулин, вводимого в организм подкожно, не оказывает негативного влияния на здоровье и не ослабляет иммунитет маленького пациента.
Туберкулинодиагностика законодательно отнесена к добровольным процедурам. Родители имеют право отказать в её проведении. При этом они должны осознавать, что лишают своих сына или дочь возможности обнаружить факт заражения до проявления клинической симптоматики (что обычно свидетельствует о переходе болезни в активную форму) и своевременно начать лечение.
Как проверяют пробу Манту у ребёнка
Диагностический метод Манту основывается на оценке размерных характеристик дерматологической реакции на подкожное введение туберкулина.
Это препарат, представляющий собой экстракт из искусственно культивированных в питательной среде микобактерий туберкулёза.
Выращенные микроорганизмы инактивируются, белковый комплекс тщательно очищается с применением методов химической и термической обработки. Полученная вытяжка консервируется на базе фенола и стабилизируется.
Манипуляция проводится одноразовым туберкулиновым шприцем объёмом 0,1 мм. Препарат вводится подкожно с внутренней стороны предплечья. Важно проконтролировать целостность дермы в зоне запланированной инъекции. Сама процедура – безболезненна. После того, как укол сделан, медицинский сотрудник обязан рассказать пациенту и взрослым сопровождающим о правилах ухода за «пуговкой».
На какой день проводится оценка результатов пробы Манту у детей? Измерять Манту необходимо по истечении 72 часов с момента введения туберкулина. В это время реакция достигает своего пика.
Она может проявиться в виде гиперемии (покраснения) вокруг места укола или в образовании уплотнения – папулы. Последняя является средоточием антител или Т-лимфоцитов, которые хранят память о столкновении с вирусом.
Если их много, значит, высока вероятность того, что ребёнок инфицирован палочкой Коха. Именно папулу берут за основу измерения отечественные педиатры.
Специалист осматривает и ощупывает место уплотнения, после чего к «пуговке» прикладывают обычную прозрачную линейку. Располагают измерительный прибор на месте пробы перпендикулярно плечевой линии. Делать это желательно при ярком свете, чтобы границы уплотнения были хорошо различимы. Затем врач измеряет, записывает диаметр уплотнённого места.
Зачем измерять пробу Манту
Помимо выявления заболевания на ранней стадии, измерение папулы может помочь специалистам оценить, успешно ли была поставлена вакцина БЦЖ, развит ли иммунитет у ребёнка, насколько вероятно его заражение в будущем.
Нередко специалист обращает внимание на покраснение вокруг «пуговки». Если оно ярко выражено, это отмечают в медицинской карте ребёнка. Подобное наблюдение позволит в дальнейшем выявить у него возможную повышенную, неспецифическую аллергию на туберкулин.
Когда и как правильно измерять Манту у ребёнка
Описанным выше способом измерить Манту у ребёнка в домашних условиях может любой родитель перед походом к врачу. Реакция на Манту проявляется мгновенно или в течение первых 24 часов после введения туберкулиновой пробы. Однако наиболее объективный результат можно получить на третий день.
Как оценивать результат измерения, допустимые показатели по возрастам
Для оценки результатов медики используют следующие данные по таблице:
- размер папулы – 0-2 мм – отрицательная реакция Манту;
- уплотнение – 2-5 мм – сомнительная реакция;
- пуговка размером от 5 мм – положительная реакция.
Положительная реакция не обязательно говорит о том, что ребёнок болен. Это значит, что вакцина БЦЖ оказалась эффективной, и у пациента образовался необходимый иммунитет. Размер папулы у здорового малыша обычно уменьшается к пятилетнему возрасту.
- При положительной реакции маленького пациента могут направить к фтизиатру с целью профилактической проверки состояния здоровья.
-
- Если расшифровка Манту показывает отрицательную реакцию, это значит, что, скорее всего, прививка БЦЖ не возымела действия, и её необходимо повторить.
- При ярко выраженном уплотнении, размеры которого достигают 15-18 мм, ребёнка незамедлительно направляют в тубдиспансер для прохождения обследования.
На диагностику могут повлиять несколько дополнительных факторов – статистика заболевания в регионе, общее состояние здоровья ребёнка, возможные пути и риски его заражения. Особого внимания требуют дети, в семье которых есть заболевшие туберкулёзом.
Норма в 1 год
Первую проверку специалисты назначают ребенку в возрасте одного года. В данном случае медики ориентируются на размеры рубца БЦЖ. Если он достаточно большой (около 8-9 мм), уплотнение после Манту размером в 1 см считается нормой. Рубец небольшого размера (около 5 мм) предполагает наличие небольшой папулы – до 5 мм у здорового младенца.
Норма в 2-6 лет
Максимальное действие иммунных сил организма проявляется в два года. В этом возрасте размер папулы у ребёнка в норме не превышает 16 мм, если рубец БЦЖ составляет около 1 см.
Дополнительными характеристиками могут стать нагноение в области укола, наличие пузырей, волдырей, стойкость уплотнения на протяжении недели и более. Если подобных признаков нет, это может указать на то, что реакция Манту окажется ложноположительной.
В три года нормальный размер «пуговки» может достигать 1 см у ребёнка с большим следом от БЦЖ. Такие показатели нормы остаются вплоть до 5-6 лет. В идеале размер папулы должен не превышать 8 мм.
Норма в 7-14 лет
В 7 лет необходима повторная вакцинация БЦЖ. Именно к этому возрасту заканчивается действие предыдущей прививки, и иммунитет ребёнка постепенно ослабевает.
Начиная с 8-летнего возраста ребёнка, ежегодная проверка реакции на туберкулин начинается снова. В этот период померить пробу Манту родители могут самостоятельно.
Как проверяют результаты Манту после второй прививки
Нормальным показателем считается размер «пуговки» – 1 см. В 9 лет он может достигать 16 мм, и это также будет считаться нормой.
Начиная с 10 лет, оценивание результатов происходит с учётом предыдущих показателей. Размеры папулы должны неуклонно уменьшаться. В 15 лет результат пробы у здорового ребёнка становится исключительно отрицательным.
Любой скачок или превышение показателей на протяжении этого времени – основание для незамедлительного обращения к фтизиатру и прохождения обследования. Особенно это касается тех детей, у кого предыдущая проба дала отрицательную реакцию.
Причины, по которым результат Манту может быть ложным
Зачастую большая Манту не является прямым показателем наличия у ребёнка инфекционного поражения лёгких. Связано это с тем, что процедуре могли предшествовать болезни или аллергические реакции.
Ложноположительный результат после инъекции также может быть вызван сбоем в питании, когда ребёнок употребил в пищу непривычные для его организма продукты, или неправильным уходом. Попадание на место укола пота нередко вызывает неправильную реакцию.
Возможные осложнения после перенесённых инфекционных и бактериальных заболеваний существенно влияют на размер пробы Манту. После карантина по болезни должен пройти минимум месяц до введения туберкулина.
Как не допустить искажения результата
Об основных правилах при постановке Манту можно прочитать в медицинских инструкциях. При прохождении процедуры ребёнок должен быть здоровым и отдохнувшим.
В рацион питания не следует вводить новые продукты или те, на которые у малыша может быть аллергия.
Нельзя надевать на ребёнка тесную одежду. Она должна быть удобной, преимущественно из натуральных тканей. Место укола нельзя трогать, тереть и расчёсывать.
Область вокруг прививки или укола нельзя заклеивать пластырем, заматывать бинтом и так далее.
Пробу Манту ставят бесплатно в большинстве государственных лечебных учреждений. О необходимости проведения этой процедуры родителям ежегодно напоминают педиатры и лечащие врачи.
Оценка результатов пробы Манту
- Оценка результатов пробы Манту осуществляется по истечении 48-72 часов после процедуры, врач внимательно осматривает образовавшуюся, на месте инъекции, папулу.
- Реакция на туберкулин выявляет, имеется ли у ребёнка иммунитет к туберкулёзной палочке Коха.
- Основная задача данной процедуры – выявление туберкулеза.
Врач-терапевт: Азалия Солнцева ✓ Статья проверена доктором
Изучение реакции
Через 2-3 дня врач проводит осмотр появившейся папулы. Важно, чтобы осмотр важно проводился при ярком освещении. Если не получилось провести обследование вовремя, это разрешено сделать в течение недели. Сильных различий в результатах не наблюдается.
В процессе реакции папула принимает форму овала, круга. Оптимальным считается цвет в месте укола, который может быть от красноватого до телесного. Появление синей окраски — признак повреждения капилляров. Размер папулы измеряется с помощью прозрачной линейки. При измерении в расчёт берётся выпуклая часть «пуговки».
Результаты оцениваются следующим образом:
- Отрицательный. Отсутствуют следы инъекции, или присутствует красноватое уплотнение до 1 мм. Результат говорит об отсутствии инфекции в организме ребёнка.
- Сомнительный. Размер папулы колеблется от 2 до 4 мм, возможно присутствие гиперемии. При такой реакции требуется повторное введение туберкулина.
- Положительный. Папула размером больше 5 мм. Величина 5-12 мм относится к норме, свидетельствуя о наличии иммунитета, что является признаком присутствия палочек в организме.
Противопоказания к проведению
Проба манту — безопасная процедура, и назначается здоровым детям. В туберкулине отсутствуют живые микроорганизмы, поэтому инъекция никак не влияет на организм ребёнка. Манту бессмысленно ставить детям до года, так как показания процедуры будут сомнительными.
Основные противопоказания к постановке манту:
- Заболевания кожи.
- Острые инфекционные заболевания. Проба манту делается по истечении 1-го месяца с момента выздоровления.
- Присутствие аллергии.
- Бронхиальная астма.
- Карантин в коллективе. Тест делается по прошествии одного месяца.
В поликлиниках и медицинских организациях специалист осматривает пациента перед постановкой инъекции.
Различия с диаскинтестом
Тест манту проводится для проверки организма на заболевание туберкулёзом. Процедуру относят к диагностическим. В то время диаскинтест показывает активность туберкулезных бактерий в организме.
Процедура начала применяться с недавнего времени. Препарат состоит из туберкулезного аллергена, который показывает ответную реакцию организма человека на возбудитель. Проба диаскинтеста ставится в предплечье менее активной руки. Сам тест делается с помощью туберкулинового шприца с тонкой иглой.
Однако при отрицательном результате повторная проба проводится по истечении 2-ух месяцев. Отличается диаскинтест от манту используемыми веществами. В связи с этим, первый тест показывает более достоверную информацию.
Если после Манту ответ положительный, это может говорить о присутствии в организме возбудителей не связанных с данным заболеванием.
В случае с современным тестом, положительная реакция точно свидетельствует о заболевании туберкулёзом. Поэтому сейчас разумнее делать диаскинтест.
Ориентиры нормы
Оптимальный размер «пуговки» колеблется от 5 до 12 мм. Но при сомнительном, отрицательном ответе педиатр учитывает время, прошедшее после последней вакцинации БЦЖ.
Выделяются основные ориентиры:
- Прошёл 1 год после последней прививки. Оптимальный размер папулы от 5 до 15 мм. Появление уплотнения, красноты считается нормальной реакцией организма.
- После последней вакцинации прошло 2 года. Инфильтрат должен стать меньшего размера, либо остаться прежним. При увеличении диаметра места укола более чем на 5 мм назначается повторная проба.
- Прошло 3-5 лет после последней пробы. Максимально допустимый диаметр папулы 8 мм, норма до 5 мм. У детей, с крепким иммунитетом спустя несколько дней после инъекции на месте папулы заметна только точка. Красноты и выпуклости не наблюдается. В случае увеличения припухлости проводится полное обследование человека.
Влияние на итоговый результат могут оказать: гемодиализ, нарушение условий хранения вакцины, использование низкокачественных шприцов.
Техника постановки
По правилам проба манту ставится 1 раз в год, по достижению ребёнком 12 месяцев. Для инъекции применяется туберкулиновый шприц. Игла шприца вводится внутрикожно, срезом вверх.
Важным фактором является срок годности шприца. Он не должен быть истёкшим. Пациенту во время процедуры нужно находиться в сидячем положении. Место постановки пробы врач обрабатывает спиртовым раствором, обеззараживая его. Укол делают в нижнюю часть предплечья.
Объём вводимого препарата составляет 0,1 мл, или 2-е туберкулёзные единицы. Игла шприца вводится внутрикожно, срезом вверх. Для проверки того, что игла не попала под кожный покров, её немного приподымают, натягивая кожу. После процедуры запрещено мочить место укола в течение 4-х часов, расчесывать его.
Диагностика результатов
После рождения здоровому ребёнку делается вакцина против туберкулёза. Эта процедура обязательна, потому что неокрепший организм малыша не может самостоятельно противостоять заболеванию. Для проверки того, что организм защищён от туберкулёза, делается проба манту. Рассмотрим возможные результаты пробы.
Отрицательный
При отрицательном результате в организме отсутствуют опасные палочки Коха. Однако иммунитет к туберкулёзу ещё не выработался. Диаметр папулы менее 1 мм. Вокруг места инъекции не наблюдаются покраснения.
Если в 7 и 14 лет тест показывает отрицательную пробу, то человека повторно ревакцинируют. Это могло произойти из-за использования некачественных препаратов, нарушений в технике вакцинации.
Положительный
При положительной реакции организм ребёнка борется с введенными микроорганизмами. Стоит знать, что при отсутствии прививки БЦЖ такой результат может оповещать о заболевании туберкулёзом.
Некоторые беспокойные родители самостоятельно начинают замерять «пуговку», допуская при этом серьёзные ошибки. Замерять следует выпуклую часть папулы.
Фиктивная у педиатра
Под фиктивной пробой манту у педиатра подразумевается ложноположительная или сомнительная реакция.
Ложноположительная реакция
Такой результат весьма распространён в практике. Ребёнку будет выписано направление к фтизиатру, где для более точного анализа проводится диаскинтест. Только так можно получить достоверную информацию.
В малом объёме он безвреден, но некоторым детям хватает и такого количества для появления аллергической реакции. Часто подобная реакция появляется при постановке пробы на фоне ОРЗ, поэтому проводить тест нужно полностью здоровым.
Когда можно делать манту, чтобы избежать ложноположительной реакции:
- Не ранее 1-го месяца после любой вакцинации. В случае если прививка содержала в составе живые бактерии, срок увеличивается до 2-ух месяцев.
- Перед проведением пробы замеряется температура пациента. Если она повышенная, то делать тест категорически запрещено.
- После перенесённого заболевания должен пройти месяц. Если педиатр не уверен в полном восстановлении иммунитета, назначаются дополнительные анализы.
Сомнительная реакция
Главное отличие сомнительной реакции от положительной – отсутствие папулы на месте постановки пробы. При подобной реакции образуется только покраснение.
К основным причинам такого результата относят:
- Слабый иммунитет человека.
- Присутствие в организме бактерий.
- Аллергия.
- Механические повреждения места пробы (расчёсывание, намокание)
- Индивидуальная особенность организма.
- Использование некачественных шприцов при введении туберкулина. Нарушение технологии постановки инъекции.
Для правильного отличия сомнительного результата от положительного фтизиатр обращает внимание на следующие факторы:
- Был ли контакт пациента с больными туберкулёзом.
- Присутствуют ли такие люди в окружении.
- Прошедшее время с последней вакцинации против туберкулёза.
Если факторы не подтверждаются, то наверняка при постановке пробы врач не учёл некоторые моменты, противопоказания.
Но если пациент опасается, можно пройти дополнительные процедуры:
- Диаскинтест.
- Флюорографию легких.
- Повторить манту через некоторое время.
Бустерный эффект
По правилам проба манту делается один раз в 12 месяцев. В некоторых ситуациях процедуру переносят. Например, из-за сомнительного результата и прочих обстоятельств. В соответствии с нормативными документами тест повторяется через 3 месяца.
При такой частоте пробы папула может увеличиваться в размере. Такая реакция называется бустерным эффектом. Изменение размеров «пуговки» можно объяснить повышенной чувствительность организма к туберкулину.
У больных туберкулезом по истечении определенного времени лимфоциты перестают реагировать на белки туберкулина. Что приводит к ложноотрицательному результату при постановке манту. Чаще бустерный эффект наблюдается у взрослых и подростков. Дети менее подвержены такой реакции.
В Америке чтобы избежать бустерного эффекта пробу повторяют через 1-3 недели после отрицательного, сомнительного ответа. Для предотвращения ложных показаний теста делать манту более 1-го раза в год не рекомендуется.
Проба Манту . оценка результата у детей, нормы в таблице, подготовка к прививке, расшифровка реакции
Ежегодная проба Манту – привычная процедура для всех детей. Такая инъекция не является прививкой, она служит совсем для других целей. Манту – это тест, который подсказывает врачу, как организм ребенка реагирует на попадание антигена возбудителя болезни.
Также процедура помогает диагностировать туберкулез или оценить результаты лечения.
Как правильно готовиться к тесту, и что входит в состав препарата? Рассмотрим, какие существуют правила оценки результатов туберкулиновой пробы, и в каких случаях необходима консультация пульмонолога или фтизиатра.
Зачем нужна проба Манту и когда она ставится детям?
Каждый новорожденный в роддоме вакцинируется против туберкулеза – прививка называется БЦЖ (подробнее в статье: прививка БЦЖ: расшифровка аббревиатуры). При отсутствии противопоказаний ребенка ревакцинируют в 7 и 14 лет.
Однако нет стопроцентной гарантии того, что привитый малыш не заразится туберкулезом. Этот коварный недуг лучше всего купировать на ранней стадии, в связи с этим детям раз в год нужно пройти профилактическую пробу – реакцию Манту, которая поможет выявить заболевание.
Инъекцию делают через год после вакцинации и регулярно повторяют каждые 12 месяцев вплоть до 15 лет.
ИНТЕРЕСНО: как называется прививка от туберкулеза, когда и куда ее ставят?
Не стоит отказываться от этого исследования – оно не несет угрозы здоровью ребенка. Для обследования детей от 15 лет и взрослых не используется Манту, а показана флюорография легких.
Эта процедура помогает выявить очаги туберкулеза в органах дыхания, так как именно в них чаще всего обнаруживаются первые признаки болезни (рекомендуем прочитать: основные признаки туберкулеза у детей).
В отличие от Манту, флюорография не так безобидна, поскольку дает на организм определенную лучевую нагрузку.
ЧИТАЕМ ТАКЖЕ: Манту у детей: размеры и норма
Состав пробы
В состав препарата входит несколько компонентов и главный из них – туберкулин. Это вещество было получено немецким врачом и бактериологом Робертом Кохом еще в конце 19 века. Старый туберкулин (или альттуберкулин) содержит экстракт (лизат) двух видов микобактерий, являющихся возбудителями туберкулеза. Эти микроорганизмы предварительно инактивируются путем термообработки.
Однако кроме лизата в этом веществе содержится масса посторонних примесей. Сегодня АТК почти не используют, вместо него в Европе применяют туберкулин Зейберта, а в нашей стране – туберкулин Линниковой.
В современных аналогах минимум посторонних примесей за счет дополнительной очистки от белков среды, в которой культивировались бактерии, поэтому врачу легче правильно оценить реакцию организма на этот препарат. В его состав входят:
- туберкулин;
- фосфатный буферный раствор;
- хлористый натрий;
- полисорбат 8;
- карболовая кислота.
Правила проведения пробы Манту
В детских поликлиниках существует регламент, согласно которому выполняется тест. Как правило, в прививочном кабинете отработан график, по которому можно сделать инъекцию.
Например, в понедельник всем пациентам вводится проба, а в четверг производится оценка результатов Манту.
Пробу делают детям, у которых с момента последней пробы прошел год, а также тем, кто нуждается в вакцинации или ревакцинации БЦЖ.
Однако туберкулиновая проба имеет противопоказания – Манту не делают детям:
- в период острых инфекционных заболеваний;
- во время обострения хронических болезней;
- при наличии кожных недугов;
- при аллергических состояниях;
- с бронхиальной астмой.
Проба Манту имеет свои противопоказания, поэтому ребенка должен осмотреть педиатр
Нужна ли подготовка к туберкулиновой пробе и как ставят прививку?
Подготовка к процедуре не требуется – ее выполняют здоровому ребенку, у которого есть разрешение от педиатра.
Врач осматривает пациента, опрашивает родителей о том, как давно малыш болел, и не ставили ли ему прививки в течение последнего месяца. Если ответ положительный, с Манту стоит повременить – туберкулин может вызвать нетипичную реакцию организма.
Если же препятствий к процедуре нет, врач указывает это в карточке малыша и направляет пациента в манипуляционный кабинет.
ЧИТАЕМ ТАКЖЕ: таблица прививок, которые делают детям до 3 лет
Для проведения процедуры требуется всего 1 мл препарата, в который входит две туберкулиновые единицы (2 ТЕ – обозначение стандартной дозы). Далее в прививочном кабинете медсестра набирает в одноразовый шприц препарат и вводит подкожно в районе внутренней поверхности предплечья. После этого пациент может вести обычный образ жизни.
Что такое папула и как осуществляется уход за ней?
В норме после инъекции на предплечье остается видимая точка от укола, и лишь на следующий день возможно проявление гиперемии кожи и уплотнения. Круглый, чуть выпуклый след в месте инъекции Манту называется папулой, в народе говорят «пуговка» (см. фото). Чтобы оценка результатов была корректной, в течение нескольких дней после процедуры нужно соблюдать следующие правила:
- нельзя чесать «пуговку», чтобы не увеличить площадь гиперемии;
- не рекомендуется обрабатывать пробу антисептиками;
- заклеивать или бинтовать, тем самым лишая доступа воздуха;
- раньше считалось, что место укола нельзя мочить, однако сегодня педиатры не так категоричны, многие из них рекомендуют не отказываться от купания после теста.
Сомнительная реакция Манту у ребенка
Чем отличается Манту от пробы Пирке?
Анализ, разработанный Клименсом Пирке, имеет ту же цель, что и Манту – раннее выявление инфицирования туберкулезной палочкой. Однако Пирке проводится по иной технологии.
Этот тест, в отличие от реакции Манту, не подкожный, а накожный, и оценивание результатов имеет свои нюансы. В связи с тем что кожа повреждена, место, на которое нанесен туберкулиновый состав, не рекомендуется мочить.
Процедура имеет следующие особенности:
ЧИТАЕМ ТАКЖЕ: как делается Диаскин тест вместо пробы Манту?
- предплечье пациента нужно подготовить, обработать специальной смесью – фенолом с карболовой кислотой;
- затем на коже делаются миниатюрные надрезы (глубиной 0,5 мм), в которые наносится капля АТК (альттуберкулин Коха);
- результат оценивают через 48-72 часа, ориентируясь на размер припухлости кожи в местах надреза.
Как и когда измеряют размер папулы?
Оценка результатов после проведения туберкулиновой пробы производится через 72 часа (3 суток). Если ребенка вовремя не осмотрел специалист, это можно сделать в течение недели после инъекции – показания будут близкими к реальности. Определение диаметра папулы или гиперемии выполняется медсестрой (врачом) с помощью прозрачной линейки, и результаты записываются в карточку ребенка.
Варианты реакции на пробу в таблице
Результаты Манту могут быть следующими:
| Вариант пробы | Внешний вид | Значение |
| Отрицательный | Нет следов от укола, либо покраснение кожи в месте инъекции до 1 мм | Нет инфицирования. Требуется повторное Манту, показана ревакцинация. |
| Сомнительный | Наличие гиперемии в месте укола при отсутствии уплотнения, либо размер папулы 2-4 мм | Требуется повторная инъекция туберкулина. |
| Положительный | Уплотнение от 5 мм | Размер «пуговки» 5-12 мм – норма. Свыше 12 мм – возможно заболевание туберкулезом. |
Если на предплечье есть папула, измеряют ее ширину – диаметр, перпендикулярный оси руки. Если имеет место только покраснение кожи (без уплотнения в центре) – измеряют размер гиперемии.
Иногда Манту выглядит по-другому – на предплечье появляется папула, вокруг которой наблюдается круг большего диаметра покрасневшей кожи.
В этом случае измеряется только внутренний диаметр кольца, то есть берется во внимание ширина «пуговки».
ЧИТАЕМ ТАКЖЕ: через сколько дней проводится проверка пробы Манту?
Оценка результатов Манту
Если у ребенка отрицательный результат – нет гиперемии и папулы, значит его организм не знаком с микобактериями, вызывающими туберкулез. Так бывает, если малышу по каким-то причинам не делали БЦЖ.
Однако такой ответ организма также свидетельствует и о том, что ребенок не сможет победить инфекцию, которая попадет в организм. В связи с этим дети с отрицательной реакцией подлежат наблюдению, им показан еще один тест Манту через полгода-год.
Затем требуется сделать БЦЖ или провести ревакцинацию.
ЧИТАЕМ ТАКЖЕ: сколько дней нельзя мочить пробу Манту?
Положительная реакция организма на инъекцию (если появилось покраснение кожи и папула) означает, что ребенок уже имел контакт с микобактериями.
Однако это не говорит о том, что он болен туберкулезом.
Если размер покраснения вокруг места инъекции вписывается в границы нормы, это хороший знак – это свидетельствует о том, что иммунитет сформирован и в состоянии бороться с инфекцией, которая может попасть в организм.
При интерпретации результатов особое внимание уделяется детям, у которых возникла слишком сильная реакция на инъекцию – «гиперергическая».
К ним относятся пациенты с размером «пуговки» более 17 мм, а также те, у кого в месте укола образовались пузырьки, язвочки, увеличились паховые лимфоузлы.
Это красноречиво свидетельствует о напряженности противотуберкулезного иммунитета, а значит может быть следствием наличия заболевания или систематического попадания инфекции в организм. В случае когда результаты пробы не вписываются в границы нормы, ребенка должен осмотреть фтизиатр.
Если результат пробы Манту не является отрицательным, ребенка должен осмотреть фтизиатр
Допустимые значения пробы у детей разного возраста в таблице
При анализе результатов Манту имеет значение диаметр папулы и возраст ребенка, а точнее срок, прошедший после вакцинации БЦЖ. Чтобы более подробно выяснить допустимые параметры туберкулиновой пробы у детей разного возраста, все возможные варианты и их расшифровку мы свели в таблицу:
| Возраст, лет | Нормальный диаметр папулы, мм | Результат сомнительный, мм | Высокая вероятность заражения туберкулезом |
| 1 | 5-15 | 15-17 | 17 и больше |
| 2 | Уменьшение или тот же диаметр | Увеличение диаметра «пуговки» на 1-5 мм | Увеличение размера на 5 и более мм |
| 3-5 | Уменьшение размера. Диаметр не более 8 мм | Увеличение на 3-5 мм | Увеличение размера на 6 мм. Достижение диаметра 12 мм |
| 5-7 | Угасание реакции организма до 1-5 мм | Размер уплотнения 5-6 мм | Диаметр уплотнения более 6 мм |
ЧИТАЕМ ТАКЖЕ: сводная таблица со схемой детских прививок по возрасту
С 7 до 14 лет, после второй вакцинации БЦЖ, продолжается контроль заболеваемости. В 8 лет родители могут не беспокоиться при диаметре уплотнения 10 мм, в 9 лет – 16 мм.
Что может повлиять на реакцию Манту?
Не всегда большой размер гиперемии кожи указывает на туберкулез, усилить кожные проявления могут и другие факторы. Искажение результатов возможно в случаях:
- пациент недавно имел близкий контакт с человеком, который выделяет туберкулезную палочку;
- ребенок накануне измерения папулы ел продукты-аллергены, которые могут вызвать повышенную чувствительность организма к любым возбудителям;
- если папулу расчесывать, намыливать и тереть мочалкой, ее размеры могут оказаться сильно увеличены.
В меньшей степени на результат Манту могут влиять следующие факторы:
- неправильное хранение препарата или нарушение условий транспортировки;
- ошибки при измерении папулы Манту;
- некоторые хронические болезни;
- воздействие на кожу аллергенов (стирального порошка, ткани с добавлением синтетики);
- влажность и высокая температура в помещении;
- некоторые лекарственные средства;
- нарушение технологии выполнения инъекции.
Если уход за “пуговкой” был неправильным, оценка пробы может дать ложные результаты
Если есть подозрения, что имел место один или несколько из перечисленных факторов, делается повторная инъекция. Лучше всего укол сделать в другую руку, чтобы результат был корректным. Некоторые специалисты рекомендуют подготовиться к процедуре, купив антигистаминное средство – его необходимо принимать в течение трех дней после инъекции в случае, если у ребенка возникнет аллергия на Манту.
Принцип виража пробы
У медиков существует термин – «вираж Манту». Он означает, что результат теста изменился в худшую сторону, что является одним из явных признаков наличия заболевания. Возможны следующие варианты:
- у пациента отмечена отрицательная реакция на тест, а через год – положительная;
- размер папулы стал больше более чем на 6 мм по сравнению с предыдущей пробой;
- диаметр папулы равен 12 и более миллиметров, если после вакцинации прошло больше 3 лет.
Таких пациентов отправляют на консультацию к фтизиатру.
Врач проводит комплекс мероприятий, которые помогут выявить заболевание – прослушивает ребенка, назначает рентген органов грудной клетки, дает направление на ряд анализов.
Если обследование не показало наличие заболевания, фтизиатр может предложить пройти курс профилактического лечения – в течение месяца пить Изониазид или другие препараты, предназначенные для терапии туберкулеза.
Проба Манту – эту процедуру проводят всем без исключения детям на территории СНГ, в США, европейских странах. И у родителей возникает масса вопросов. Это прививка? А если нет, то зачем мучать ребёнка и подвергать неокрепший организм медикаментозной нагрузке?
Что такое реакция Манту? Как выглядит место инъекции? Как правильно подготовиться к процедуре?
Что такое Манту?
Туберкулиновая проба, или реакция Манту, или скарификационное исследование Пирке – это исследование реакции иммунной системы на проникновение палочки Коха, которая является возбудителем туберкулеза, в организм.
Важно! Это не прививка! Проба Манту – это инструмент диагностики! Введение туберкулина не вызывает образования защитных антител!
О препарате
Туберкулин – сложная смесь экстрактов микобактерий-возбудителей туберкулеза. Первоначально для постановки пробы использовали препарат из мертвых бактерий и результатов их жизнедеятельности. Этот вид туберкулина вызывал большое число аллергических реакций.
В настоящее время используется очищенная форма препарата или PPD-туберкулин. Технология производства достаточно сложно. Вероятность развития аллергических реакций на фоне применения PPD-туберкулина крайне низкая.
Препарат производится в готовом виде и не требует дополнительного разведения. Это исключает человеческий фактор при проведении диагностических мероприятий.
В составе стандартной дозы – активный субстрат в количестве 0,85%, остальные вещества являются консервантами, стабилизаторами. В 0,1 мл препарата содержится 2 туберкулиновые единицы или ТЕ.
Возраст для проведения исследования
Исследования проводят у детей 1 раз в год начиная с 12 месяцев, независимо от предыдущей реакции на туберкулин. До возраста 18 лет проба является обязательной. После – во взрослом состоянии – проводится по желанию пациента или при подозрении на инфицирование палочкой Коха.
Особенности пробы
На месте введения препарата развивается воспалительный процесс и формируется папула. Фрагменты патогена притягивают Т-лимфоциты, отвечающие за формирование местной иммунной реакции.
Особенностью пробы является то, что на микобактерии реагируют только те лимфоциты, которые ранее сталкивались с этим патогеном. Если клетки организма контактировали с микобактериями, то воспалительный процесс будет интенсивным.
По сути, туберкулиновая проба – это своеобразная реакция гиперчувствительности, аллергический приступ, но проведенный в диагностических целях.
Подготовка к туберкулезной пробе
Специфической и длительной подготовки к диагностическому мероприятию не требуется. Достаточно жить в привычном ритме.
В поликлинику желательно приходить в не раздражающей кожу одежде. Перед тем как пройти исследование на туберкулез обязательно следует посетить педиатра, семейного врача.
Анализы мочи или крови показаны лишь в тех случаях, когда врач сомневается в состоянии иммунитета. Самостоятельно или предварительно их сдавать не нужно.
Если у ребёнка в анамнезе присутствовали факты аллергии любой этиологии, то перед тем как делать пробу следует дать ему антигистаминный препарат.
Не вводите новые продукты питания в рацион в течение 1 недели до предполагаемой даты проведения туберкулиновой пробы.
Техника проведения
Манипуляция проводится в прививочном кабинете поликлиники или стационара в условиях асептики.
Место инъекции – изнутри предплечья – обрабатывается антисептиком. Количество препарата для исследования составляет 0,1 мл. Для введения туберкулина используют специальный шприц. Игла вводится срезом вверх внутрикожно. Отверстие должно полностью погрузиться в дермальный слой.
После введения иглы кожу слегка приподнимают. Это помогает контролировать глубину введения инструмента. После введения туберкулина появляется специфическое выбухание или папула. Народное название «пуговка».
Норма у детей и взрослых
Реакция организма на введение туберкулина различна. Норма варьируется в зависимости от возраста, особенностей организма человека, остаточной иммунной защиты после прививки БЦЖ.
Реакция по дням:
- В первый день – в норме любые реакции отсутствуют. Возможно незначительное покраснение без уплотнения в месте инъекции.
- На второй день – появляется папула. Присутствует гиперемия покровов. Уплотнение не должно чесаться. Появление незначительного зуда не является признаком патологии.
- На третьи сутки клиническая картина не изменяется.
Чем большее количество лимфоцитов сталкивалось с палочками Коха в предшествующем пробе периоде, тем больше будет папула и покраснение в месте введения препарата. Как выглядит реакция, смотрите на фото.
Как измерить Манту?
Проверяют размеры папулы на 3 день или через 48–72 часа после того, как поставили пробу Манту. Используют прозрачную линейку. Место медицинского работника должно быть освещено.
Линейку располагают поперек продольной оси предплечья. Грубо говоря, поперек лучевой и локтевой костей. Недопустимы подручные или самодельные материалы.
Врач проводит замер только уплотнения. Размеры гиперемированного участка не учитываются.
Нормы для разного возраста:
- 1 год с учетом прививки БЦЖ – от 5 мм до 1 см.
- 2 года с учетом БЦЖ – допустимый размер до 16 мм.
- 6 лет – иммунная защита угасает. Размер папулы будет менее 1 см.
- 7 лет – проводится повторная вакцинация, поэтому реакция на пробу будет ярко выражена. У подростков иммунная защита снижается, размер папулы менее 1 см.
- у взрослых – нормальной считается папула размерами до 4 мм. Реакция Манту редко применяется в диагностической практике у пациентов старше 18 лет, так как снимок готов в течение часа после прохождения флюорографии или рентгеновского исследования. А ответ организма на туберкулин приходится ждать 72 часа.
Оценка реакции на пробу Манту
Туберкулиновая проба показывает антиген-антитело реакцию организма на введение инактивированного возбудителя туберкулеза. Большая папула не является диагнозом, а просто подтверждает контакт пациента с носителем микобактерий.
Виды реакций:
- Отрицательная – присутствует след от инъекции, папула не образуется.
- Сомнительная – папула не более 4 мм в диаметре или присутствует краснота, но уплотнение не образуется.
- Положительная реакция – уплотнение от 5 до 16 мм.
- Гиперергическая реакция – у детей папула более 16 мм, у взрослых – от 21 мм в диаметре. Может присутствовать очаг некроза, образовываться гнойники, наблюдается воспалительный процесс в и увеличение ближайших лимфатических коллекторов.
- Ложноотрицательная реакция – наблюдается даже при подтверждённом диагнозе «туберкулез». Причиной такого ответа организма являются заболевания иммунной системы, в том числе ВИЧ-инфекция. Ложноотрицательная реакция возможна при недавнем инфицировании, рекомендуется повторить пробу через 10 дней.
Дети возрастом до 6 месяцев нечувствительны к туберкулину. Первая проба показана в возрасте 12 месяцев. Если исследование проводят ранее этого срока, то результат может оказаться ложноотрицательным.
- Ложноположительная реакция – при доказанном отсутствии инфицирования туберкулезом. Возможна при развитии аллергической реакции на туберкулин, эпизоде инфекционного заболевания в недавнем прошлом. Кроме этого, подобные реакции возникают при инфицировании другими представителями класса «микобактерии».
Вираж пробы
Размеры папулы пугают в большей степени пациентов, чем медицинского работника. Врача насторожит вираж Манту.
Педиатр сравнивает показатели предыдущей пробы с размерами папулы при текущем исследовании. Например, 2 года подряд размер уплотнения был 12 мм, а в этом – 17 мм. Если папула увеличилась, то возможно в течение года произошло инфицирование.
Но в любом случае нужно учитывать возможную аллергическую реакцию на введение препарата.
Побочные эффекты
В медицинской статистике отмечены следующие нежелательные последствия введения туберкулина:
- головные боли;
- аллергические реакции;
- приступ астмы;
- раздражение, зуд в месте инъекции.
Противопоказания
Препарат не оказывает влияния на иммунную систему организма, так как в составе туберкулина отсутствуют живые микобактерии. Исследование показано как здоровым детям, так и имеющим хронические заболевания.
Пробу не проводят в следующих случаях:
- заболевания кожных покровов в стадии декомпенсации;
- острый инфекционный, воспалительный или бактериальный процесс на момент предполагаемого исследования;
- виток аллергии на момент проведения пробы;
- эпилепсия;
- факт вакцинации в недавнем прошлом.
Исследование при помощи туберкулина проводят не ранее, чем через 1 месяц после последней прививки или лечения препаратами группы «иммуноглобулины».
Возможные последствия и осложнения
Единственное осложнение пробы Манту – аллергическая реакция на туберкулин. Чтобы её избежать, принимайте сами и давайте детям антигистаминный препарат перед процедурой.
Плохая реакция после пробы Манту не является диагнозом. Это один из инструментов исследования, не следует зацикливаться на размерах пуговки. А дополнительно нужно сделать рентген грудной клетки, исключить внелегочные формы заболевания. При туберкулезе любого органа дополнительную симптоматику не заметить невозможно.
Реакция Манту – это метод исследования, с помощью которого врачи оценивают реакцию организма на попадание в него антигена возбудителя туберкулеза.
Прививка Манту используется для подтверждения диагноза туберкулёза и оценки эффективности лечения. В Юсуповской больнице для пробы Манту используют только препараты туберкулина, зарегистрированные в РФ. Выполняет пробу Манту специально обученная медицинская сестра, а результаты оценивает врач, который прошёл специальную подготовку.
Иногда тест люди называют «прививка Манту». Это некорректный термин, поскольку после введения туберкулина в организме пациента не вырабатываются антитела к микобактерии туберкулёза. Врачи оценивают реакцию организма на введение.
Туберкулин – это фильтрат убитой нагреванием культуры микобактерий туберкулеза человека и бычьего вида. Он очищен методом ультрафильтрации или иным способом, осажден трихлоруксусной кислотой, обработан этиловым спиртом и наркозным эфиром и растворён в стабилизирующем растворителе. Препарат представляет собой бесцветную прозрачную жидкость, которая не содержит осадка или посторонних примесей.
Действующая субстанция препарата (аллерген-туберкулопротеин) при осуществлении внутрикожной туберкулиновой пробы вызывает у вакцинированного БЦЖ или инфицированного микобактериями туберкулёза организма специфическую аллергическую реакцию замедленного типа в виде местной реакции – инфильтрата (папулы) и покраснения.
Для чего прививку на реакцию Манту
Пробу Манту делают с целью выявления лиц, впервые инфицированных микобактерией туберкулёза, с гиперергическими и усиливающимися реакциями на туберкулин, определения эпидемиологических показателей по туберкулёзу. Целью исследования является отбор контингентов для противотуберкулёзной прививки вакциной БЦЖ-М детей в возрасте двух месяцев и старше, которые не получили прививку в родильном доме, и для ревакцинации вакциной БЦЖ, для ранней диагностики туберкулёза у детей и подростков. При массовой туберкулинодиагностике применяют единую внутрикожную туберкулиновую пробу Манту с двумя туберкулиновыми единицами (ТЕ) очищенного туберкулина в стандартном разведении.
Индивидуальную диагностику туберкулином проводят для определения поствакцинальной и инфекционной аллергии к туберкулину, диагностики и дифференциальной диагностики туберкулёза, и других заболеваний, определения «порога» индивидуальной чувствительности к туберкулину, активности туберкулёзного процесса, оценки эффективности противотуберкулёзного лечения. Чем заменить Манту? Для индивидуальной туберкулинодиагностики применяют, кроме пробы Манту с 2 ТЕ очищенного туберкулина в стандартном разведении, пробы Манту с различными дозами туберкулина, накожную градуированную пробу Пирке, определение туберкулинового титра. Для проведения индивидуальной туберкулинодиагностики используют очищенный туберкулин в стандартном разведении и сухой очищенный туберкулин.
Противопоказания к проведению прививки на Манту
Абсолютные противопоказания к постановке пробы Манту отсутствуют. При проведении этой реакции используют инактивированный туберкулин, в котором нет живых возбудителей болезни. Он не может нанести вреда здоровью. Доза препарата столь мала, что не может вызвать аллергии, опасной для жизни. По этой причине проба Манту до сих пор остаётся одним из самых распространенных методов массовой диагностики туберкулёза, хотя и довольно неточным.
Реакцию Манту не делают детям, младше двенадцати месяцев. Их иммунитет окончательно не до сформировался, поэтому по результатам пробы невозможно судить о зараженности организма туберкулёзом. Реакция будет ложноотрицательной, если ребенок болен. Пробу Манту проводят не ранее, чем через четыре недели после вакцинации, поскольку любые прививки могут повлиять на результаты и реакция очень часто становится ложноположительной.
Пробу Манту не проводят в детских коллективах, в которых объявлен карантин, даже если отдельные дети здоровы. В этом случае её откладывают до снятия карантина. Не проводят пробу Манту больным инфекционными заболеваниями или при обострении хронических болезней до полного исчезновения их симптомов. К хроническим болезням врачи относят и сезонную аллергию, проявляющуюся как кожными высыпаниями, так и признаками ринита или другими симптомами. Откладывают до выздоровления пациента пробу Манту при наличии кожных заболеваний, аллергических состояний (бронхиальной астмы, идиосинкразии с выраженными кожными проявлениями, ревматизма в острой и подострой фазах). Не делают пробу пациентам, страдающим эпилепсией, и при наличии тяжёлой аллергической реакции к компонентам препарата или возникновения тяжелой реакции кожи при предыдущем проведении пробы Манту.
Когда делают Манту
Перед проведением пробы Манту пациенту измеряют температуру, его осматривает врач. Для проведения внутрикожной пробы Манту в Юсуповской больнице используют однограммовые туберкулиновые шприцы разового использования с тонкими короткими иглами, имеющими короткий косой срез. Не применяют шприцы и иглы с истекшим сроком годности. Перед употреблением медицинская сестра проверяет дату их выпуска и срок годности. Запрещается использование инсулиновых шприцев для проведения туберкулинодиагностики.
Для проведения пробы Манту медицинская сестра использует следующие материалы:
- Бикс размером 18×14 см со стерильными ватными шариками;
- Линейки миллиметровые длиной 100 мм, изготовленные из пластмассы;
- Флакон ёмкостью 50 мл с этиловым спиртом;
- Флакон объёмом 50 мл с нашатырным спиртом;
- Пинцеты анатомические длиной 15 см;
- Иглы инъекционные N 0840 для извлечения туберкулина из флакона.
Медсестра тщательно обтирает ампулу с туберкулином марлей, смоченной 70% этиловым спиртом. Затем шейку ампулы подпиливает специальным ножом и отламывает. Шприцем, которым осуществляют пробу Манту, и иглой N 0845 извлекает туберкулин из ампулы. Набирает две дозы туберкулина (0,2), насаживает иглу туберкулинового шприца, выпускает раствор до метки 0,1 в стерильный ватный тампон. Ампулу после вскрытия сохраняет в асептических условиях не более двух часов.
Проба Манту производится пациентам обязательно в положении сидя, так как у эмоционально лабильных лиц инъекция может стать причиной обморока. 70% этиловым спиртом обрабатывают участок кожи на внутренней поверхности средней трети, и просушивают стерильной ватой. Тонкую иглу срезом вверх вводят в верхние слои натянутой кожи параллельно её поверхности. После того, как отверстие иглы введено в кожу, из шприца вводят одну дозу туберкулина (0,1 мл раствора). Какие размеры пробы Манту? В коже образуется папула беловатого цвета в виде «лимонной корочки» размером не менее 7-9 мм.
Оценка результатов и норма Манту
Результат пробы Манту врач оценивает через 72 часа путем измерения размера инфильтрата (папулы) в миллиметрах. Линейкой с миллиметровыми делениями медицинская сестра измеряет и регистрирует поперечный (по отношению к оси предплечья) размер инфильтрата. Если инфильтрат отсутствует, при учёте реакции на пробу Манту измеряют и регистрируют гиперемию.
При постановке пробы Манту реакцию считают:
- Отрицательной – при полном отсутствии инфильтрата или покраснения либо при наличии реакции от укола (0-1 мм);
- Сомнительной – если инфильтрат имеет размер 2-4 мм или определяется только покраснение любого размера без инфильтрата;
- Положительная проба Манту считается при наличии инфильтрата диаметром 5 мм и более.
Слабоположительными считают реакции Манту с размером инфильтрата от 5 до 9 мм в диаметре, средней интенсивности – в диапазоне от 10 до 14мм, выраженными – в пределах 15-16 мм. Гиперергическая (большая) Манту у детей и подростков считается в следующих случаях: реакция у детей и подростков с диаметром инфильтрата 17мм и более, у взрослых – 21 мм и более, а также везикуло-некротические реакции вне зависимости от размера инфильтрата с лимфангоитом или без него. Усиливающейся реакцией считают увеличение инфильтрата на 6 мм и более по сравнению с предыдущей пробой Манту. Положительная проба Манту видна на фото.
Ложноотрицательные результаты можно получить в следующих случаях:
- При возрастной недостаточности иммунитета, несбалансированном питании, почечной недостаточности, сахарном диабете, угнетении иммунитета лекарственными препаратами (глюкокортикоидами);
- У больных онкологическими заболеваниями, ВИЧ-инфекцией, саркоидозом;
- При заболевании тяжёлыми формами туберкулёза;
- Если пациент перенёс вирусные (корь, ветряную оспу, эпидемический паротит, грипп, инфекционный мононуклеоз);
- При сочетанном инфицировании микобактериями туберкулёза приводит и ВИЧ;
- После иммунизации живыми вакцинами (против кори, эпидемического паротита и краснухи).
Интервал между любыми профилактическими прививками и пробой Манту должен составлять не менее одного месяца. Плановые прививки можно проводить после учета пробы Манту через 72 часа. К ложноположительной реакции при проведении пробы Манту может привести инфицирование нетуберкулезной микобактериями и предыдущая вакцинация БЦЖ.
Иногда после пробы Манту у пациентов повышается температура тела, возникает общее недомогание, головная боль. Эти симптомы не требуют вмешательства и проходят самостоятельно. Где сделать пробу Манту в Москве? Пробу Манту можно сделать, позвонив по телефону контакт центра. Отзывы пациентов о проведении пробы Манту в Юсуповской больнице положительные.
Проба Манту (проба Пирке, туберкулиновая проба, туберкулинодиагностика, tuberculin skin-test, PPD test) – метод исследования напряженности иммунитета к возбудителю туберкулеза с помощью оценки реакции на специальный препарат микобактерий, туберкулин.
История туберкулинодиагностики.
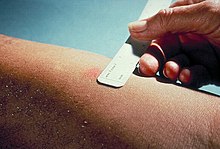
Туберкулин в его классическом виде был изобретен в 1890 известным немецким врачом Робертом Кохом, именем которого назван и возбудитель туберкулеза – палочка Коха. Авторство метода туберкулинодиагностики, то есть применения туберкулина Коха с целью диагностики, принадлежит Пирке, который в 1907 году впервые предложил применять туберкулин для диагностики туберкулеза. На поврежденную специальным бориком кожу наносился туберкулин.
Позднее этот метод был модифицирован и повреждение кожи (скарификацию) стали производить специальным ланцетом. Приблизительно в таком виде проба Пирке дошла и до нынешних дней.
Несколько позже французский врач Манту (Mantoux) предложил другую модификацию пробы – внутрикожное введение туберкулина. Проба в модификации Манту применяется в России с 1965 года.
Что такое туберкулин?
Смысл туберкулина – «обозначить» в организме присутствие туберкулезной палочки с тем, чтобы можно было оценивать реакцию организма (качественно и количественно) на это «присутствие». В этом смысле туберкулин отлично справляется со своей задачей – именно по этой причине препарат так и не был подвергнут коренной переработке и вот уже более 100 лет, до настоящего дня является одним из основных средств диагностики туберкулеза.
И опять немного истории. Туберкулин (точное название «альттуберкулин», АТ) Коха – это «вытяжка», лизат из микобактерий туберкулеза, инактивированных нагреванием. Классический препарат, помимо самого туберкулина, содержал много примесей – остатки питательной среды, на которой выращивали бактерии, соли и другие вещества, влиявшие на чистоту реакции и затруднявшие оценку результата проб. С конца 60-х годов 20-го столетия были разработаны более чистые препараты туберкулина, так называемые PPD (Purified Protein Derivate – очищенный дериват белка), которые применяются и по сей день. В России применяется препарат ППД-Л, т. е. очищенный туберкулин, полученный русским ученым Линниковой в 1965 году. Современный препарат туберкулина, помимо самого туберкулина, содержит соли фосфатного буферного раствора, натрия хлорид, стабилизатор Твин-80, и фенол в качестве консерванта. В основном препарат избавлен от балластных примесей, однако он может содержать их в следовых количествах, что может влиять на результат реакции.
Однако до конца до сих пор неизвестен в точности механизм взаимодействия туберкулина с иммунной системой. С одной стороны, лизат белков (пептиды, аминокислоты) не может являться полноценным антигеном. И действительно, туберкулин не вызывает образования иммунитета. Но эта точка зрения не объясняет усиления, как при вакцинации, реакции при частой постановки пробы – т. н. «бустерный эффект» пробы Манту. Так что же такое туберкулин? Скорее всего, туберкулин можно охарактеризовать как разнородную смесь из органических веществ разной степени сложности, полученных из микобактерий.
Что такое реакция Манту?
Реакция Манту – это реакция организма на введение туберкулина. В месте введения препарата в кожу возникает специфическое воспаление, вызванное инфильтрацией Т-лимфоцитами – специфическими клетками крови, ответственными за клеточный иммунитет. Фрагменты микобактерий как бы притягивают к себе лимфоциты из пролегающих поблизости кровеносных сосудов кожи. Но в игру вступают не все Т-лимфоциты, а только те, что уже полностью или частично «знакомы» с возбудителем туберкулеза. Если организм уже«познакомился» с настоящей микобактерией туберкулеза, то таких лимфоцитов будет больше, воспаление интенсивнее, а реакция будет «положительной» (есть инфицирование туберкулезной палочкой). Естественно, положительная реакция означает, что воспаление превышает таковое, вызываемое самим уколом и некий диагностический порог. Измеряя линейкой диаметр папулы («пуговки») можно оценить напряженность иммунитета к туберкулезной палочке. Реакция организма на туберкулин является одной из разновидностей аллергии (туберкулин сам по себе является аллергеном).
На результаты пробы Манту оказывают влияние: иммунодефицит (реальный), химиотерапия опухолей и гемодиализ, а также различные нарушения в методике ее проведения: транспортировке и хранении туберкулина, при применении нестандартного и некачественного инструментария, при погрешностях в технике постановки и чтения реакций Манту. С учетом вышеперечисленных факторов, в изолированном виде, сама по себе положительная реакция Манту не является 100{93832f9dd71e2ca39f49e73e1d382de1503cc58b03bb7033a33af98cc2ea3d0a} доказательством инфицирования туберкулезом. Для подтверждения диагноза требуется провести ряд других исследований – исключение связи с вакцинацией БЦЖ, флюорографию грудной клетки, микробиологический посев мокроты и ряд других. В свою очередь отрицательный результат не дает 100{93832f9dd71e2ca39f49e73e1d382de1503cc58b03bb7033a33af98cc2ea3d0a} гарантии отсутствия в организме микобактерии туберкулеза.
Зачем нужна проба Манту?
Вернее так, а нужна ли проба Манту вообще? На этот счет ВОЗ отвечает утвердительно – да, для стран с высокой актуальностью туберкулеза (именно таковыми являются Россия и большинство стран СНГ в настоящий момент) эта проба является одной из действенных мер контроля инфекции. Даже в тех странах, где актуальность туберкулеза невелика, например в США и Франции, проба Манту применяется довольно активно – для выявления инфицированных туберкулезом в группах высокого риска.
Реакция (проба) Манту нужна для:
- выявления первично-инфицированных, то есть тех, у кого впервые выявлен факт инфицирования туберкулезной палочкой;
- выявления инфицированных более одного года с гиперергическими реакциями на туберкулин;
- инфицированных более одного года с увеличением инфильтрата на 6 мм и более;
- диагностики туберкулеза у лиц, которые инфицированы палочкой Коха, но не проявляют, в данный момент, симптомов заболевания; подтверждения диагноза туберкулеза;
- отбора контингентов детей, подлежащих ревакцинации против туберкулеза.
Отбор детей и подростков для ревакцинации проводится по результатам пробы Манту в 6-7 и в 14-15 лет. В районах, где эпидемиологическая обстановка по туберкулезу является неблагополучной, ревакцинация проводится в 6-7, 11-12 и 16-17 лет. Ревакцинации БЦЖ подлежат здоровые лица только с отрицательной реакцией на туберкулин.
Противопоказания к постановке пробы Манту.
Следует особо подчеркнуть, что проба Манту является безвредной как для здоровых детей и подростков, так и для детей с различными соматическими заболеваниями. Туберкулин не содержит живых микроорганизмов, а в применяемой дозировке 2 ТЕ (0,1 мл) не влияет ни на иммунную систему организма, ни на весь организм в целом.
Постановка пробы не имеет смысла у детей младше 12 месяцев, ибо результат пробы будет недостоверным или неточным, в связи с возрастными особенностями развития иммунной системы – реакция может быть ложноотрицательной. Дети младше 6 месяцев неспособны адекватно отвечать на пробу Манту.
Противопоказаниями к проведению туберкулиновой пробы являются:
- кожные заболевания;
- острые и хронические инфекционные и соматические заболевания в стадии обострения (проба Манту ставится через 1 месяц после исчезновения всех клинических симптомов или сразу после снятия карантина);
- аллергические состояния;
- эпилепсия.
Не допускается проведение пробы в тех коллективах, где имеется карантин по детским инфекциям. Проба Манту ставится через 1 месяц после исчезновения всех клинических симптомов или сразу после снятия карантина.
Реакция Манту и прививки.
Ввиду того, что вырабатываемый в результате прививок иммунитет может повлиять на результат пробы Манту, ее постановка не должны проводиться в один день с какими бы то ни было прививками. В противном случае увеличивается риск ложноположительных реакций. В то же время, сразу после оценки результатов пробы, в тот же день либо позже, прививки могут проводиться без ограничений.
Если прививки проводятся до постановки пробы, то для исключения взаимовлияния интервал между введением инактивированных (убитых) вакцин, таких как против гриппа, дифтерии и столбняка и т. п., и постановкой реакции Манту должен составлять не менее 4 недель. Это в равной мере касается и введения сывороток и иммуноглобулинов. В случае проведения прививок живыми вакцинами (корь, паротит, краснуха, ОПВ и т. п.) этот интервал желательно увеличить до 6 недель.
Как ставится проба Манту?
В соответствии с Приказом Минздрава РФ от 22.11.95 №324 в России проба Манту проводится 1 раз в год, начиная с возраста 12 мес, независимо от результатов предыдущей пробы.
Специальным туберкулиновым шприцем внутрикожно (средняя треть внутренней поверхности предплечья) вводится туберкулин в пересчете 2 туберкулезные единицы (ТЕ). Объем вводимой дозы составляет 0,1 мл. Игла вводится срезом вверх, на глубину достаточную для того, чтобы выпускное отверстие полностью погрузилось в кожу. Для того чтобы удостовериться в том, что игла не проникла под кожу и обеспечить само внутрикожное введение, иглу чуть-чуть приподнимают, натягивая кожный покров. После введения туберкулина образуется специфическое выбухание верхнего слоя кожи более известное как «пуговка».
Как ухаживать за «пуговкой»?
Самый простой ответ – никак. Во всяком случае, до момента оценки результатов. Не надо мазать место постановки пробы зеленкой, перекисью. Не нужно заклеивать ранку лейкопластырем – под ним кожа может потеть. Не допускайте того, чтобы ребенок расчесывал «пуговку». Помните, что неправильный уход за местом введения туберкулина может повлиять на результат пробы, а это не нужно ни пациенту, ни врачу. После оценки результатов, если образовался гнойничок или язвочка, ее можно обрабатывать как любую другую ранку, с применением всех традиционных средств.
Как оцениваются результаты?
«Неважно как проголосовали, важно, как подсчитали» – авторство этой расхожего высказывания о выборах приписывают Сталину. Нельзя не согласиться с вождем – самое главное в пробе Манту это не постановка, а оценка ее результатов, а еще более важное – выводы из результата оценки пробы.
После введения туберкулина, на 2-3 день образуется специфическое уплотнение кожи – т. н. «папула» (инфильтрат, уплотнение). На вид это немного возвышающийся над кожей округлый участок кожи. При легком нажатии на него прозрачной линейкой (либо если нажать и отпустить пальцем) он должен слегка побелеть. В отличие от простого покраснения, на ощупь (хотя это не всегда можно уловить пальцами) папула отличается от окружающей кожи своей консистенцией – она более плотная.
С точки зрения анатомии, эта папула представляет собой результат своего рода насыщения кожи клетками, а именно лимфоцитами, сенсибилизированными (то есть чувствительными) к палочке Коха. Естественно, что чем больше в организме «знающих» о микобактерии лимфоцитов, тем больше будет инфильтрат (папула).
Размер папулы измеряют при достаточном освещении прозрачной (с тем, чтобы был виден максимальный диаметр инфильтрата) линейкой на 3 день (через 48-72 часов) после введения туберкулина. Линейка должна располагаться поперечно к продольной оси предплечья. Не допускается применять для измерения термометр и другие «подручные материалы» вроде миллиметровой бумаги и самодельных линеек из рентгеновской пленки. Измеряется только размер уплотнения. Покраснение вокруг уплотнения не является признаком иммунитета к туберкулезу или инфицированности, однако оно регистрируется, когда нет папулы.
Существует несколько «версий» постановки и оценки результатов пробы Манту. Строго говоря, туберкулин можно вводить несколькими способами – накожно (реакция Пирке), внутрикожно (обычная Манту) и с помощью пластиковых аппликаторов, на заостренных концах которых наносится туберкулин (в дополнение могут наноситься другие вещества для одновременной постановки других проб).
Мы остановимся на двух подходах к оценке результатов – российском и американском. Следует сразу подчеркнуть, что помимо методов оценки отличаются и методы постановки. Так в отечественной практике пробу Манту ставят с 2 ТЕ, в то время как в США ставят пробу с 5 ТЕ. Американский метод оценки отличается учетом степени риска инфицирования туберкулезом данного пациента, в зависимости от этого трактуется и размер инфильтрата.
Классификация результатов пробы Манту.
Реакция считается:
- отрицательной либо при полном отсутствии инфильтрата (уплотнения) или при наличии уколочной реакции (0-1 мм);
- сомнительной – при инфильтрате (папуле) размером 2-4 мм при только гиперемии (покраснении) любого размера без инфильтрата (уплотнения);
- положительной – при наличии выраженного инфильтрата (папула) диаметром 5 мм и более. Слабо положительными считаются реакции с размером инфильтрата 5-9 мм в диаметре; средней интенсивности – 10-14 мм; выраженными – 15-16 мм;
- гиперергической (т. е. слишком сильно выраженными) у детей и подростков считается реакция с диаметром инфильтрата 17 мм и более, у взрослых – 21 мм и более, а также везикуло-некротическая (т.е. с образованием гнойничков и омертвения) реакция, независимо от размера инфильтрата, лимфангоит, дочерние отсевы, регионарный лимфаденит (увеличение лимфоузлов).
Увеличение инфильтрата на 6 мм и более считается усиливающейся реакцией на туберкулин.
Ложноотрицательные реакции.
У некоторых пациентов проба Манту может быть отрицательной даже при наличии инфицирования туберкулезной палочкой. Такие реакции могут быть вызваны:
- анергией – то есть неспособностью иммунной системы отвечать на «раздражение» туберкулином. Такая реакция может отмечаться у лиц с различными иммунодефицитами, в том числе СПИД. В данной ситуации проводится специальный тест на анергию (проба Манту с более высоким содержанием туберкулина – 100 ТЕ), необходимо провести обследование иммунной системы ребенка на наличие дефектов;
- недавним инфицированием – в течение последних 10 недель. В данной ситуации в США рекомендуется повторить пробу спустя 10 недель, после исключения вероятных факторов инфицирования;
- слишком малым возрастом – дети младше 6 месяцев просто неспособны «отвечать» на введение туберкулина из-за недостаточного развития клеточного звена иммунной системы.
Ложноположительные реакции.
Такие реакции означают то, что пациент не инфицирован палочкой Коха, но при этом проба Манту показывает положительный результат. Одной из самых частых причин такой реакции является инфицирование нетуберкулезной микобактерией. Другими причинами могут быть имеющиеся у пациента аллергические расстройства и недавно перенесенная инфекция, либо прививка, сделанная менее 1 мес. назад. В настоящее время нет способов для достоверного дифференцирования реакции на туберкулезную и нетуберкулезную микобактерии, однако следующие факты могут говорить в пользу именно туберкулезного инфицирования:
- гиперергическая или выраженная реакция;
- долгий период, прошедший с момента вакцинации БЦЖ;
- недавнее нахождение в регионе с повышенной циркуляцией туберкулеза;
- имевший место контакт с носителем туберкулезной палочки;
- наличие в семье пациента родственников, болевших или инфицированных туберкулезом.
Следует оговориться, что в США, в связи с отсутствием поголовной вакцинации БЦЖ, положительная реакция в связи с имеющимся иммунитетом, вызванным прививкой БЦЖ, трактуется как ложноположительная, но пациенты с такой реакцией предварительно считаются инфицированными независимо от факта прививки.
«Вираж» пробы Манту.
Изменение (увеличение) результата пробы (диаметра папулы) по сравнению с прошлогодним результатом. Является очень ценным диагностическим признаком. Критериями виража являются:
- появление впервые положительной реакции (папула 5 мм и более) после ранее отрицательной или сомнительной;
- усиление предыдущей реакции на 6 мм и более;
- гиперергическая реакция (более 17 мм) независимо от давности вакцинации;
- реакция более 12 мм спустя 3-4 года после вакцинации БЦЖ.
Именно вираж заставляет врача думать о произошедшем в течение последнего года инфицировании. Например, если результат пробы за последние три года выглядел как 12, 12, 12, а на четвертый год был получен результат 17 мм, то с большой долей вероятности можно говорить о произошедшем инфицировании. Естественно, что при этом надо исключить все влияющие факторы – аллергию к компонентам туберкулина, аллергию на другие вещества, недавно перенесенную инфекцию, факт недавней вакцинации БЦЖ или другой вакциной менее 1 мес. назад, и т. п.
«Бустерный» эффект пробы Манту.
Эффект усиления (boost (англ.) – усиление), т. е. увеличения диаметра папулы при частой (чаще чем раз в год) постановке пробы. Несмотря на то, что туберкулин не является полноценным антигеном и не может вызывать формирование иммунитета, эффект по всей видимости связан с увеличением чувствительности лимфоцитов к туберкулину. Бустерный эффект имеет и обратную сторону – лица, инфицированные туберкулезной палочкой, с годами теряют способность реагировать на туберкулин и в конце концов результат пробы становится ложноотрицательным. Бустерный эффект (в обоих его проявлениях) встречается у подростков и взрослых, что, видимо, обусловлено более высокой степенью развития иммунной системы. У детей этот эффект выражен меньше, однако постановка пробы Манту чаще, чем один раз в год без явной необходимости не является желательной. Исключением из этого является необходимость в повторной пробе Манту (в сомнительных и критичных случаях), которая, согласно российским нормативным документам, проводится через 3 мес. от первой.
Для исключения бустерного эффекта у инфицированных микобактерией (при наличии явных факторов риска инфицирования и отсутствии реакции на пробу Манту) в США рекомендуют проводить повторную постановку пробы через 1-3 недели. У тубинфицированных реакция становится резко положительной, организм как бы «вспоминает» о своей чувствительности к туберкулину.
Положительная проба Манту: вакцинация БЦЖ и/или инфицирование?
Поскольку в России и других странах СНГ вакцинация является обязательной и поголовной, необходимо уметь отличать положительный результат пробы Манту вследствие поствакцинального иммунитета и инфицирования туберкулезом. Для того чтобы дифференцировать одно от другого, необходимо знать размер кожного рубца (поствакцинального знака) после иммунизации БЦЖ, время, прошедшее с момента вакцинации или ревакцинации, результаты предыдущих проб и текущий размер папулы.
Рубец, оставшийся после вакцинации БЦЖ находится на левом плече, на границе верхней и средней трети. Как правило, он имеет округлую форму, размеры его колеблются от 2 до 10 мм, средний размер – 4-6 мм. Существует связь между размером рубчика и длительностью поствакцинального иммунитета. Так при размере рубчика 5-8 мм длительность иммунитета у большинства детей составляет 5-7 лет, а при диаметре рубца 2-4 мм – 3-4 года.
При отсутствии рубца, если в первые 2 года жизни результат пробы Манту составляет 10 мм, это говорит в пользу инфицирования. Определению впервые положительных реакций у этих детей и подростков не мешает поствакцинальный иммунитет, и при систематическом повторении пробы Манту легко выявить переход отрицательной в положительную реакцию (папула 5 мм и более).
Спустя 1-1,5 года после вакцинации БЦЖ, реакция у большинства (около 60{93832f9dd71e2ca39f49e73e1d382de1503cc58b03bb7033a33af98cc2ea3d0a}) детей будет положительной, у других – сомнительной или отрицательной. Максимальные показатели иммунитета, то есть максимальные размеры положительных проб Манту регистрируются спустя 2 года с момента вакцинации. Размеры папулы в первые два года жизни могут достигать 16 мм. Средние показатели колеблются в пределах 5-11 мм. Показатель 12-16 мм регистрируется у детей с диаметром поствакцинального рубчика 6-10 мм.
Однако со временем, поствакцинальный иммунитет угасает и через 3-5 лет после вакцинации (или ревакцинации БЦЖ) реакция Манту, с инфильтратом 12 мм будет уже говорить об инфицировании. Спустя 6-7 лет у большинства детей (при отсутствии инфицирования) уже будут регистрироваться сомнительные и отрицательные реакции.
Важным признаком, позволяющим провести различие между поствакцинальным иммунитетом и инфицированием, как причинами положительной реакции, является наличие пигментации (коричневатое окрашивание места, где была папула) спустя 1-2 недели после постановки пробы Манту. Папула, появляющаяся после вакцинации обычно не имеет четких контуров, бледно-розовая и оставляет пигментации. Постинфекционная папула более интенсивно окрашена, имеет четкие контуры и оставляет пигментацию, сохраняющуюся около 2 недель.
При дифференцировании, в пользу первичного заражения туберкулезной микобактерией говорят следующие признаки:
- впервые выявленные, после сомнительных и отрицательных реакций, папулы размером 5 мм и более;
- увеличение результата по сравнению с прошлогодним на 6 мм, если он был положительным и вызванным вакцинацией БЦЖ;
- стойкая (на протяжении 3-5 лет) сохраняющаяся реакция с инфильтратом 10 мм и более;
- гиперергическая реакция независимо от сроков вакцинации;
- инфильтрат размером более 12 мм и более спустя 3-4 года с момента вакцинации;
- наличие предрасполагающих факторов: наличие в семье болевших (или болеющих) туберкулезом, внесемейный контакт с тубинфицированными, нахождение в эндемичном регионе, низкий социоэкономический статус, низкий уровень образования родителей.
В случае подозрения на инфицирование ребенок или подросток незамедлительно направляется на консультацию к фтизиатру.
Если же так и не удалось определить, является ли положительный результат пробы следствием вакцинации или инфицирования, делается предварительное заключение о не-ясной этиологии положительного результата пробы, а через шесть месяцев проба ставится повторно. Если при повторной пробе результат будет вновь положительным или увеличится, то делается заключение об инфицировании. При уменьшении размера папулы, делается вывод о поствакцинальной природе положительного результата предыдущей пробы.
Таблица дифференциальной диагностики
поствакцинального иммунитета и инфицирования
(По методическому пособию “Методы выявления туберкулеза у детей”, Москва, 1990).
| Срок, прошедший после прививки БЦЖ | Размер рубчика после прививки БЦЖ | Размер папулы при постановке пробы Манту | ||
| Поствакцинальный иммунитет | Причина неясна | Инфицирование | ||
| 1 год | 6-10 мм | 5-15 мм | 16 мм | более 17 мм |
| 2-5 мм | 5-11 мм | 12-15 мм | более 16 мм | |
| нет | сомнительная | 5-11 мм | более 12 мм | |
| 2 года | Не имеет значения | Уменьшение размера или прежний размер | Увеличение размера на 2-5 мм, если предыдущий результат был положительным | Изменение на положительную или увеличение на 6 мм |
| 3-5 лет | Не имеет значения | Уменьшение размера, максимальный размер 5-8 мм | увеличение размера на 2-5 мм за последний год или отсутствие тенденции к уменьшению | Изменение на положительную, или увеличение на 6 мм, 12 мм при впервые поставленной пробе, или изменение размера на 2-4 мм и достижении 12 мм |
| 6-7 лет | Не имеет значения | Угасание реакции до сомнительной или отрицательной | 5 мм | 6 мм и более |
Положительная проба Манту, что из этого следует?
Итак, проба Манту показала положительный результат, исключены все влияющие факторы – вакцинация БЦЖ и другими вакцинами, недавняя инфекция, аллергия к компонентам туберкулина. Поскольку проба Манту является важным, но не 100{93832f9dd71e2ca39f49e73e1d382de1503cc58b03bb7033a33af98cc2ea3d0a} достоверным средством диагностики туберкулеза, проводятся дополнительные обследования – флюорография грудной клетки, микробиологический посев мокроты, обследование членов семей.
Дети и подростки с впервые выявленным инфицированием туберкулезом обладают повышенным риском развития клинически выраженного туберкулеза – считается, что у 7-10{93832f9dd71e2ca39f49e73e1d382de1503cc58b03bb7033a33af98cc2ea3d0a} таких детей может развиться первичный туберкулез со всей присущей симптоматикой. Поэтому такие дети подлежат наблюдению в противотуберкулезном диспансере в течение года. В течение трех месяцев проводится химиопрофилактика изониазидом. По окончанию этого периода ребенок передается под наблюдение участкового педиатра как «инфицированный более одного года». Если у такого ребенка спустя год не выявляется признаков усиления чувствительности к туберкулину и гиперергической реакции, то он наблюдается педиатром на «общих основаниях». У таких детей тщательно отслеживается результат ежегодной пробы Манту. Усиление у таких детей реакции на 6 мм и более говорит об активации инфекции.
Инфицированные более одного года с гиперергической реакцией на туберкулин и увеличением реакции на 6 мм и более наблюдаются в тубдиспансере. Проводится химиопрофилактика в течение 3 месяцев.
Если результат пробы у ребенка положителен, но предыдущая проба проводилась не один, а два и более года назад, ребенок считается «инфицированным с неустановленным сроком давности». Рекомендуется проведение повторной пробы через 6 месяцев. По результатам второй пробы решается вопрос о необходимости наблюдения в тубдиспансере и химиопрофилактике.
Американский метод оценки результатов пробы Манту.
Следует оговориться сразу, что практическое применение американской методики оценки результатов пробы Манту в России и других странах СНГ имеет несколько спорный характер, ибо существует отличие в самой методике постановки пробы – в США используют пробу с введением 5 ТЕ туберкулина, в то время как в России вводят 2 ТЕ. Хотя с другой стороны, актуальность инфекции в США значительно ниже и этот факт как раз и призвана нивелировать более низкая дозировка. Это находит отражение в одинаковой (в миллиметрах) классификации результатов пробы.
В американской методике есть действительно ценные моменты, которые могли бы помочь всем, кто имеет отношение к туберкулинодиагностике. В частности, оценка ре-зультата пробы ставится в зависимость не только от размера папулы, но и факторов риска инфицирования, которым мог быть подвержен данный пациент.
Положительной проба считается при следующих условиях:
1. Реакция 5 и более мм считается положительной для:
- ВИЧ-инфицированных;
- имевших тесные контакты с туб-инфицированными;
- имевших в анамнезе туберкулез;
- внутривенных потребителей наркотиков и тех среди них, статус инфицирования ВИЧ которых неизвестен.
2. Реакция 10 и более мм считается положительной для:
- лиц, рожденных за рубежом;
- ВИЧ-негативных внутривенных потребителей наркотиков;
- лица из малообеспеченных семей;
- лица из учреждений длительного ухода;
- лица с предрасполагающими медицинскими факторами;
- дети младше 4 лет;
- лица из других групп риска, определенных местными органами здравоохранения.
3. Реакция 15 и более мм считается положительной для лиц, у которых нет факторов риска инфицирования туберкулезом.
Проба Манту – простая методика, разработанная для распознания туберкулезной палочки (tuberculosis). Препарат микобактерий вводят подкожно между кистью и локтевым сгибом. Через 3 дня врач осматривает и измеряет место укола. Процедуру повторяют ежегодно. Результаты фиксируются и учитываются в совокупности. Со временем уплотнение должно становиться все меньше. В клинике «РебенОК» проба Манту проводится с целью определения предрасположенности к туберкулезу.
Показания для назначения исследования
Проба Манту ставится ежегодно от 1 до 7 лет и с 11 до 18 лет, независимо от результатов предыдущих проб. С 7 до 14 лет пробу Манту делать нужно при условии, что предыдущий результат был отрицательным. В случае положительного ответа проводится Диаскин-тест. Детям, которым не была поставлена прививка БЦЖ, проба Манту показана 2 раза в год с 6-месячного возраста.
После первоначального диагноза туберкулеза пациент может пройти дополнительные тесты, чтобы понять степень заболевания и определить тип лечения. Дети, у которых был диагностирован туберкулез, и которые получали лечение, обычно нуждаются в постоянном тестировании как способе мониторинга состояния своего здоровья.
Подготовка к процедуре
Предварительно проводится консультация педиатра для исключения противопоказаний. Врач оценивает состояние кожи, определяет наличие воспалительных процессов в организме. Процедура обычно не проводится при острых инфекционных заболеваниях и обострении хронических болезней, а также при астме и аллергических реакциях.
При наличии противопоказаний врач назначает лечение. После выздоровления или стихания хронического заболевания проводится повторная проба Манту.
Что может повлиять на результат
На реакцию Манту могут влиять следующие факторы:
- перенесенная болезнь;
- недавняя вакцинация;
- глистные инвазии;
- наличие хронических заболеваний;
- синтетическая одежда;
- инфекция;
- индивидуальная непереносимость;
- экологическая ситуация.
Анализ
Препарат туберкулин получают из уничтоженных туберкулезных палочек. Если организм дает ответ на введенный препарат, начинается местный воспалительный процесс. Воспаление будет более интенсивным, а количество привлеченных лимфоцитов больше, если иммунитет уже «знаком» с туберкулезом. Как результат – образование большой «пуговки» (покрасневшего и выпуклого участка кожи) на месте укола. Как показывает практика, подобная проба совершенно безвредна.
Туберкулин не является антигеном, на состояние иммунокомпетентных клеток не влияет, поэтому является безопасным. Ежегодное проведение пробы Манту позволяет выявить инфекцию на ранней стадии, сохранить здоровье и спасти жизнь ребенка.
В процедурном кабинете медсестра вводит препарат и отпускает ребенка домой. Через 3 дня нужно явиться на обследование к врачу, чтобы он оценил реакцию.
Для получения достоверного результата следует соблюдать определенные рекомендации, чтобы исключить усиление воспаления и покраснения:
- Исключить попадание на место укола моющих средств, кремов, масел и пр. для исключения аллергической реакции на это средство.
- Не чесать. В противном случае кожа может уплотниться, а «пуговичка» увеличится в размерах. Если ребенок еще не понимает запретов, нужно надеть одежду с длинными и свободными рукавами. Шерстяные и синтетические ткани не допускаются.
- Не бинтовать, не заклеивать. Ни при каких обстоятельствах нельзя механически воздействовать на место укола. Это негативно скажется на оценке реакции.
Нормальные показатели
Проба Манту может дать 4-е основных типа реакций:
- негативная;
- сомнительная;
- положительная;
- ярко выраженная.
При негативной реакции уплотнение будет полностью отсутствовать на коже руки. Отрицательная проба Манту говорит о том, что ребенок здоров и не взаимодействовал с туберкулезной палочкой.
Сомнительная реакция характеризуется появлением папулы размером от 2 до 4 мм или ее отсутствием, но наличием большого покраснения. Это свидетельствует о том, что противотуберкулезный иммунитет очень слабый и точно оценить ситуацию сложно.
В третьем случае на руке ребенка образуется уплотнение размером от 5 до 16 миллиметров. Положительная реакция пробы Манту имеет несколько вариаций:
- От 5 до 9 мм – слабо положительная проба Манту. Это нормальная реакция, если раньше была сделана прививка. В противном случае возможно заражение.
- От 10 до 14 мм – средняя. Необязательно наличие заболевания, причиной могут быть ранее перенесенные болезни, аллергия на туберкулин.
- От 15 – определенная. Причиной может быть нетуберкулезная инфекция.
При ярко выраженной реакции отмечается нагноение папул, появление пустул объемом более 17 мл.
Расшифровка показателей
Через три дня после укола врач линейкой измеряет размер «пуговки» — кожного уплотнения в месте укола. При надавливании ощущается небольшой бугорок. Измеряется только уплотнение без покраснения вокруг зоны.
Перед измерениями специалист тщательно прощупывает участок кожи пальцами, чтобы определить гиперемию или инфильтрат. Результаты оцениваются в динамике. Ежегодные обследования позволяют получить максимально точные результаты.
Размер папулы не указывает на стадию болезни, а только сообщает об инфекции. Если результат является положительным и его динамика увеличивается, тогда ребенок направляется в противотуберкулезный диспансер для обследования для проведения лабораторной диагностики и рентгенографии.
Положительная проба Манту указывает на наличие инфекции у ребенка, но при этом болезнь может быть не заразной, т. е. не будет передаваться воздушно-капельным путем. Носители туберкулезной палочки могут посещать учебные заведения.
Рекомендации
Туберкулиновая проба проводится только здоровым детям.Такой подход позволяет избежать получения ложноположительных реакций.
Манту не ставят при:
- наличии кожных заболеваний и предрасположенности к аллергии;
- выявлении острых или хронических инфекционных болезней;
- ОРВИ или ОРЗ;
- эпилепсии.
Пробу Манту не делают одновременно с прививками – это также может повлиять на достоверность результатов. Проба Манту проводится через месяц после вакцинации. После оценки результата прививать ребенка можно в любой день.
В некоторых ситуациях альтернативой пробе Манту является Т-спот тест.
Вопросы и ответы
- Что значит положительная проба Манту?
Положительная реакция на пробу Манту указывает на инфицирование микобактерией туберкулеза при наличии иммунитета после прививки БЦЖ. Аналогичный результат можно получить при несоблюдении рекомендаций по уходу (намокание, трение), или при ответной аллергической реакции.
- Что делать, если у ребенка положительная проба Манту?
При подозрении на инфицирование туберкулезом пациента направляют к фтизиатру. Специалист проводит оценку результатов. При необходимости назначается рентген органов грудной клетки и лабораторные исследования (анализ крови, мочи и мокроты). Также обследуются остальные члены семьи. При наличии показаний назначается специфическая химиопрофилактика.
- Где можно сделать пробу Манту и оценить результат у ребенка?
Сделать Пробу Манту можно в клинике «РебенОК» по лучшим ценам в Москве.
Проба манту: для чего она нужна, как подготовиться к процедуре и правила чтения реакции
Кожный тест или проба Манту — это важная диагностическая процедура, необходимая для раннего выявления симптомов туберкулеза. Характеризуется внутрикожным введением неактивных палочек Коха с образованием небольшого пузырька на поверхности руки. Ставится детям в определенное место и через особый промежуток времени. Делается инъекция в несколько этапов: сначала вводят вакцину, а через 2-3 дня читают результат.
Содержание:
-
Зачем делают прививку Манту
-
Противопоказания Манту
-
Куда ставят пробу
-
Когда исчезает след от манту
-
Что делать после пробы манту
-
График проведения кожного теста
-
Осложнения после пробы манту
Зачем делают прививку Манту
Как правило, туберкулиновый тест проводят повсеместно у всех возрастных групп. Основными показаниями к подобной манипуляции выступают:
-
Обнаружение признаков туберкулеза на начальном этапе развития у детей и подростков.
-
Отслеживание формирования иммунного статуса после БЦЖ.
-
Своевременное выявление различных изменений реакции манту, что свидетельствует о наличии туберкулезного заболевания.
-
Отбор определенной группы человек, которым требуется введение противотуберкулезной вакцины.
Противопоказания Манту
Перед тем, как осуществлять кожный тест, важно соответствовать всем требованиям и стоит проконсультироваться с врачом. Детей в обязательном порядке должен осмотреть педиатр, поскольку реакция обладает некоторыми противопоказаниями. К ним относят:
-
Дерматологические заболевания различной природы.
-
Хронические воспалительные патологии в организме в стадии обострения.
-
Инфекционные состояния атомного или бактериального происхождения
-
Эпилептические припадки и другие психические расстройства.
-
Любые аллергические реакции в период нестойкой ремиссии (астма, ревматоидный артрит, ринит).
Если пациент болеет, стоит подождать выздоровления и только через 2 месяца после исчезновения клинических признаков инфекции разрешается делать тест.
Куда ставят пробу
Традиционное место постановки туберкулиновой пробы — это предплечье (внутрикожная область на внутренней стороне). В момент инъекции стоит учитывать год. Если он четный — делают реакцию в правую руки, если нечетный — в левую.
Когда исчезает след от манту
В случае грамотно проведенной диагностической манипуляции, след от кожного теста проходит через 5-7 дней. Но при замедленном кровообращении шишечка может сходить более недели. Рассасывание пузырьки не оказывает какого-либо диагностического значения, поскольку интерпретацию инъекции всегда проводят через 2-3 дня после постановки пробы.
Что делать после пробы манту
Чтобы проба показала максимально достоверный результат, после проведения процедуры пациент должен придерживаться следующих рекомендаций:
-
Не желательно употреблять новые продукты питания.
-
Важно исключить источники аллергии — клубника, цитрусовые, шоколад, мед, яйца, орехи.
-
Руку, где была проведена инъекция, нельзя чесать и тереть. Также запрещается наносить на папулу любое средство.
График проведения кожного теста
После рождения всем детям, при отсутствии противопоказаний, делают вакцину БЦЖ. После нее ставят пробу манту спустя 12 месяцев. В последующем диагностическую процедуру осуществляют до 15 или 18 лет включительно 1 раз в год.
Если ребенок не был привит БЦЖ, тест делают в 2 месяца жизни малыша. Очень важно, чтобы туберкулиновая инъекция была поставлена раньше других плановых вакцин и сывороток. Если последние были проведены, реакцию манту ставят через месяц.
Как правило, график теста — 1 раз в год. Однако чаще рекомендуется ставить пробу детям, входящим в группу риска развития туберкулеза. К ним относят:
-
Ранее не привитые по различным причинам.
-
Больные сахарным диабетом.
-
ВИЧ-пораженные.
-
Лица, проходящие гормональную или противораковую терапию.
-
Дети после облучения.
-
Пациенты с тяжелыми хроническими патологиями дыхательной и пищеварительной системы.
-
Малыши, которым еще не провели оценку вакцины БЦЖ.
Таким детям проводят тест 2 раза в год.
Как читать реакцию на манту
Чтение кожного теста осуществляют спустя 2 дня или максимум 72 часа с момента постановки пробы манту. Результаты могут иметь несколько вариантов:
-
Отрицательный — характеризуется отсутствием каких-либо следов от инъекции. Нет шишечки, гиперемии, только след от укола. Размер папулы не превышает 2 мм.
-
Сомнительный — на месте теста отмечается ограниченное покраснение различного диаметра, без бугорка. Размер 2-4 мм.
-
Положительный — определяется возникновением шишечки более 5 мм.
Подозрительными результатами реакции, которые указывают на возможность развития симптомов туберкулеза в организме, считаются:
-
Обнаружение папулы размером более 5 мм после предыдущих отрицательных.
-
Появление большого бугорка, свыше 12 мм.
-
Разница в результате теста с прошедшим годом на 6 мм и более.
-
Огромная папула до 17 мм и свыше, присутствие некротических процессов, увеличение размеров лимфоузлов и их подозрительное уплотнение.
При возникновении подобных симптомов на фоне кожного теста, окончательный диагноз не ставят. Необходимо подтверждение болезни фтизиатром, для этого пациентов направляют на консультацию и все необходимые медицинские обследования.
Осложнения после пробы манту
Единственное и достаточно распространенное осложнение после инъекции — это развитие признаков аллергии. Такое состояние чаще встречается у детей, страдающих или входящих в группу риска по выявлению диатеза, глистных инвазий, ревматизма, пищевой аллергии, заболеваниями щитовидной железы и любыми воспалительными процессами хронического течения.
Симптомами аллергической реакции после манту являются: кожаная сыпь, зуд и гиперемия. Редко появляется кашель, отечность шеи и лица. Может возникать недомогание, головная боль и слабость. Данные признаки не несут угрозу для здоровья и через определенное время исчезают самостоятельно без терапии.
| Mantoux test | |
|---|---|

The Mantoux skin test consists of an intradermal injection of one-tenth of a milliliter (ml) of PPD tuberculin. The circular shape is known as a wheal response. |
|
| Synonyms | Mantoux screening test |
| Purpose | screen for tuberculosis |
The Mantoux test or Mendel–Mantoux test (also known as the Mantoux screening test, tuberculin sensitivity test, Pirquet test, or PPD test for purified protein derivative) is a tool for screening for tuberculosis (TB) and for tuberculosis diagnosis. It is one of the major tuberculin skin tests used around the world, largely replacing multiple-puncture tests such as the tine test. The Heaf test, a form of tine test, was used until 2005 in the UK, when it was replaced by the Mantoux test. The Mantoux test is endorsed by the American Thoracic Society and Centers for Disease Control and Prevention. It was also used in the USSR and is now prevalent in most of the post-Soviet states.
History[edit]
The size of induration is measured 48–72 hours later. Erythema (redness) should not be measured.
Mantoux test injection site in a subject without chronic conditions or in a high-risk group clinically diagnosed as negative at 50 hours
Tuberculin is a glycerol extract of the tubercle bacillus. Purified protein derivative (PPD) tuberculin is a precipitate of species-nonspecific molecules obtained from filtrates of sterilized, concentrated cultures. The tuberculin reaction was first described by Robert Koch in 1890. The test was first developed and described by the German physician Felix Mendel in 1908.[1] It is named after Charles Mantoux, a French physician who built on the work of Koch and Clemens von Pirquet to create his test in 1907. However, the test was unreliable due to impurities in tuberculin which tended to cause false results.[2]
Esmond R. Long and Florence B. Seibert identified the active agent in tuberculin as a protein. Seibert then spent a number of years developing methods for separating and purifying the protein from Mycobacterium tuberculosis, obtaining purified protein derivative (PPD) and enabling the creation of a reliable test for tuberculosis.[2] Her first publication on the purification of tuberculin appeared in 1934.[3] By the 1940s, Seibert’s PPD was the international standard for tuberculin tests.[4] In 1939, M. A. Linnikova in the USSR created a modified version of PPD. In 1954, the Soviet Union started mass production of PPD-L, named after Linnikova.[5][6]
Procedure[edit]
In the Mantoux test, a standard dose of 5 tuberculin units (TU — 0.1 ml), according to the CDC,[7] or 2 TU of Statens Serum Institute (SSI) tuberculin RT23 in 0.1 ml solution, according to the National Health Service,[8] is injected intradermally (between the layers of dermis) on the flexor surface of the left forearm, mid-way between elbow and wrist. The injection should be made with a tuberculin syringe, with the needle bevel facing upward. When placed correctly, injection should produce a pale wheal of the skin, 6 to 10 mm in diameter. The result of the test is read after 48–96 hours but 72 hours (3rd day) is the ideal. This intradermal injection is termed the Mantoux technique. A person who has been exposed to the bacteria is expected to mount an immune response in the skin containing the bacterial proteins. The response is a classical example of delayed-type hypersensitivity reaction (DTH), a type IV of hypersensitivities. T cells and myeloid cells are attracted to the site of reaction in 1–3 days and generate local inflammation. The reaction is read by measuring the diameter of induration (palpable raised, hardened area) across the forearm (perpendicular to the long axis) in millimeters. If there is no induration, the result should be recorded as «0 mm». Erythema (redness) should not be measured.[citation needed] In the Pirquet version of the test tuberculin is applied to the skin via scarification.[9]
Classification of tuberculin reaction[edit]
The results of this test must be interpreted carefully. The person’s medical risk factors determine at which increment (5 mm, 10 mm, or 15 mm) of induration the result is considered positive.[10] A positive result indicates TB exposure.
- 5 mm or more is positive in
- An HIV-positive person
- Persons with recent contacts with a TB patient
- Persons with nodular or fibrotic changes on chest X-ray consistent with old healed TB
- Patients with organ transplants, and other immunosuppressed patients
- 10 mm or more is positive in
- Recent arrivals (less than five years) from high-prevalence countries
- Injection drug users
- Residents and employees of high-risk congregate settings (e.g., prisons, nursing homes, hospitals, homeless shelters, etc.)
- Mycobacteriology lab personnel
- Persons with clinical conditions that place them at high risk (e.g., diabetes, prolonged corticosteroid therapy, leukemia, end-stage renal disease, chronic malabsorption syndromes, low body weight, etc.)
- Children less than four years of age, or children and adolescents exposed to adults in high-risk categories
- 15 mm or more is positive in
- Persons with no known risk factors for TB[11]
A tuberculin test conversion is defined as an increase of 10 mm or more within a two-year period, regardless of age. Alternative criteria include increases of 6, 12, 15 or 18 mm.[12]
False positive result[edit]
TST (tuberculin skin test) positive is measured by size of induration. The size of the induration considered to be a positive result depends on risk factors. For example, a low-risk patient must have a larger induration for a positive result than a high-risk patient. High-risk groups include recent contacts, those with HIV, those with chest radiograph with fibrotic changes, organ transplant recipients, and those with immunosuppression.
According to the Ohio Department of Health and US Department of Health, the Bacillus Calmette–Guérin (BCG) vaccine does not protect against TB infection. It does, though, give 80% of children protection against tuberculous meningitis and miliary tuberculosis. Therefore, a positive TST/PPD in a person who has received BCG vaccine is interpreted as latent TB infection (LTBI).[13]
Due to the test’s low specificity, most positive reactions in low-risk individuals are false positives.[14] A false positive result may be caused by nontuberculous mycobacteria or previous administration of BCG vaccine. Vaccination with BCG may result in a false-positive result for many years after vaccination.[15]
False positives can also occur when the injected area is touched, causing swelling and itching. If the swelling is less than 5 mm, it is possibly due to error by the healthcare personnel causing inflammation to the area.
Another source of false positive results can be allergic reaction or hypersensitivity. Although rare, (about 0.08 reported reactions per million doses of tuberculin), these reactions can be dangerous and precautions should be taken by having epinephrin available.[16]
False negative result[edit]
Reaction to the PPD or tuberculin test is suppressed by the following conditions:
- Recent TB infection (less than 8–10 weeks)
- Infectious mononucleosis
- Live virus vaccine — The test should not be carried out within 3 weeks of live virus vaccination (e. g. MMR vaccine or Sabin vaccine).
- Sarcoidosis
- Hodgkin’s disease
- Corticosteroid therapy/steroid use
- Malnutrition
- Immunological compromise — Those on immuno-suppressive treatment or those with HIV and low CD4 T cell counts, frequently show negative results from the PPD test.[citation needed]
This is because the immune system needs to be functional to mount a response to the protein derivative injected under the skin. A false negative result may occur in a person who has been recently infected with TB, but whose immune system hasn’t yet reacted to the bacteria.
- Upper respiratory virus infection
In case a second tuberculin test is necessary it should be carried out in the other arm to avoid hypersensitising the skin.
BCG vaccine and the Mantoux test[edit]
The role of Mantoux testing in people who have been vaccinated is disputed. The US recommends that tuberculin skin testing is not contraindicated for BCG-vaccinated persons, and prior BCG vaccination should not influence the interpretation of the test. The UK recommends that interferon-γ testing should be used to help interpret positive Mantoux tests of over 5mm,[17] and repeated tuberculin skin testing must not be done in people who have had BCG vaccinations. In general, the US recommendation may result in a larger number of people being falsely diagnosed with latent tuberculosis, while the UK approach has an increased chance of missing patients with latent tuberculosis who should be treated.[citation needed]
According to the US guidelines, latent tuberculosis infection diagnosis and treatment is considered for any BCG-vaccinated person whose skin test is 10 mm or greater, if any of these circumstances are present:
- Was in contact with another person with infectious TB
- Was born or has lived in a high TB prevalence country
- Is continually exposed to populations where TB prevalence is high
Anergy testing[edit]
In cases of anergy, a lack of reaction by the body’s defence mechanisms when it comes into contact with foreign substances, the tuberculin reaction will occur weakly, thus compromising the value of Mantoux testing. For example, anergy is present in AIDS, a disease which strongly depresses the immune system. Therefore, anergy testing is advised in cases where there is suspicion that anergy is present. However, routine anergy skin testing is not recommended.[18]
Two-step testing[edit]
Some people who have been infected with TB may have a negative reaction when tested years after infection, as the immune system response may gradually wane. This initial skin test, though negative, may stimulate (boost) the body’s ability to react to tuberculin in future tests. Thus, a positive reaction to a subsequent test may be misinterpreted as a new infection, when in fact it is the result of the boosted reaction to an old infection.[19]
Use of two-step testing is recommended for initial skin testing of adults who will be retested periodically (e.g., health care workers). This ensures any future positive tests can be interpreted as being caused by a new infection, rather than simply a reaction to an old infection.
- The first test is read 48–72 hours after injection.
- If the first test is positive, consider the person infected.
- If the first test is negative, give a second test one to three weeks after the first injection.
- The second test is read 48–72 hours after injection.
- If the second test is positive, consider the person infected in the distant past [20]
- If the second test is negative, consider the person uninfected.[21]
A person who is diagnosed as «infected in the distant past» on two-step testing is called a «tuberculin reactor».
The US recommendation that prior BCG vaccination be ignored results in almost universal false diagnosis of tuberculosis infection in people who have had BCG (mostly foreign nationals).
The latest interpretation for Mantoux test results[edit]
According to the guidelines published by Centers for Disease Control and Prevention in 2005, the results are re-categorized into 3 parts based on their previous or baseline outcomes:
- Baseline test: ≥10 mm is positive (either first or second step); 0 to 9 mm is negative
- Serial testing without known exposure: Increase of ≥10 mm is positive
- Known exposure:
- ≥5 mm is positive in patients with baseline of 0 mm
- ≥10 mm is positive in patients with negative baseline or previous screening result of >0 mm
Recent developments[edit]
In addition to tuberculin skin tests such as (principally) the Mantoux test, interferon gamma release assays (IGRAs) have become common in clinical use in the 2010s. In some contexts they are used instead of TSTs, whereas in other contexts TSTs and IGRAs both continue to be useful.[22]
The QuantiFERON-TB Gold blood test measures the patient’s immune reactivity to the TB bacterium, and is useful for initial and serial testing of persons with an increased risk of latent or active tuberculosis infection. Guidelines for its use were released by the CDC in December 2005.[23] QuantiFERON-TB Gold is FDA-approved in the United States, has CE Mark approval in Europe and has been approved by the MHLW in Japan. The interferon gamma release assay is the preferred method for patients who have had immunosuppression and are about to start biological therapies.[24]
T-SPOT.TB is another IGRA; it uses the ELISPOT method.
Heaf test[edit]
The Heaf tuberculin skin test was used in the United Kingdom, but discontinued in 2005. The equivalent Mantoux test positive levels done with 10 TU (0.1 ml at 100 TU/ml, 1:1000) are[citation needed]
- <5 mm induration (Heaf 0–1)
- 5–15 mm induration (Heaf 2)
- >15 mm induration (Heaf 3–4)
See also[edit]
- Latent tuberculosis
- QuantiFERON
- Geronimo (alpaca)
- Shambo
References[edit]
- ^ F. Mendel. Therapeutische Monatshefte, Berlin, 1903, 16: 177. Die von Pirquet’sche Hautreaktion und die intravenöse Tuberkulinbehandlung.Medizinische Klinik, München, 1908, 4: 402-404.
- ^ a b «Esmond R. Long and Florence B. Seibert». Chemical Heritage Foundation. Archived from the original on January 13, 2012. Retrieved April 27, 2011.
- ^ «Florence Seibert, American Biochemist, 1897–1991». Chemistry Explained. Retrieved 26 October 2015.
- ^ Dacso, C. C. (1990). «Chapter 47: Skin Testing for Tuberculosis». In Walker, H. K.; Hall, W. D.; Hurst, J.W. (eds.). Clinical Methods: The History, Physical, and Laboratory Examinations (3rd ed.). Boston: Butterworths. ISBN 9780409900774. Retrieved 26 October 2015.
- ^ «Mantoux test,Mantoux test inventors». Edubilla.com. Retrieved 2019-04-25.
- ^ «Mantoux test | Clinical Medicine | Medical Specialties». Scribd. Retrieved 2019-04-25.
- ^ «TB Elimination — Tuberculin Skin Testing» (PDF). CDC.gov. CDC — National Center for HIV/AIDS, Viral Hepatitis, STD, and TB Prevention — Division of Tuberculosis Elimination. October 2011. Retrieved 5 June 2017.
- ^ «The Mantoux test: Administration, reading and interpretation» (PDF). NHS.uk. Archived from the original (PDF) on 15 February 2010. Retrieved 5 June 2017.
- ^ «Pirquet’s skin test | medicine».
- ^ From the CDC team of the CDC team at the Saskatchewan Lung Association, photos of a PPD bump Archived 2007-03-21 at the Wayback Machine.
- ^ Mantoux Test Archived 2016-09-30 at the Wayback Machine in eac.int.
- ^ Menzies, Dick (1 January 1999). «Interpretation aof Repeated Tuberculin Tests». American Journal of Respiratory and Critical Care Medicine. 159 (1): 15–21. doi:10.1164/ajrccm.159.1.9801120. PMID 9872812.
- ^ Information also from ODH lecture at the Ohio State University 5/24/2012.
- ^ Starke JR (Jul 1996). «Tuberculosis Skin Testing: New Schools of Thought». Pediatrics. 98 (1): 123–125. doi:10.1542/peds.98.1.123. ISSN 0031-4005. PMID 8668383. S2CID 19907614.
- ^ Chaturvedi N, Cockcroft A (1992). «Tuberculosis screening among health service employees: who needs chest X-rays?». J Soc Occup Med. 42 (4): 179–82. doi:10.1093/occmed/42.4.179. PMID 1421331.
- ^ James E. Froeschle; Frederick L. Ruben; A. Michael Bloh (2002). «Immediate Hypersensitivity Reactions after Use of Tuberculin Skin Testing». Clinical Infectious Diseases. 34 (1): e12–e13. doi:10.1086/324587. PMID 11731966.
- ^ «Recommendations | Tuberculosis | Guidance | NICE».
- ^ Markowitz, Norman (1993). «Tuberculin and Anergy Testing in HIV-Seropositive and HIV-Seronegative Persons». Ann Intern Med. 119 (3): 185–193. doi:10.7326/0003-4819-119-3-199308010-00002. PMID 8100692. S2CID 37590470.
- ^ «Fact Sheets | Testing & Diagnosis | Fact Sheet — Tuberculin Skin Testing | TB | CDC». www.cdc.gov. 2018-12-11. Retrieved 2019-05-29.
- ^ «Information on Two-Step TB Skin Test» (PDF). Archived from the original (PDF) on 2020-08-03. Retrieved 2017-03-13.
- ^ Office of Health and Human Services. «Booster Phenomenon». Retrieved 2008-07-02.
- ^ Collins, LF; Geadas, C; Ellner, JJ (2016), «Diagnosis of latent tuberculosis infection: too soon to pull the plug on the tuberculin skin test», Ann Intern Med, 164 (2): 122–124, doi:10.7326/M15-1522, PMID 26642354, S2CID 1059756.
- ^ Guidelines for Using the QuantiFERON-TB Gold Test for Detecting Mycobacterium tuberculosis Infection, United States
- ^ British Association of Dermatologists guidelines for biologic therapy for psoriasis 2017* www.bad.org.uk, accessed 11 October 2020
| Mantoux test | |
|---|---|

The Mantoux skin test consists of an intradermal injection of one-tenth of a milliliter (ml) of PPD tuberculin. The circular shape is known as a wheal response. |
|
| Synonyms | Mantoux screening test |
| Purpose | screen for tuberculosis |
The Mantoux test or Mendel–Mantoux test (also known as the Mantoux screening test, tuberculin sensitivity test, Pirquet test, or PPD test for purified protein derivative) is a tool for screening for tuberculosis (TB) and for tuberculosis diagnosis. It is one of the major tuberculin skin tests used around the world, largely replacing multiple-puncture tests such as the tine test. The Heaf test, a form of tine test, was used until 2005 in the UK, when it was replaced by the Mantoux test. The Mantoux test is endorsed by the American Thoracic Society and Centers for Disease Control and Prevention. It was also used in the USSR and is now prevalent in most of the post-Soviet states.
History[edit]
The size of induration is measured 48–72 hours later. Erythema (redness) should not be measured.
Mantoux test injection site in a subject without chronic conditions or in a high-risk group clinically diagnosed as negative at 50 hours
Tuberculin is a glycerol extract of the tubercle bacillus. Purified protein derivative (PPD) tuberculin is a precipitate of species-nonspecific molecules obtained from filtrates of sterilized, concentrated cultures. The tuberculin reaction was first described by Robert Koch in 1890. The test was first developed and described by the German physician Felix Mendel in 1908.[1] It is named after Charles Mantoux, a French physician who built on the work of Koch and Clemens von Pirquet to create his test in 1907. However, the test was unreliable due to impurities in tuberculin which tended to cause false results.[2]
Esmond R. Long and Florence B. Seibert identified the active agent in tuberculin as a protein. Seibert then spent a number of years developing methods for separating and purifying the protein from Mycobacterium tuberculosis, obtaining purified protein derivative (PPD) and enabling the creation of a reliable test for tuberculosis.[2] Her first publication on the purification of tuberculin appeared in 1934.[3] By the 1940s, Seibert’s PPD was the international standard for tuberculin tests.[4] In 1939, M. A. Linnikova in the USSR created a modified version of PPD. In 1954, the Soviet Union started mass production of PPD-L, named after Linnikova.[5][6]
Procedure[edit]
In the Mantoux test, a standard dose of 5 tuberculin units (TU — 0.1 ml), according to the CDC,[7] or 2 TU of Statens Serum Institute (SSI) tuberculin RT23 in 0.1 ml solution, according to the National Health Service,[8] is injected intradermally (between the layers of dermis) on the flexor surface of the left forearm, mid-way between elbow and wrist. The injection should be made with a tuberculin syringe, with the needle bevel facing upward. When placed correctly, injection should produce a pale wheal of the skin, 6 to 10 mm in diameter. The result of the test is read after 48–96 hours but 72 hours (3rd day) is the ideal. This intradermal injection is termed the Mantoux technique. A person who has been exposed to the bacteria is expected to mount an immune response in the skin containing the bacterial proteins. The response is a classical example of delayed-type hypersensitivity reaction (DTH), a type IV of hypersensitivities. T cells and myeloid cells are attracted to the site of reaction in 1–3 days and generate local inflammation. The reaction is read by measuring the diameter of induration (palpable raised, hardened area) across the forearm (perpendicular to the long axis) in millimeters. If there is no induration, the result should be recorded as «0 mm». Erythema (redness) should not be measured.[citation needed] In the Pirquet version of the test tuberculin is applied to the skin via scarification.[9]
Classification of tuberculin reaction[edit]
The results of this test must be interpreted carefully. The person’s medical risk factors determine at which increment (5 mm, 10 mm, or 15 mm) of induration the result is considered positive.[10] A positive result indicates TB exposure.
- 5 mm or more is positive in
- An HIV-positive person
- Persons with recent contacts with a TB patient
- Persons with nodular or fibrotic changes on chest X-ray consistent with old healed TB
- Patients with organ transplants, and other immunosuppressed patients
- 10 mm or more is positive in
- Recent arrivals (less than five years) from high-prevalence countries
- Injection drug users
- Residents and employees of high-risk congregate settings (e.g., prisons, nursing homes, hospitals, homeless shelters, etc.)
- Mycobacteriology lab personnel
- Persons with clinical conditions that place them at high risk (e.g., diabetes, prolonged corticosteroid therapy, leukemia, end-stage renal disease, chronic malabsorption syndromes, low body weight, etc.)
- Children less than four years of age, or children and adolescents exposed to adults in high-risk categories
- 15 mm or more is positive in
- Persons with no known risk factors for TB[11]
A tuberculin test conversion is defined as an increase of 10 mm or more within a two-year period, regardless of age. Alternative criteria include increases of 6, 12, 15 or 18 mm.[12]
False positive result[edit]
TST (tuberculin skin test) positive is measured by size of induration. The size of the induration considered to be a positive result depends on risk factors. For example, a low-risk patient must have a larger induration for a positive result than a high-risk patient. High-risk groups include recent contacts, those with HIV, those with chest radiograph with fibrotic changes, organ transplant recipients, and those with immunosuppression.
According to the Ohio Department of Health and US Department of Health, the Bacillus Calmette–Guérin (BCG) vaccine does not protect against TB infection. It does, though, give 80% of children protection against tuberculous meningitis and miliary tuberculosis. Therefore, a positive TST/PPD in a person who has received BCG vaccine is interpreted as latent TB infection (LTBI).[13]
Due to the test’s low specificity, most positive reactions in low-risk individuals are false positives.[14] A false positive result may be caused by nontuberculous mycobacteria or previous administration of BCG vaccine. Vaccination with BCG may result in a false-positive result for many years after vaccination.[15]
False positives can also occur when the injected area is touched, causing swelling and itching. If the swelling is less than 5 mm, it is possibly due to error by the healthcare personnel causing inflammation to the area.
Another source of false positive results can be allergic reaction or hypersensitivity. Although rare, (about 0.08 reported reactions per million doses of tuberculin), these reactions can be dangerous and precautions should be taken by having epinephrin available.[16]
False negative result[edit]
Reaction to the PPD or tuberculin test is suppressed by the following conditions:
- Recent TB infection (less than 8–10 weeks)
- Infectious mononucleosis
- Live virus vaccine — The test should not be carried out within 3 weeks of live virus vaccination (e. g. MMR vaccine or Sabin vaccine).
- Sarcoidosis
- Hodgkin’s disease
- Corticosteroid therapy/steroid use
- Malnutrition
- Immunological compromise — Those on immuno-suppressive treatment or those with HIV and low CD4 T cell counts, frequently show negative results from the PPD test.[citation needed]
This is because the immune system needs to be functional to mount a response to the protein derivative injected under the skin. A false negative result may occur in a person who has been recently infected with TB, but whose immune system hasn’t yet reacted to the bacteria.
- Upper respiratory virus infection
In case a second tuberculin test is necessary it should be carried out in the other arm to avoid hypersensitising the skin.
BCG vaccine and the Mantoux test[edit]
The role of Mantoux testing in people who have been vaccinated is disputed. The US recommends that tuberculin skin testing is not contraindicated for BCG-vaccinated persons, and prior BCG vaccination should not influence the interpretation of the test. The UK recommends that interferon-γ testing should be used to help interpret positive Mantoux tests of over 5mm,[17] and repeated tuberculin skin testing must not be done in people who have had BCG vaccinations. In general, the US recommendation may result in a larger number of people being falsely diagnosed with latent tuberculosis, while the UK approach has an increased chance of missing patients with latent tuberculosis who should be treated.[citation needed]
According to the US guidelines, latent tuberculosis infection diagnosis and treatment is considered for any BCG-vaccinated person whose skin test is 10 mm or greater, if any of these circumstances are present:
- Was in contact with another person with infectious TB
- Was born or has lived in a high TB prevalence country
- Is continually exposed to populations where TB prevalence is high
Anergy testing[edit]
In cases of anergy, a lack of reaction by the body’s defence mechanisms when it comes into contact with foreign substances, the tuberculin reaction will occur weakly, thus compromising the value of Mantoux testing. For example, anergy is present in AIDS, a disease which strongly depresses the immune system. Therefore, anergy testing is advised in cases where there is suspicion that anergy is present. However, routine anergy skin testing is not recommended.[18]
Two-step testing[edit]
Some people who have been infected with TB may have a negative reaction when tested years after infection, as the immune system response may gradually wane. This initial skin test, though negative, may stimulate (boost) the body’s ability to react to tuberculin in future tests. Thus, a positive reaction to a subsequent test may be misinterpreted as a new infection, when in fact it is the result of the boosted reaction to an old infection.[19]
Use of two-step testing is recommended for initial skin testing of adults who will be retested periodically (e.g., health care workers). This ensures any future positive tests can be interpreted as being caused by a new infection, rather than simply a reaction to an old infection.
- The first test is read 48–72 hours after injection.
- If the first test is positive, consider the person infected.
- If the first test is negative, give a second test one to three weeks after the first injection.
- The second test is read 48–72 hours after injection.
- If the second test is positive, consider the person infected in the distant past [20]
- If the second test is negative, consider the person uninfected.[21]
A person who is diagnosed as «infected in the distant past» on two-step testing is called a «tuberculin reactor».
The US recommendation that prior BCG vaccination be ignored results in almost universal false diagnosis of tuberculosis infection in people who have had BCG (mostly foreign nationals).
The latest interpretation for Mantoux test results[edit]
According to the guidelines published by Centers for Disease Control and Prevention in 2005, the results are re-categorized into 3 parts based on their previous or baseline outcomes:
- Baseline test: ≥10 mm is positive (either first or second step); 0 to 9 mm is negative
- Serial testing without known exposure: Increase of ≥10 mm is positive
- Known exposure:
- ≥5 mm is positive in patients with baseline of 0 mm
- ≥10 mm is positive in patients with negative baseline or previous screening result of >0 mm
Recent developments[edit]
In addition to tuberculin skin tests such as (principally) the Mantoux test, interferon gamma release assays (IGRAs) have become common in clinical use in the 2010s. In some contexts they are used instead of TSTs, whereas in other contexts TSTs and IGRAs both continue to be useful.[22]
The QuantiFERON-TB Gold blood test measures the patient’s immune reactivity to the TB bacterium, and is useful for initial and serial testing of persons with an increased risk of latent or active tuberculosis infection. Guidelines for its use were released by the CDC in December 2005.[23] QuantiFERON-TB Gold is FDA-approved in the United States, has CE Mark approval in Europe and has been approved by the MHLW in Japan. The interferon gamma release assay is the preferred method for patients who have had immunosuppression and are about to start biological therapies.[24]
T-SPOT.TB is another IGRA; it uses the ELISPOT method.
Heaf test[edit]
The Heaf tuberculin skin test was used in the United Kingdom, but discontinued in 2005. The equivalent Mantoux test positive levels done with 10 TU (0.1 ml at 100 TU/ml, 1:1000) are[citation needed]
- <5 mm induration (Heaf 0–1)
- 5–15 mm induration (Heaf 2)
- >15 mm induration (Heaf 3–4)
See also[edit]
- Latent tuberculosis
- QuantiFERON
- Geronimo (alpaca)
- Shambo
References[edit]
- ^ F. Mendel. Therapeutische Monatshefte, Berlin, 1903, 16: 177. Die von Pirquet’sche Hautreaktion und die intravenöse Tuberkulinbehandlung.Medizinische Klinik, München, 1908, 4: 402-404.
- ^ a b «Esmond R. Long and Florence B. Seibert». Chemical Heritage Foundation. Archived from the original on January 13, 2012. Retrieved April 27, 2011.
- ^ «Florence Seibert, American Biochemist, 1897–1991». Chemistry Explained. Retrieved 26 October 2015.
- ^ Dacso, C. C. (1990). «Chapter 47: Skin Testing for Tuberculosis». In Walker, H. K.; Hall, W. D.; Hurst, J.W. (eds.). Clinical Methods: The History, Physical, and Laboratory Examinations (3rd ed.). Boston: Butterworths. ISBN 9780409900774. Retrieved 26 October 2015.
- ^ «Mantoux test,Mantoux test inventors». Edubilla.com. Retrieved 2019-04-25.
- ^ «Mantoux test | Clinical Medicine | Medical Specialties». Scribd. Retrieved 2019-04-25.
- ^ «TB Elimination — Tuberculin Skin Testing» (PDF). CDC.gov. CDC — National Center for HIV/AIDS, Viral Hepatitis, STD, and TB Prevention — Division of Tuberculosis Elimination. October 2011. Retrieved 5 June 2017.
- ^ «The Mantoux test: Administration, reading and interpretation» (PDF). NHS.uk. Archived from the original (PDF) on 15 February 2010. Retrieved 5 June 2017.
- ^ «Pirquet’s skin test | medicine».
- ^ From the CDC team of the CDC team at the Saskatchewan Lung Association, photos of a PPD bump Archived 2007-03-21 at the Wayback Machine.
- ^ Mantoux Test Archived 2016-09-30 at the Wayback Machine in eac.int.
- ^ Menzies, Dick (1 January 1999). «Interpretation aof Repeated Tuberculin Tests». American Journal of Respiratory and Critical Care Medicine. 159 (1): 15–21. doi:10.1164/ajrccm.159.1.9801120. PMID 9872812.
- ^ Information also from ODH lecture at the Ohio State University 5/24/2012.
- ^ Starke JR (Jul 1996). «Tuberculosis Skin Testing: New Schools of Thought». Pediatrics. 98 (1): 123–125. doi:10.1542/peds.98.1.123. ISSN 0031-4005. PMID 8668383. S2CID 19907614.
- ^ Chaturvedi N, Cockcroft A (1992). «Tuberculosis screening among health service employees: who needs chest X-rays?». J Soc Occup Med. 42 (4): 179–82. doi:10.1093/occmed/42.4.179. PMID 1421331.
- ^ James E. Froeschle; Frederick L. Ruben; A. Michael Bloh (2002). «Immediate Hypersensitivity Reactions after Use of Tuberculin Skin Testing». Clinical Infectious Diseases. 34 (1): e12–e13. doi:10.1086/324587. PMID 11731966.
- ^ «Recommendations | Tuberculosis | Guidance | NICE».
- ^ Markowitz, Norman (1993). «Tuberculin and Anergy Testing in HIV-Seropositive and HIV-Seronegative Persons». Ann Intern Med. 119 (3): 185–193. doi:10.7326/0003-4819-119-3-199308010-00002. PMID 8100692. S2CID 37590470.
- ^ «Fact Sheets | Testing & Diagnosis | Fact Sheet — Tuberculin Skin Testing | TB | CDC». www.cdc.gov. 2018-12-11. Retrieved 2019-05-29.
- ^ «Information on Two-Step TB Skin Test» (PDF). Archived from the original (PDF) on 2020-08-03. Retrieved 2017-03-13.
- ^ Office of Health and Human Services. «Booster Phenomenon». Retrieved 2008-07-02.
- ^ Collins, LF; Geadas, C; Ellner, JJ (2016), «Diagnosis of latent tuberculosis infection: too soon to pull the plug on the tuberculin skin test», Ann Intern Med, 164 (2): 122–124, doi:10.7326/M15-1522, PMID 26642354, S2CID 1059756.
- ^ Guidelines for Using the QuantiFERON-TB Gold Test for Detecting Mycobacterium tuberculosis Infection, United States
- ^ British Association of Dermatologists guidelines for biologic therapy for psoriasis 2017* www.bad.org.uk, accessed 11 October 2020